Last Updated on 5 februari 2026 by M.G. Sulman
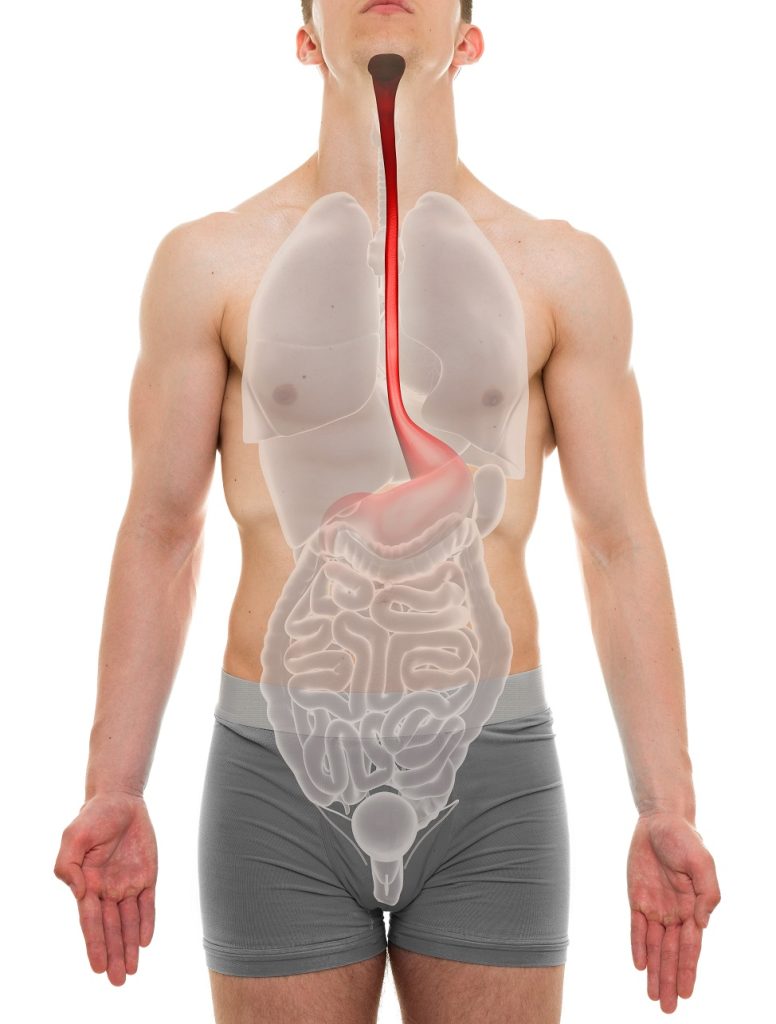
De slokdarm (oesofagus) is een ongeveer 25 cm lange transportbuis die de mond of keelholte met de maag verbindt. Bij volwassenen reikt de slokdarm tot in de buikholte, maar bij een baby eindigt de slokdarm hoger, namelijk op de overgang van borstholte naar buikholte. Door de peristaltische bewegingen (kneedbewegingen) wordt het voedsel voortgestuwd richting de maag. Een ontsteking van de binnenbekleding van de slokdarm -het slijmvlies van de slokdarm- wordt oesophagitis genoemd. Een slokdarmontsteking kan worden veroorzaakt door verschillende factoren. Slokdarmontsteking door terugvloeiing van maagzuur wordt refluxoesofagitis genoemd. Bij deze aandoening vloeit het in de maag aanwezige zuur terug naar de slokdarm. Het zuur irriteert het onderste deel van de slokdarm, als gevolg waarvan een ontsteking ontstaat. Een ernstige of langdurige ontsteking kan leiden tot vernauwing van de slokdarm. In dit artikel gaan we nader in op de aandoening refluxoesofagitis.
Gebruik de inhoudsopgave om snel te navigeren
- 1 Een brandje dat maar blijft smeulen – de slokdarm van Lisa
- 2 Wat is een slokdarmontsteking?
- 3 Oorzaken van slokdarmontsteking
- 4 Symptomen van een ontstoken slokdarm
- 5 Huisarts raadplegen
- 6 Onderzoek en diagnose
- 7 Behandeling van slokdarmontsteking
- 8 Wat kun je zelf doen bij een slokdarmontsteking?
- 9 Ginseng en honing
- 10 Prognose
- 11 Complicaties
- 12 Preventie
- 12.1 Denk vóór je eet: wat je slikt heeft gevolgen
- 12.2 Hou je bed heilig – voor rust, niet voor oprispingen
- 12.3 Stress? Geef je lijf wat ademruimte
- 12.4 Stoppen met roken en drinken – ja, het blijft een dingetje
- 12.5 Let op je gewicht – niet vanwege de weegschaal, maar vanwege de druk
- 12.6 Luister naar je lijf – het fluistert eerst, maar schreeuwt als je het negeert
- 12.7 Deel je verhaal – je bent niet de enige
- 13 Lees verder
- 14 Bronnen
- 15 Reacties en ervaringen
Een brandje dat maar blijft smeulen – de slokdarm van Lisa
Lisa (43) dacht dat het gewoon wat stress was. Een beetje druk op de borst, zure oprispingen na het eten en steeds dat nare, branderige gevoel achter haar borstbeen. “Waarschijnlijk gewoon te veel koffie,” grapte ze tegen haar collega. Maar na een paar weken werd het erger. Alsof haar slokdarm elke dag een klein vuurtje moest blussen. Tijd om naar de huisarts te gaan.
Na een kort gesprek en wat doorvragen, kreeg Lisa te horen dat ze waarschijnlijk een slokdarmontsteking had – officieel: oesofagitis. Door het terugstromen van maagzuur raakt de slokdarmwand geïrriteerd en ontstoken. Geen zeldzaam probleem, maar wél eentje om serieus te nemen. Zeker als je, zoals Lisa, dol bent op pittig eten, een glaasje wijn en regelmatig met een lege maag de dag begint.
Met maagzuurremmers, aanpassingen in haar eetpatroon en het laten staan van koffie na 15.00 uur, merkte Lisa na een paar weken al verschil. Minder pijn, beter slapen, en ook die eeuwige kriebelhoest verdween. Toch moest ze zichzelf eraan blijven herinneren: haar lijf gaf een signaal af, en dat negeer je niet zomaar.
Lisa noemt het nu haar ‘innerlijk waarschuwingslampje’. “Vroeger negeerde ik dat soort klachten, maar nu weet ik beter. Je hoeft niet altijd door te denderen. Soms is wat rust en zachtheid – óók voor je slokdarm – precies wat je nodig hebt.”
Wat is een slokdarmontsteking?
Een slokdarmontsteking duidt op een ontsteking van het slijmvlies van de slokdarm. De meeste gevallen van oesofagitis zijn te wijten aan terugvloeiing van maagzuur dat de binnenkant van de slokdarm irriteert.
Oorzaken van slokdarmontsteking
Er zijn veel oorzaken voor slokdarmontsteking:
Refluxoesofagitis
Deze vorm van slokdarmontsteking treedt op wanneer er een probleem is in de onderste slokdarmsfincter (de onderste sluitspier in de slokdarm), wat ervoor zorgt dat het zuur in de maag ver weg is van de slokdarm. Als dit niet goed werkt en het zich opent of sluit wanneer het niet hoort, keert de maaginhoud terug naar de slokdarm. Dit staat bekend als gastro-oesofageale reflux. Gastro-oesofageale refluxziekte, afgekort als GORD, is een aandoening waarbij de zure maaginhoud terugvloeit in je slokdarm. Dit is een veel voorkomende en aanhoudende ziekte. Het belangrijkste probleem is dat het slokdarmweefsels chronisch beschadigd kan raken.
Brandend maagzuur
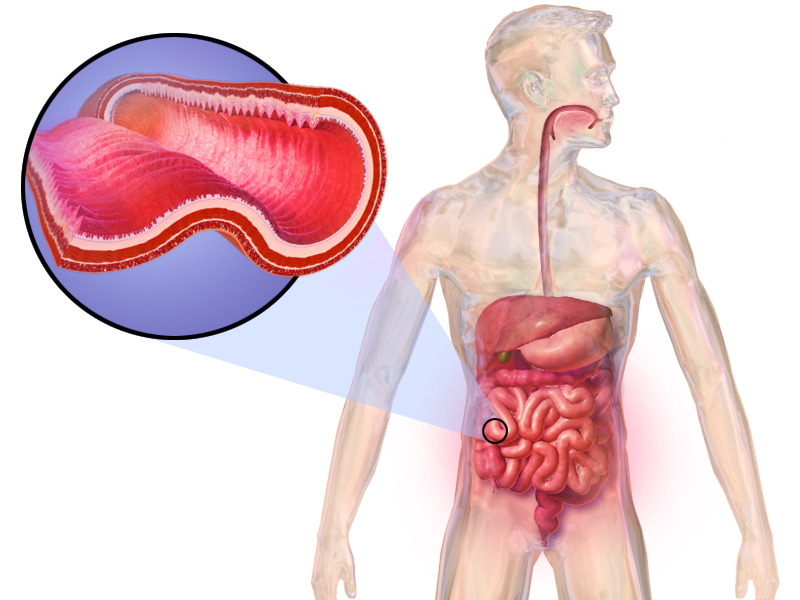
Refluxoesofagitis wordt veelal veroorzaakt door het frequent terugvloeien van maagzuur in de slokdarm, brandend maagzuur genoemd. Doorgeslikt voedsel gaat via de slokdarm naar de maag. Op het einde van de slokdarm bevindt zich een een sluitspier of sfincter, die zich even opent als er voedsel passeert en zich nadien hermetisch sluit. Deze barrière tussen slokdarm en maag voorkomt dat het voedsel de verkeerde kant opgaat en maagzuur in contact komt met de slokdarm. Maagzuur in de slokdarm zorgt voor irritatie, aangezien de bekleding van de slokdarm niet bestand is tegen dit bijtende zuur, zoals de maag dat wel is.
Verslapte slokdarmsfincter
De sfincter kan bij sommige mensen verzwakken, waardoor reflux kan optreden. Zwangere vrouwen en zwaarlijvige mensen hebben er het meeste last van. Dit komt door verhoogde druk in de buik. Roken is een andere factor die zorgt voor disfunctioneren van de kringspier van de slokdarm. De stoffen die in sigaretten aanwezig zijn verslappen de spier van de sfincter, waardoor zuur makkelijker uit de maag terugstroomt naar de slokdarm. De sluitspier kan ook verslappen door overmatig gebruik van alcohol, chocolade en pepermunt.
Andere oorzaken
Refluxoesofagitis kan ook worden veroorzaakt door regelmatig of aanhoudend overgeven of braken. Een middenrifbreuk, ook wel hernia diaphragmatica genoemd, kan ook leiden tot refluxoesofagitis. De slokdarm bereikt de maag via een opening in het middenrif, maar bij een breuk in het middenrif werkt de afsluiting tussen de slokdarm en je maag niet goed meer. Als gevolg daarvan kan een deel van de maag door deze opening naar boven glippen.
Eosinofiele oesofagitis
Een eosinofiele oesofagitis duidt op een chronische slokdarmontsteking die zeer waarschijnlijk het gevolg is van een allergische reactie. Eosinofielen zijn witte bloedcellen die een cruciale rol spelen bij allergische reacties. Eosinofiele oesofagitis treedt op wanneer er een concentratie van witte bloedcellen in de slokdarm is als reactie op een allergeen. Sommige voedingsmiddelen die dit kunnen veroorzaken, zijn onder meer melk, eieren, tarwe, rundvlees en rogge.
Lymfocytische oesofagitis
Dit is een zeldzame vorm van slokdarmontsteking, waarbij er een hoog aantal lymfocyten in de slokdarmwand aanwezig is.
Door geneesmiddelen veroorzaakte oesofagitis
Sommige medicijnen kunnen weefselschade veroorzaken. Een voorbeeld hiervan is het slikken van een pil zonder water. De medicijnen kunnen ontstekingsremmende pijnstillers, antibiotica, kaliumchloride, bisfosfonaten of kinidine zijn.
Infectieuze oesofagitis
Hierbij is er sprake van een bacteriële of virale infectie in de slokdarm. Deze vorm van slokdarmontsteking komt zelden voor.
Symptomen van een ontstoken slokdarm
Verschijnselen
Symptomen van een slokdarmontsteking zijn onder meer:
- moeite met slikken
- pijn bij het slikken
- scherpe pijn bij het eten
- voedsel dat vast komt te zitten in de slokdarm
- brandend maagzuur
- heesheid, hese stem
- keelpijn
- hoesten
- zure oprispingen

Symptomen van refluxoesofagitis
Refluxoesofagitis gaat gepaard met brandend maagzuur, dat een branderig gevoel in de bovenbuik, achter het borstbeen geeft. Soms straalt de pijn uit naar de rug of de schouderbladen. Niet zelden gaat het samen met een zure smaak in de keel. Dit komt door het oprispen van zurig materiaal tot in de mond, regurgitatie genaamd. De pijn verergert bij het eten, maar ook als je bukt, tilt of hoest. Bij hevige emoties en het drinken van koffie kun je er ook flink last van hebben. Alcohol, roken, pepermunt, chocola en dranken met citrusvruchtbestanddelen (zoals sinaasappelsap) kunnen de klachten ook doen verergeren. Terugvloeiing van voedsel uit de maag kan soms ook aanleiding geven tot misselijkheid en overgeven (braken). Zuurbranden kan vaak adequaat worden bestreden door het drinken van melk. Inname van een zuurbindend middel, zoals een Rennie, kan ook verlichting van de klachten geven.

Een veel voorkomend verschijnsel van een slokdarmontsteking is pijn bij het slikken. Bij ernstige beschadiging van het slokdarmslijmvlies kan de passage van voedsel naar de maag moeilijker verlopen, zodat het achter het borstbeen blijft steken. Bij een infectie kunnen koorts en rillingen optreden.
Risicofactoren die het risico op GORZ of gastro-oesofageale reflux kunnen verhogen, zijn onder meer:
- overgewicht of obesitas
- zwangerschap (de groter wordende baarmoeder met het kindje er in drukt op de maag)
- eten voor het slapen gaan of voordat je gaat liggen
- overmatige consumptie van alcohol, cafeïne, chocolade en voedsel met pepermunt
- grote of vette maaltijden eten
- roken

Een aantal voedingsmiddelen kan de symptomen van GORZ of refluxoesofagitis verergeren, waaronder:
- alcohol
- cafeïne
- chocola
- citrusvruchten of -sappen
- knoflook en uien
- pepermunt
- pittig of gekruid voedsel
- voedsel op basis van tomaten
Voedingsmiddelen, zoals chocola, pepermunt en alcohol kunnen ervoor zorgen dat het sluitspiertje tussen de slokdarm en de maag verslapt en de maag niet meer goed afsluit. Nicotine heeft hetzelfde effect als chocola, pepermunt en alcohol.

Klachten van eosinofiele oesofagitis
Eosinofielen zijn gespecialiseerde witte bloedcellen die een rol spelen bij allergische reacties. Wanneer iemand met eosinofiele oesofagitis in aanraking komt met een allergeen (een bepaald voedingsmiddel), dan reageert het lichaam overdreven op zijn aanwezigheid en probeert het vervolgens te bestrijden. Hierdoor worden eosinofielen afgezet in het slijmvlies van de slokdarm.
Naar schatting treft deze vorm van slokdarmontsteking ongeveer 1 op de 1000 mensen. Het aantal gevallen lijkt echter toe te nemen, evenals het aantal gevallen van mensen met een allergie.
Ongeveer 75% van de mensen met deze vorm van slokdarmontsteking heeft andere allergische aandoeningen, zoals astma of hooikoorts. Veel voorkomende triggers van eosinofiele oesofagitis zijn onder meer:
- eieren
- melk
- pinda’s
- stuifmeel
- schaal- en schelpdieren
- soja
- boomnoten
- tarwe
Symptomen van lymfocytische oesofagitis
Lymfocytische oesofagitis is een anno 2026 nog slecht begrepen vorm van chronische oesofagitis die in veel opzichten eosinofiele oesofagitis nabootst in presentatie en symptomen, maar verschilt wat betreft het ontstekingsproces. Terwijl eosinofiele oesofagitis wordt veroorzaakt door de afzetting van eosinofielen, wordt lymfatische oesofagitis veroorzaakt door de zwelling en de aanwezigheid van een verhoogd aantal lymfocyten (gespecialiseerde witte bloedcellen gerelateerd aan het lymfestelsel) in de bekleding van de slokdarm.
De exacte oorzaak van lymfocytische oesofagitis is anno 2026 onbekend, maar sommige onderzoeken hebben enig verband aangetoond met andere inflammatoire aandoeningen of slokdarmaandoeningen, waaronder gastro-oesofageale refluxziekte (GORZ) en de ziekte van Crohn, een chronische ontsteking in het hele spijsverteringskanaal.
Symptomen van door geneesmiddelen geïnduceerde oesofagitis
Een aantal verschillende medicijnen die je via de mond inneemt kan irritatie of schade aan het weefsel van de slokdarm veroorzaken als ze te lang in contact blijven met je slokdarm. Het slikken van pillen met weinig of geen water, of het niet goed naspoelen na het gebruik van bepaalde medicijnen kan de pil of restanten van de medicatie gedurende langere tijd in de slokdarm achterlaten.
Andere mogelijke risicofactoren voor door geneesmiddelen veroorzaakte oesofagitis zijn onder meer het nemen van medicijnen tijdens het liggen, het innemen van medicijnen onmiddellijk voor het slapengaan, het ouder worden of het nemen van grote of vreemd gevormde pillen.
Medicijnen die geassocieerd worden met door geneesmiddelen veroorzaakte oesofagitis zijn onder meer:
- Antibiotica: doxycycline, tetracycline en andere.
- Bisfosfonaten: meestal gebruikt bij de behandeling van osteoporose.
- Pijnstillers: aspirine, ibuprofen en naproxen (NSAID’s).
- Kaliumchloride: gebruikt om kaliumtekort te behandelen.
- Kinidine: dit medicijn laat het hart langzamer en regelmatiger kloppen. Het wordt gebruikt bij hartritmestoornissen.

Klachten van infectieuze slokdarmontsteking
Infectieuze oesofagitis komt meestal voor bij mensen met een verzwakt immuunsysteem, zoals mensen met hiv/aids of mensen die chemotherapie of bestraling ondergaan voor kanker. Elke virale, bacteriële of schimmelinfectie kan in potentie infectieuze oesofagitis veroorzaken.
Een van de meest voorkomende oorzaken van infectieuze slokdarmontsteking is Candida albicans, een schimmel die in de mond leeft. Dit soort infectie wordt meestal geassocieerd met een verzwakt immuunsysteem, diabetes, kanker of het gebruik van antibiotica of corticosteroïden, waarvan de bekendste prednison is.
Naast hiv/aids en kankerbehandelingen kunnen immunosuppressieve medicatie die wordt gebruikt na een een transplantatie of om mensen met auto-immuunziekten zoals lupus te helpen, ook het risico op infectieuze oesofagitis verhogen.
Huisarts raadplegen
Een onbehandelde oesofagitis kan aanleiding geven tot complicaties, zoals een ernstige ontsteking en vernauwing (strictuur) van de slokdarm. Daarom is het belangrijk om bij slokdarmklachten naar de huisarts te gaan.
Onderzoek en diagnose
Voordat de behandeling kan aanvangen, moet de onderliggende oorzaak van de slokdarmontsteking worden vastgesteld. Voor het stellen van een diagnose kan het nodig zijn dat je een aantal onderzoeken ondergaat, waaronder de navolgende:
Bariumsliktest
De slokdarm is op een gewone röntgenfoto niet zichtbaar. Door contrastmiddel (bariumpap) te slikken wordt je slokdarm wel zichtbaar. Voor deze test moet je een bariumoplossing drinken. De barium bedekt het slijmvlies van de slokdarm en de maag, zodat er goed röntgenfoto’s van kunnen worden gemaakt. Hierdoor kan de arts eventuele vernauwingen van de slokdarm, tumoren of andere structurele veranderingen en afwijkingen identificeren die mogelijk verantwoordelijk zijn voor de slokdarmontsteking.
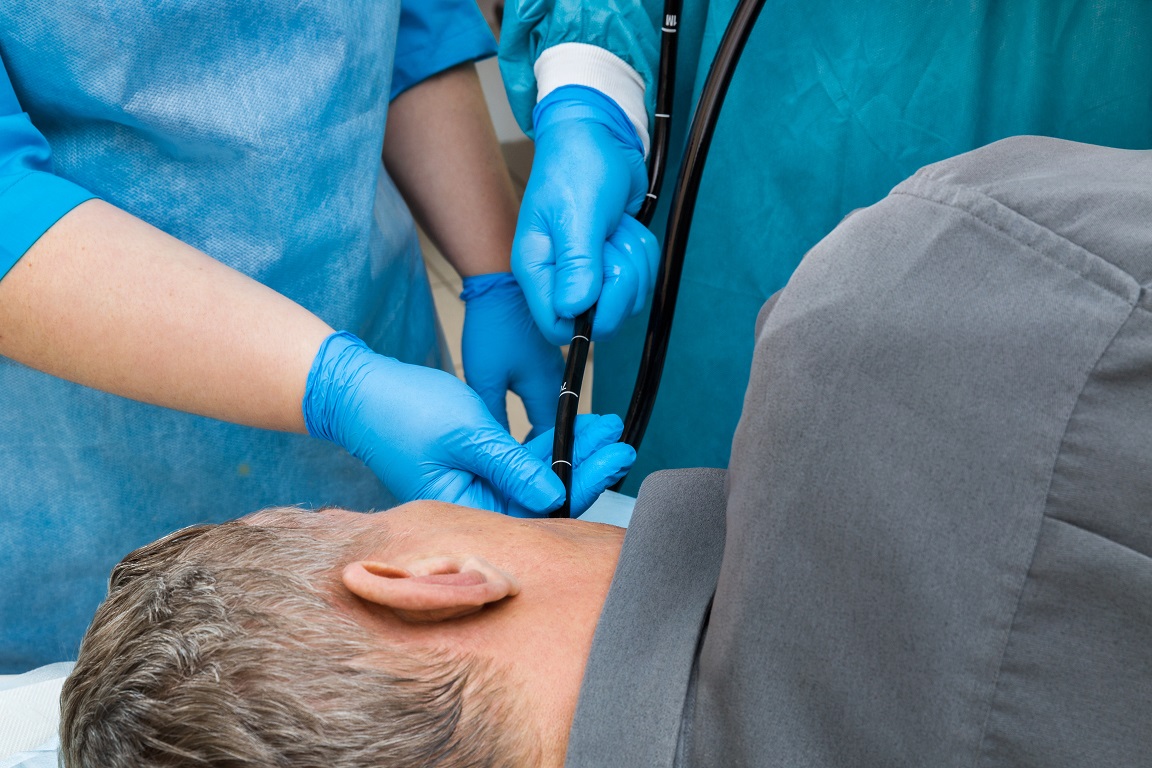
Endoscopie
Hierbij wordt een lange dunne buis met een camera aan het uiteinde (een endoscoop) via de keel naar de slokdarm en maag geleid, waardoor een gastro-enteroloog de slokdarm kan bekijken en op zoek kan naar veranderingen in het uiterlijk of eventuele schade. Tijdens dit onderzoek kan de arts ook meteen een weefselmonsters nemen als dat nodig is. Hierdoor kan de arts kan testen op kankerachtige of precancereuze cellen, evenals de aanwezigheid van of reactie op allergenen of medicijnen.
Behandeling van slokdarmontsteking
De behandeling hangt af van de onderliggende oorzaak.
Behandeling van refluxoesofagitis
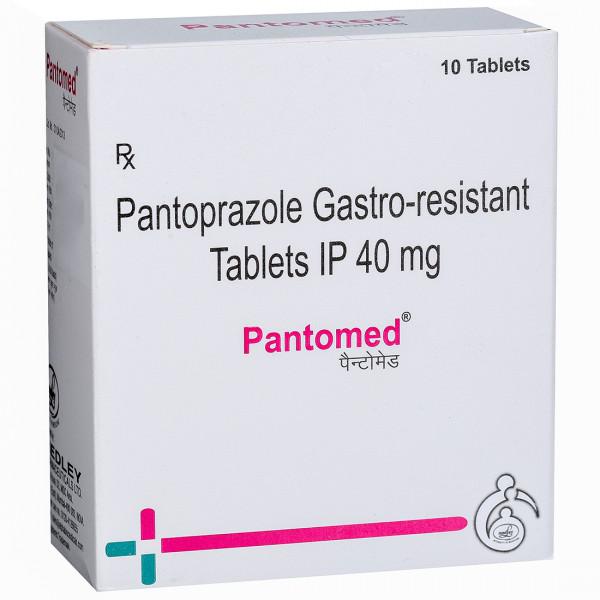
Slokdarmontsteking kan effectief behandeld worden met geneesmiddelen als zuurremmers (antacida en H2-receptorantagonisten) en protonpompremmers. Zuurremmers remmen de afscheiding van zuur in de maag. Protonpompremmers, zoals esomeprazol, lansoprazol, omeprazol, pantoprazol en rabeprazol, verminderen de aanmaak van zuur in de maag. Er komt door deze geneesmiddelen minder zuur in de maag en dus ook minder zuur in de slokdarm, waardoor de ontstoken en beschadigde bekleding van de slokdarm beter kan genezen. Wanneer de klachten zijn verdwenen, kan de dosering worden verminderd of kan er mogelijke helemaal worden gestopt.
Langdurig gebruik van zuurremmers is in veel gevallen niet nodig. Veel patiënten gaan vaak over op langdurig onnodig gebruik van de middelen. Dit komt doordat ze tevreden zijn met de behandeling (het werkt vaak goed), de geringe bijwerkingen en omdat huisartsen gemakkelijk herhaalrecepten afgeven en zich onvoldoende afvragen of het nog nodig is. Dosisvermindering wordt aanbevolen, niet alleen uit financiële overwegingen maar ook om onnodig gebruik en negatieve bijwerkingen door langdurig gebruik tegen te gaan.
Bij ernstige refluxoesofagitis kan besloten worden de reflux op te heffen door operatief ingrijpen. Deze operatie wordt fundoplicatie genoemd. Hierbij wordt de onderste slokdarmkringspier verstevigd met een maagplooi. Er ontstaat zodoende een soort ventiel dat terugvloeiing van de maaginhoud tegengaat.
Behandeling van eosinofiele oesofagitis
De behandeling van eosinofiele oesofagitis draait om het identificeren en vermijden van de allergenen die de eosinofiele reactie veroorzaken, evenals het gebruik van medicijnen die de ernst van allergische reacties verminderen.
Als de reactie te wijten is aan een voedselallergie, kan een allergie-eliminatiebehandeling nodig zijn. Omdat er geen manier is om gemakkelijk vast te stellen voor welk voedingsmiddel of additief je allergisch is, zal een arts doorgaans alle veelvoorkomende allergenen uit je dieet verwijderen en ze vervolgens langzaam een voor een opnieuw introduceren om de boosdoener te vinden.
Behandeling van lymfocytische oesofagitis
De behandeling is gericht op het beperken of beheersen van symptomen, zoals het gebruik van protonpompremmers (maagzuurremmers) om brandend maagzuur te verminderen, een van de meest voorkomende symptomen.
Behandeling van door geneesmiddelen geïnduceerde oesofagitis
De primaire behandeling voor door geneesmiddelen veroorzaakte slokdarmontsteking is het vermijden van de medicatie die het probleem veroorzaakt of het overschakelen op een ander medicijn. Als dit niet mogelijk is, is het aan te raden om de volgende maatregelen in acht te nemen:
- Een vol glas water drinken bij het slikken van een pil.
- Ten minste 30 minuten blijven zitten of staan na inname van medicatie.
- Een vloeibare versie van de medicatie nemen in plaats van een pil (en daarna water drinken om de slokdarm door te spoelen)
Behandeling van infectieuze oesofagitis
Medicatie om de infectie te behandelen is de voorgeschreven behandeling van infectieuze oesofagitis. Afhankelijk van de oorzaak van de infectie ( een virus, bacterie of schimmel), zal de medicatie variëren.
Wat kun je zelf doen bij een slokdarmontsteking?
Een slokdarmontsteking (oesofagitis) voelt voor velen als een brandend geheim in je borstkas. Gelukkig kun je – naast medische hulp – zelf veel doen om het vuur te blussen. Denk aan kleine gewoontes die je elke dag een beetje beter maken. Hier lees je hoe je dat aanpakt, stap voor stap, mens tot mens.
Pas je eetgewoonten aan: minder zuur, meer liefde
Eten is niet je vijand, maar het vraagt wel om respect als je slokdarm ontstoken is. Vermijd alles wat je maag overuren laat draaien of het zuur omhoog jaagt. Denk aan:
-
pittig gekruid eten
-
tomatensauzen en citrusvruchten
-
koffie, alcohol en koolzuurhoudende dranken
-
chocola en pepermunt
Vervang het door zachte voeding die je lichaam rust geeft. Gekookte groenten, havermout, rijst, banaan, mager vlees of vis – het klinkt misschien saai, maar je slokdarm fluistert je een dankjewel toe na elke maaltijd. En: eet in kleine porties, verspreid over de dag. Geen overvolle maag meer die zich naar boven werkt.

Sta stil bij hoe je eet – en wanneer
Niet alleen wat je eet telt, maar ook hoe je eet. Kauw rustig, eet zittend, zonder afleiding van je telefoon of laptop. Laat je lijf voelen dat het tijd is om te verteren. En nog belangrijker: eet niet vlak voor je gaat slapen. Probeer minstens twee à drie uur tussen je laatste maaltijd en bedtijd te houden. Liggen met een volle maag is vragen om brand.
Tip uit de praktijk: verhoog het hoofdeinde van je bed. Geen kussenstapel, maar echt je matras een beetje schuin zetten. Zo zakt het zuur makkelijker naar beneden, en hoef jij ’s nachts niet rechtop te zitten van de pijn.
Leefstijl: ademruimte voor je slokdarm
Stress is een stille saboteur. Het maakt je spijsvertering onrustig en verhoogt de kans op maagzuur. Zorg dus goed voor je geest, net zo goed als voor je slokdarm. Wandelen, ademhalingsoefeningen, een warm bad of gewoon eens goed uitpraten wat je dwarszit – het helpt echt.
Ook roken is een boosdoener. Het verslapt de sluitspier tussen je maag en slokdarm, waardoor zuur makkelijker omhoog glipt. Stoppen is dus dubbel winst: voor je longen én je slokdarm.
Let ook op je gewicht. Overgewicht verhoogt de druk op je buik en daarmee ook op je maag. Elke kilo minder is een stap naar minder klachten.

Wanneer moet je tóch even aan de bel trekken?
Zelfzorg is goud waard, maar wees niet eigenwijs. Als je klachten aanhouden, erger worden of gepaard gaan met slikproblemen, gewichtsverlies of bloed in je braaksel of ontlasting – trek dan aan de bel. Sommige vormen van slokdarmontsteking kunnen complicaties geven als je er te lang mee rondloopt.
Een arts kan je maagzuurremmers voorschrijven, of verder onderzoek doen (zoals een gastroscopie) als daar reden voor is. En dat is geen zwakte, maar zorg dragen voor je gezondheid.
Tot slot: wees zacht voor jezelf
Een slokdarmontsteking is niet alleen fysiek vervelend, het vraagt ook iets van je mindset. Geduld. Mildheid. Aanpassing. Je lijf roept niet zomaar. Zie het als een uitnodiging tot vertraging, tot bewuste keuzes. En geloof me: hoe meer liefde je stopt in die kleine gewoontes, hoe meer rust je lichaam – en jij – zult ervaren.
Ginseng en honing
Een artikel in de Indian Journal of Medical research beschrijft een studie waaruit blijkt dat (Amerikaanse) ginseng bescherming biedt tegen refluxoesofagitis bij ratten doordat het geneeskrachtige kruid ontstekingsreacties en oxidatieve stress vermindert.1Math MV, Khadkikar RM, Kattimani YR. Honey–a nutrient with medicinal property in reflux. Indian J Med Res. 2013 Dec;138(6):1020-1. PMID: 24521651; PMCID: PMC3978955.
Ook heeft honing cytoprotectieve eigenschappen. Cytoprotectieve eigenschappen zijn eigenschappen van bepaalde stoffen of mechanismen die de cellen van het lichaam beschermen tegen schade en degeneratie. De term “cyto” verwijst naar cellen en “protectief” verwijst naar bescherming. Dus cytoprotectieve eigenschappen verwijzen naar de eigenschappen van stoffen of mechanismen die de cellen in het lichaam beschermen tegen schadelijke invloeden, zoals oxidatieve stress, ontstekingsreacties, blootstelling aan toxische stoffen, etc. Stoffen met cytoprotectieve eigenschappen zijn onder meer antioxidanten, ontstekingsremmende middelen en bepaalde vitamines en mineralen.
Vanwege de ontstekingsremmende en antimicrobiële eigenschappen van honing wordt het sinds de oudheid gebruikt om wonden te behandelen. Het gele goedje zit boordevol antioxidanten, zoals fenolen, enzymen en flavonoïden. Deze stoffen bestrijden vrije radicalen. Dit zijn, kort door de bocht gezegd, bijproducten van je lichaam. Honing gaat de productie van schadelijke reactieve zuurstofsoorten (reactive oxygen species, afgekort als ROS) tegen.
Deze natuurlijke vloeibare zoete substantie werkt ontstekingsremmend. Honing kan daarom heel goed gebruikt worden ter behandeling van slokdarmontsteking. Pure honing blijft vanwege zijn viscositeit (stroperigheid) lang op het slijmvlies van de slokdarm zitten. Al die tijd kan het zijn ontstekingsremmende werk doen. Al met al is honing een uitstekend natuurlijk medicijn ter behandeling van refluxoesofagitis, maar het komt uiteraard niet in de plaats van reguliere behandeling. Honing is een prima aanvulling op de reguliere behandeling van slokdarmontsteking.

Prognose
Onbehandelde slokdarmontsteking kan leiden tot zweren, littekens en ernstige vernauwing van de slokdarm. Uw behandelingsopties en vooruitzichten zijn afhankelijk van de oorzaak van de ontsteking. De meeste gezonde mensen verbeteren binnen twee tot vier weken nadat de juiste behandeling is ingezet.
Chronische oesofagitis kan zonder behandeling vernauwing van de slokdarm of weefselschade veroorzaken. Je kans op het ontwikkelen van slokdarmkanker is groter als de cellen aan de binnenkant van uw slokdarm zijn veranderd als gevolg van chronische blootstelling aan zuur.
Je kunt het risico op een hernieuwde slokdarmontsteking (een recidief) verlagen door de uitlokkende factoren te vermijden.
De prognose is afhankelijk van de oorzaak van de ontsteking en van je algehele gezondheid. De meeste mensen verbeteren met de juiste behandeling. Het herstel kan langer duren als je een verzwakt immuunsysteem hebt. Je immuunsysteem is dan minder goed in staat om ongewenste microben snel en effectief op te ruimen. In ernstige en/of chronische gevallen wordt dit ook wel een immuundeficiëntie genoemd.
Complicaties
Onbehandeld, kan een slokdarmontsteking leiden tot veranderingen in de structuur van de slokdarm. Mogelijke complicaties zijn onder meer:
- Littekens of vernauwing (strictuur) van de slokdarm (slokdarmvernauwing).
- Scheuren van het slokdarmweefsel door kokhalzen (als voedsel vast komt te zitten) of tijdens endoscopie (als gevolg van een ontsteking).
- Barrett-slokdarm (Barrett oesophagus), waarbij een deel van de slokdarm is bekleed met ander weefsel dan normaal, waardoor het risico op slokdarmkanker toeneemt.
Preventie
Een slokdarmontsteking is geen griepje dat je even uitzit. Het is het resultaat van een lijf dat al een tijd roept: “Hallo, dit werkt zó niet meer!” Maar het mooie is: met wat liefdevolle aandacht en slimme keuzes kun je die ontsteking vaak voor zijn. En nee, je hoeft heus niet als een monnik te gaan leven. Dit gaat over balans. Over luisteren naar je lijf voordat het begint te schreeuwen.
Denk vóór je eet: wat je slikt heeft gevolgen
Voorkomen begint op je bord. Veel klachten worden simpelweg getriggerd door wat en hoe we eten. Dus even heel eerlijk:
-
Drink je vaak koffie op een lege maag?
-
Prop je snel een bord pasta weg en duik je daarna meteen op de bank?
-
Sluit je de dag standaard af met een wijntje of een pittige hap?
Dan is je slokdarm waarschijnlijk niet heel blij met je.

Wat wél helpt:
-
Eet kleinere porties, verspreid over de dag. Geen overvolle maag = minder druk op de sluitspier van je maag.
-
Kauw rustig. Elk hapje dat je goed kauwt, is er eentje die je maag makkelijker verwerkt.
-
Vermijd de klassieke zuur-aanjagers zoals alcohol, frisdrank, chocola, pepermunt, vet eten en pikante gerechten.
-
En ja, het klinkt oubollig, maar vette snacks vlak voor bedtijd? Geen goed idee. Geef je lijf rust.
Hou je bed heilig – voor rust, niet voor oprispingen
Lig jij ook graag met een bakje chips onder je dekbed naar Netflix te kijken? Snap ik. Maar je slokdarm vindt dat dus géén topcombi. Als je gaat liggen met een volle maag, krijgt zuur vrij spel.
Wat je beter kunt doen:
-
Stop minstens twee à drie uur voor het slapengaan met eten.
-
Verhoog het hoofdeinde van je bed een beetje – een paar blokken onder je matras of een speciaal wigkussen doet wonderen.
-
Slaap op je linkerzij: anatomisch gezien helpt dit om het zuur beter in je maag te houden.
Stress? Geef je lijf wat ademruimte
Soms ligt het niet aan je eten, maar aan alles eromheen. Stress maakt je lijf alert – alsof er gevaar dreigt. Daardoor werkt je spijsvertering minder goed en komt maagzuur sneller omhoog.
Dus: adem in, adem uit. Zoek manieren om dagelijks wat spanning los te laten. Een wandeling, dansen in je woonkamer, een warm bad of gewoon een goed gesprek kunnen al het verschil maken.
En hé – ook je telefoon mag soms even uit. Je hoeft niet overal meteen op te reageren. Zeker niet als je lijf net probeert rustig te verteren.
Stoppen met roken en drinken – ja, het blijft een dingetje
We weten het. Jij weet het. Iedereen weet het. Maar het blijft toch gezegd worden: roken en (veel) alcohol ondermijnen je spijsvertering. Ze verzwakken letterlijk het klepje tussen je slokdarm en je maag, waardoor zuur makkelijker omhoog komt.
Wil je écht preventief aan de slag? Dan is dit misschien het moment om (opnieuw) te overwegen om te minderen of stoppen. Begin klein. Elke stap telt. En zoek steun, je hoeft het niet alleen te doen.

Let op je gewicht – niet vanwege de weegschaal, maar vanwege de druk
Overgewicht verhoogt de druk op je buik. En meer druk = meer kans dat maaginhoud naar boven glipt. Het gaat hier niet om uiterlijk, maar om wat er binnenin gebeurt. Een paar kilo minder kan soms al het verschil maken voor je slokdarm.
Beweeg op een manier die je leuk vindt. Dans, fiets, zwem of wandel. Het hoeft geen sportschooltraject te zijn – als je hart maar af en toe even mag kloppen van plezier.
Luister naar je lijf – het fluistert eerst, maar schreeuwt als je het negeert
Je hoeft geen dokter te zijn om te merken wanneer je lichaam in de knoop zit. Brandend maagzuur, opgeblazen gevoel, kriebelhoest na het eten, moeite met slikken – het zijn geen kleine dingetjes. Het zijn signalen.
De kunst? Niet pas reageren als het misgaat. Maar eerder al vertragen. Kiezen. Aanpassen. Want preventie is niet sexy, maar wél superkrachtig.
Deel je verhaal – je bent niet de enige
Tot slot: praat erover. Je bent echt niet de enige met een gevoelige slokdarm. In je omgeving, op Facebookgroepen, op werk: er zijn zóveel mensen die met hetzelfde worstelen. Deel je tips, leer van anderen, en vooral: wees niet te streng voor jezelf.
Een gezonde slokdarm is niet het resultaat van één perfecte dag, maar van herhaalde kleine keuzes met liefde gemaakt.
Lees verder
Wie verder wil kijken dan deze klacht alleen, vindt veel samenhangende informatie in artikelen over maag- en slokdarmproblemen. Zo lees je bij Omeprazol: werking, gebruik en mogelijke bijwerkingen hoe maagzuurremmers het zuurproductiesysteem temperen; bij Pantomed (pantoprazol): werking, bijwerkingen en wat je moet doen bij aanhoudende klachten ontdek je waarom sommige mensen ondanks medicatie nog steeds branderigheid of sliklast ervaren. Wanneer pijn bij slikken een rol speelt, sluit Als slikken pijn doet: alles over een vernauwde slokdarm aan op het mechanische deel van het verhaal, terwijl Slokdarmzweer (oesofageale zweer): symptomen, oorzaak en behandeling laat zien wat er gebeurt als zuur en slijmvlies elkaar allengs beschadigen. In ernstiger gevallen biedt Slokdarmbloeding: oorzaken, symptomen en behandeling een blik op de mogelijke complicaties die je beslist niet wilt missen. Wie verder wil grasduinen in verwante thema’s vindt via Alle aandoeningen met een S een overzichtelijke ingang naar tientallen gerelateerde onderwerpen, en zelfs het kruid Fenegriek: gezond & vol geneeskracht en wat zijn de nadelen en is het gevaarlijk? kan verrassend relevant zijn, omdat sommige kruiden de maagwerking beïnvloeden en zo klachten kunnen verergeren of juist verzachten. Hiermee ontstaat een bredere kijk rond alles wat de slokdarm en maag raakt; een netwerk van factoren dat helpt begrijpen waarom symptomen zich soms koppig blijven aandienen.
Let op: Deze tekst is uitsluitend bedoeld ter algemene informatie en vervangt geen professioneel medisch advies. Raadpleeg bij gezondheidsklachten altijd een arts.
Bronnen
- Antunes, C., & Sharma, V. K. (2023). Esophagitis. In StatPearls. Treasure Island, FL: StatPearls Publishing. Geraadpleegd via
https://www.ncbi.nlm.nih.gov/books/NBK442012/ - Katz, P. O., Gerson, L. B., & Vela, M. F. (2013). Guidelines for the diagnosis and management of gastroesophageal reflux disease. American Journal of Gastroenterology, 108(3), 308–328.
https://doi.org/10.1038/ajg.2012.444 - Hoversten, P., Kamboj, A. K., & Katzka, D. A. (2018). Infections of the esophagus: an update on risk factors, diagnosis, and management. Diseases of the Esophagus, 31(12).
https://pubmed.ncbi.nlm.nih.gov/30295751/ - Gómez Torrijos, E., Gonzalez-Mendiola, R., Alvarado, M., et al. (2018). Eosinophilic esophagitis: Review and update. Frontiers in Medicine, 5, 247.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6192373/ - Azer, S. A. (2024). Gastroesophageal reflux disease (GERD). In StatPearls. Treasure Island, FL: StatPearls Publishing.
https://www.ncbi.nlm.nih.gov/books/NBK554462/
Reacties en ervaringen
Hieronder kun je reageren op dit artikel. Je kunt bijvoorbeeld je ervaringen delen over een slokdarmontsteking, of tips geven. Wij stellen reacties zeer op prijs. Reacties worden niet automatisch (direct) gepubliceerd. Dit gebeurt nadat ze door de redactie gelezen zijn. Dit om ‘spam’ of anderszins ongewenste c.q. ongepaste reacties eruit te filteren. Daar kunnen soms enige uren overheen gaan.

Na een gastronomie is een maag en slokdarm ontsteking geconstateerd
Krijg hier medicijnen voor omeprasol en of antagel maar heb hier nogal wat bijwerkingen van
Zijn er medicijnen met minder bijwerkingen?
Ja, er zijn alternatieven. Bespreek H2-blokkers zoals ranitidine of famotidine met uw arts. Probeer ook leefstijlaanpassingen zoals dieetveranderingen en kleinere maaltijden.
Goedendag, Ik het hoofdstuk gember en honing wordt gember niet beschreven maar ginseng wel. Om welke van de 2 gaat het?
Groet Karin
In het artikel Honey – A nutrient with medicinal property in reflux oesophagitis (PMC3978955) wordt ginseng besproken, specifiek Panax quinquefolium (Amerikaanse ginseng), en niet gember. De auteurs verwijzen naar een eerdere studie waarin deze ginsengsoort een beschermend effect had bij experimenteel opgewekte refluxoesofagitis bij ratten. Gember wordt in dit artikel niet genoemd.
Dank. Ik heb het aangepast!
Ik had jaren last van kuchen en hoesten; pas na 3 jaar werd gesteld dat het reflux kon zijn. Na 4 jaar hoesten heb ik dus een ontsteking van de slokdarm. arts schreef Pantomed voor wat een oplossing zou moeten zijn voor de ontsteking na een gastroscopie, maar ik heb nu meer dan voor het nemen van de medicatie maagpijn. Dus ik weet niet of dit de correcte behandeling is voor mij.
Dank voor het delen van je ervaring; zo’n langdurige zoektocht naar de oorzaak van kuchen en hoesten vraagt veel geduld en zegt iets over hoe gemaskeerd reflux zich kan gedragen. Reflux presenteert zich vaker via hoestklachten dan via klassiek brandend maagzuur, waardoor een slokdarmontsteking soms pas laat aan het licht komt. Pantomed is dan een gebruikelijke eerste stap, omdat het de zuurproductie remt en de slokdarm tijd geeft te herstellen.
Toch hoort het niet zo te zijn dat de maagpijn duidelijk toeneemt. Soms is het een tijdelijke reactie doordat het zuurpeil abrupt verandert, maar vaker betekent het dat de dosering of het type medicatie niet optimaal is voor jouw situatie, of dat er naast reflux nog iets anders speelt, zoals een gevoelige maagwand of een lichte gastritis. Het is daarom zinvol om dit snel met je huisarts of MDL-arts te bespreken; vaak kan een aanpassing van de behandeling al veel verschil maken.
Ik hoop dat je binnenkort een traject vindt dat wél verlichting brengt; jouw klachten zijn reëel en verdienen een behandeling die goed aansluit bij hoe jouw lichaam reageert.
Hoe lang kun je zuurremmers blijven slikken? Ik slik al 5 jaar pantoprazol 40 mg tabletten: 1 pil per dag.
Als ik een dag geen pil neem, krijg ik buikpijn en moet ik overgeven.
Wanneer je al vijf jaar pantoprazol 40 mg slikt en meteen buikpijn en misselijkheid krijgt zodra je een dag overslaat, vertelt je lichaam een tamelijk helder verhaal. Pantoprazol is een protonpompremmer; zo’n medicijn dat het maagzuur mechanisch tempert. Handig bij reflux of een geïrriteerde slokdarm, maar het kan allengs ook een soort huisgenoot worden waar je maar moeilijk van loskomt.
Het lastige is dat stoppen vaak juist extra klachten geeft. Dat heet rebound-zuurproductie: de maag, die jarenlang rustig gehouden is, gaat ineens weer fanatiek zuur aanmaken. Veel mensen denken dan dat hun oorspronkelijke probleem terug is, terwijl het vooral een fysiologisch tegenantwoord is. Een voorbeeld: iemand die twee dagen stopt, merkt dat het branderige gevoel ineens als een opstandige golf terugkomt; niet omdat er iets misgaat, maar omdat het lichaam moet herkalibreren.
In de praktijk bespreekt men dit met een arts. Soms is geleidelijk afbouwen verstandig; soms is er een reden om het medicijn wél te blijven gebruiken, bijvoorbeeld bij chronische reflux of slokdarmontsteking. En soms speelt dieet een rol: vet, koffie, chocolade, laat-op-de-avond-maaltijden; het kan subtiel maar merkbaar invloed hebben op klachten.
Desalniettemin: vijf jaar dagelijks slikken zonder evaluatie is aan de lange kant. Even laten meekijken door huisarts of MDL-arts biedt helderheid en rust. Medicatie hoort een hulpmiddel te zijn, geen onmisbare metgezel.