Last Updated on 13 juni 2025 by M.G. Sulman
Stel je voor: je loopt nietsvermoedend door het leven, en ineens speelt je buik op alsof er een storm woedt. Darmen die tekeergaan, krampen die je uit het niets overvallen, en een toilet dat je beste vriend wordt—dat is een beetje de realiteit van iemand met colitis ulcerosa. Deze aandoening, een hardnekkige ontsteking in de dikke darm, nestelt zich vaak eerst in de endeldarm, net boven de anus, en breidt zich bij sommigen verder uit naar andere delen van de darm. Vooral het linkergedeelte krijgt vaak klappen. Een verraderlijke klant, want soms lijkt alles rustig en het volgende moment is er weer die aanval—pijnlijk, vermoeiend en frustrerend. Mensen met CU leven met een dikke darm die zich als een grillige artiest gedraagt: soms een grand performance, soms een totale scène. En waar het precies vandaan komt? Een mix van genetische pech, een overijverig immuunsysteem en factoren die nog steeds een je ne sais quoi hebben.
Gebruik de inhoudsopgave om snel te navigeren
- 1 Wat is colitis ulcerosa?
- 2 Verschil met de ziekte van Crohn
- 3 Symptomen van colitis ulcerosa
- 4 Complicaties
- 5 Soorten colitis ulcerosa
- 6 Ernst van UC
- 7 Oorzaak van colitis ulcerosa
- 8 Risicofactoren
- 9 Onderzoek en diagnose
- 10 Behandeling van colitis ulcerosa
- 11 Dieet en voeding
- 12 💡 Praktische adviezen bij colitis ulcerosa
- 12.1 🥣 1. Eten zonder stress: leer je darmen kennen
- 12.2 🚽 2. Maak je wc-leven comfortabel
- 12.3 🛏️ 3. Rust en ritme – slaap is geen luxe
- 12.4 🧳 4. Vakantie? Gewoon doen, maar goed voorbereid
- 12.5 🧘♀️ 5. Stressmanagement – ja, het helpt écht
- 12.6 💊 6. Medicatie trouw = minder ellende
- 12.7 🧴 7. Huid, haar en zelfbeeld: de vergeten hoofdstukken
- 12.8 🫂 8. Sociale momenten met een plan B
- 12.9 🎯 9. Bonus: verrassende leefstijlstrategieën
- 13 Prognose
- 14 Preventie: opflakkeringen voorkomen
- 15 De ultieme FAQ over colitis ulcerosa – Alles wat je (niet) wilde weten
- 16 Reacties en ervaringen
Wat is colitis ulcerosa?
Sophie, 32 jaar, had altijd al een gevoelige buik, maar wat eerst leek op een beetje stress of een verkeerde maaltijd, veranderde langzaam in een nachtmerrie. Op een dag zat ze in een chic restaurant—verjaardagsdiner van haar beste vriendin—en ineens sloeg het toe: een vlijmscherpe kramp, een onstuitbare drang om naar de wc te rennen. Geen tijd om beleefd te zijn, geen tijd om uit te leggen. Met het zweet op haar voorhoofd haastte ze zich naar het toilet, waar ze bleef tot het dessert allang was uitgeserveerd. Die avond werd haar duidelijk: dit was niet zomaar een ‘gevoelige maag’. Dit was iets groters, iets hardnekkigs. Een paar weken later volgde de diagnose: colitis ulcerosa. Vanaf dat moment werd haar leven een aaneenschakeling van goede dagen en momenten waarop haar darmen het roer overnamen. Plannen maken? Alleen met een strategische wc in de buurt. En spontane uitjes? Alleen als ze wist dat haar buik geen eigen agenda had.
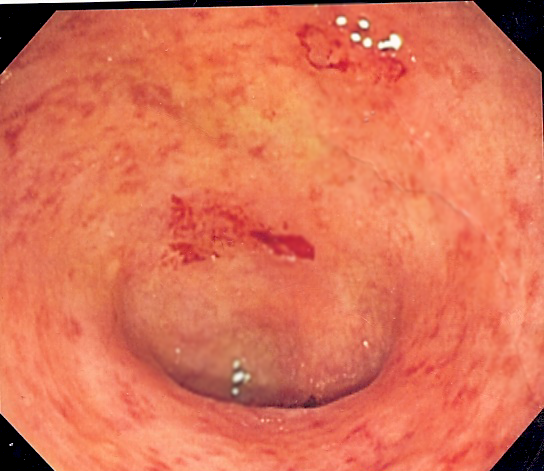
Bij colitis ulcerosa is een deel of zelfs de hele dikke darm ontstoken. Klachten die kunnen optreden zijn onder andere diarree met bloed en slijm, evenals pijn in de onderbuik. Om de ontstekingen te behandelen, worden medicijnen voorgeschreven. Het verloop van de ziekte varieert, waarbij de meeste mensen periodes ervaren met klachten en periodes zonder klachten. Een gezonde levensstijl kan ook bijdragen aan het verminderen van klachten.
Verschil met de ziekte van Crohn
In tegenstelling tot de ziekte van Crohn, waarbij ontstoken gebieden van de darm onafhankelijk zijn, versmelten bij colitis ulcerosa de ontstoken delen van de dikke darm en de endeldarm. Bovendien ontstaan er bij colitis ulcerosa zweren in de darmwand, maar deze zweren dringen niet zo diep door als bij de ziekte van Crohn. Ze blijven meer aan de oppervlakte, waardoor fistels en vernauwingen bijna niet voorkomen.

Symptomen van colitis ulcerosa
Algemene symptomen
- Diarree, vaak met bloed of etter.
- Rectale bloeding: een kleine hoeveelheid bloed uitscheiden met de ontlasting.
- Buikpijn en buikkrampen.
- Rectale pijn.
- Drang om te poepen.
- Onvermogen om te poepen ondanks drang.
- Gewichtsverlies.
- Vermoeidheid.
- Koorts.
- Bij kinderen: groeiachterstand.
Variatie in symptomen
De symptomen van colitis ulcerosa kunnen sterk variëren en zijn afhankelijk van de ernst en locatie van de ontsteking. De meeste mensen ervaren milde tot matige symptomen. Colitis ulcerosa kent periodes van remissie waarin de symptomen verminderen of verdwijnen.
Onvoorspelbaarheid van klachten
Het beloop van de ziekte verschilt per persoon. Klachten kunnen geleidelijk of plotseling (acuut) beginnen. Perioden zonder symptomen kunnen worden afgewisseld met plotselinge verergering van klachten.
Overlapping met ziekte van Crohn
Enkele symptomen van colitis ulcerosa overlappen met de ziekte van Crohn, waaronder buikpijn, diarree met bloed en slijm, obstipatie (verstopping), bloedarmoede, vermoeidheid en gewichtsverlies.
Bijkomende symptomen
- Het niet kunnen ophouden van de ontlasting.
- Opgezette buik.
- Pijnlijke ontstoken ogen.
- Pijnlijke ontstoken gewrichten.
- Pijnlijke ontstekingen op de huid.
Mogelijke complicatie
Ongeveer tien procent van de patiënten ontwikkelt ‘primaire scleroserende cholangitis’ (PSC), een ontsteking van de galwegen in en buiten de lever. Andere complicaties zijn ook mogelijk.
Complicaties
Mogelijk complicaties van colitis ulcerosa zijn:
Langdurige complicaties
- Bloedarmoede: Ernstige bloedingen uit de dikke darm kunnen leiden tot een afname van rode bloedcellen.
- Darmkanker: Verhoogd risico, afhankelijk van de locatie en duur van ontsteking in de dikke darm.
- Osteoporose: Ontsteking die zich naar botten verspreidt, kan leiden tot verzwakking van botten of osteoporose (botontkalking).
- Primaire scleroserende cholangitis: Ontsteking die naar de lever verspreidt, kan littekens veroorzaken en de leverfunctie beïnvloeden.
- Groei- en ontwikkelingsproblemen bij kinderen: Beperkte opname van voedingsstoffen kan leiden tot groei- en ontwikkelingsproblemen.
Noodcomplicaties die onmiddellijke behandeling vereisen
- Uitdroging: Regelmatige diarree kan leiden tot ernstige uitdroging, mogelijk vereist IV-vloeistoffen.
- Darmperforatie: Een gat in de dikke darm is een medisch noodgeval dat onmiddellijke behandeling vereist.
- Ernstige Bloedingen: Afhankelijk van bloedverlies, kan een bloedtransfusie nodig zijn.
- Toxisch megacolon: Ernstige ontstekingen leiden tot dikke darmfalen, waardoor gifstoffen in de bloedbaan terechtkomen.
- Bloedstolsels: Verhoogd risico op stolling in bloedvaten, potentieel levensbedreigend afhankelijk van locatie.
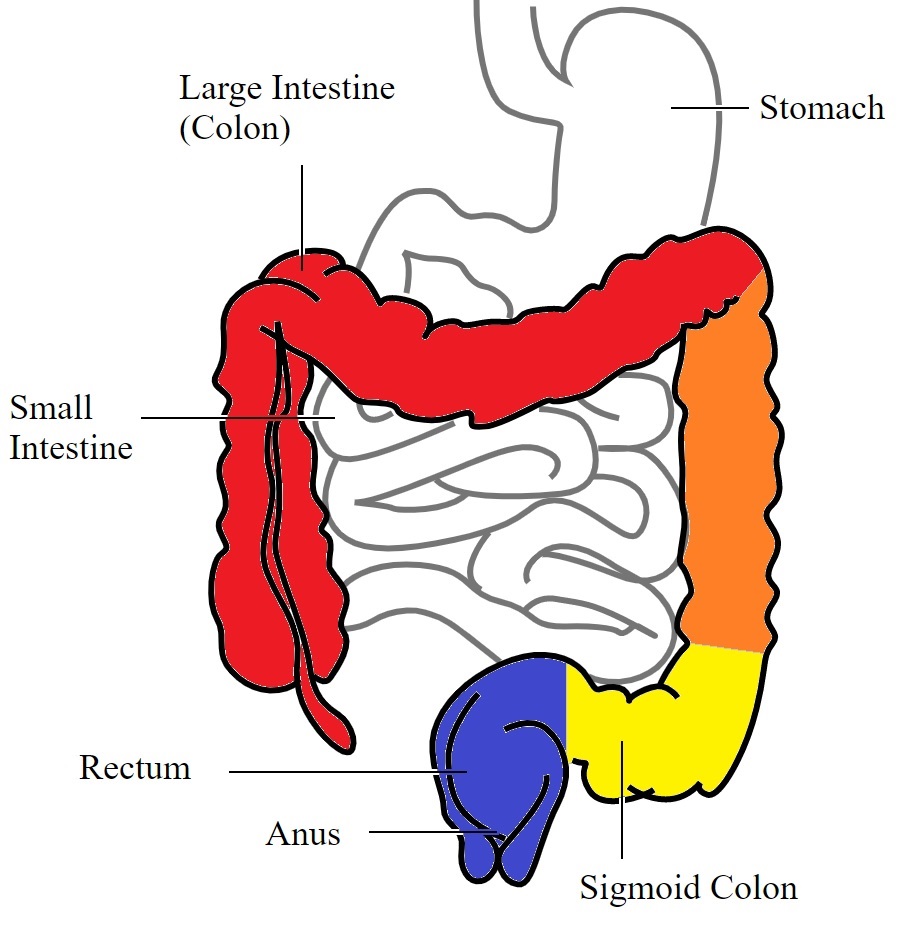
Soorten colitis ulcerosa
De volgende soorten colitis ulcerosa worden onderscheiden:
Ulceratieve proctitis
De ontsteking treft alleen het rectum of de endeldarm. Het begint dichtbij de anus.
Proctosigmoiditis
De ontsteking treft zowel het rectum als het sigmoïd, het “S-vormige” deel van de dikke darm.
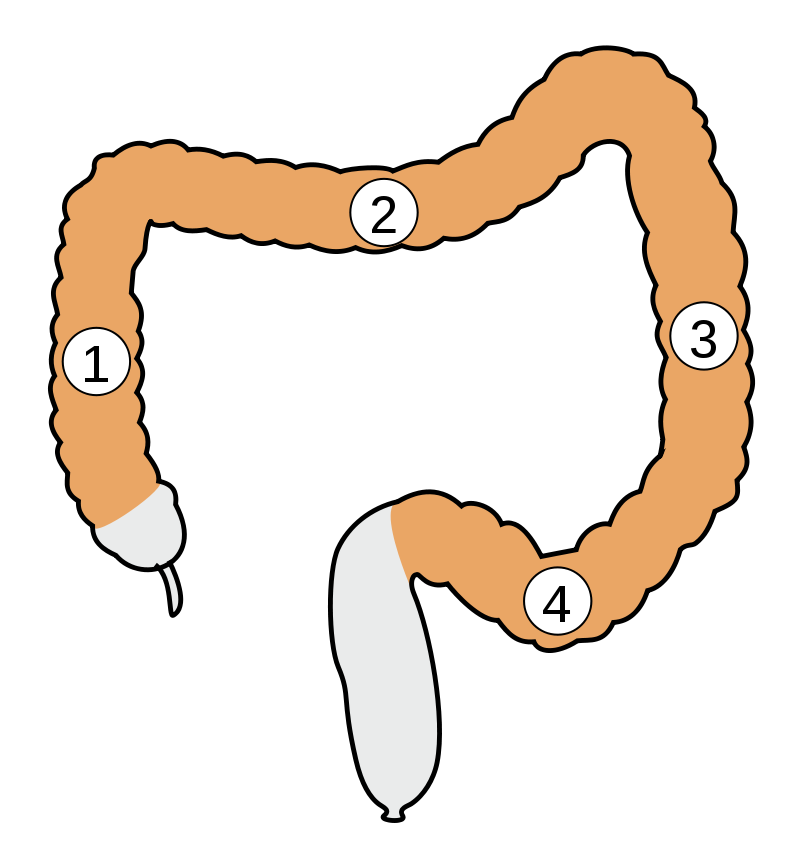
Linkszijdige colitis
Alleen het linkerdeel van de dikke darm (het afdalende deel) is ontstoken.
Pancolitis
Als de darmontsteking de hele dikke darm betreft, spreekt men van pancolitis.
Ernst van UC
De ernst van UC kan variëren: mild, matig of ernstig, afhankelijk van de symptomen. De meest ernstige vorm is fulminante colitis ulcerosa, maar deze komt gelukkig zelden voor.
Fulminante colitis ulcerosa kan levensbedreigende complicaties veroorzaken en vereist dringende medische behandeling.
Ernstige of fulminante colitis ulcerosa betekent dat iemand meer dan 6 keer per dag bloederige diarree heeft, samen met hevige buikkrampen. Het gaat ook gepaard met symptomen die passen bij een algemene ontstekingsreactie in het lichaam, zoals koorts, snelle hartslag, lage bloeddruk, bloedarmoede, lage hoeveelheid albumine en een verhoogde bezinkingssnelheid van de erytrocyten (BSE).
Oorzaak van colitis ulcerosa
De oorzaak van colitis ulcerosa is complex en wordt beïnvloed door verschillende factoren. De meeste wetenschappers zijn het erover eens dat het verband houdt met een overactieve immuunrespons. Colitis ulcerosa wordt dan ook beschouwd als een auto-immuunziekte. Normaal gesproken beschermt je immuunsysteem je tegen ziektekiemen en schadelijke stoffen. Echter, bij colitis ulcerosa lijkt het immuunsysteem het lichaam onterecht aan te vallen, wat leidt tot ontstekingen en schade aan het weefsel.
Risicofactoren
Risicofactoren voor colitis lcerosa zijn:
- Leeftijd: Verhoogd risico tussen 15 en 30 jaar oud of na 60 jaar.
- Etniciteit: Hoger risico bij blanken, vooral bij Asjkenazisch-joodse afkomst.
- Genetica: Verhoogd risico als een eerstegraads familielid (ouder, broer, zus of kind) colitis ulcerosa heeft.
Ongeveer 20% van de mensen met UC heeft een familielid met UC of de ziekte van Crohn. - Darmmicrobioom: Verschillen in darmmicrobioom (bacteriën, virussen, schimmels in de darmen) bij mensen met UC vergeleken met mensen zonder UC. Oorzaken van deze verschillen zijn anno 2025 nog niet volledig begrepen.
Opmerking: Andere factoren zoals stress en dieet verhogen het risico niet op het ontwikkelen van UC, maar kunnen wel de symptomen verergeren.
Onderzoek en diagnose
De diagnose van colitis ulcerosa wordt gesteld op basis van:
Stap 1: Medische geschiedenis en familiegeschiedenis:
Arts vraagt naar de symptomen, neemt je medische geschiedenis in ogenschouw, informeert naar je medicijngebruik en leefstijlfactoren. Je medische familiegeschiedenis wordt ook beoordeeld.
Stap 2: Lichamelijk onderzoek
- Controle van bloeddruk, hartslag en temperatuur.
- Luisteren naar buikgeluiden met een stethoscoop.
- Drukken op de buik om pijn of massa te voelen.
- Mogelijk digitaal rectaal onderzoek om bloed in ontlasting te controleren.
Tests
De arts kan de volgende tests (laten) uitvoeren:
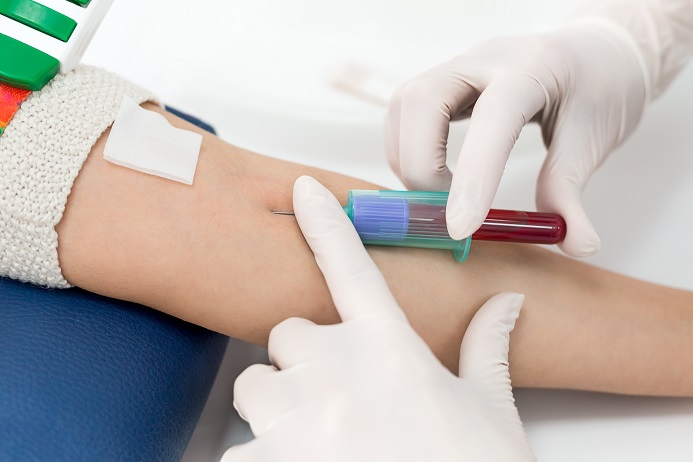
Bloedtests
Bloedonderzoek om te controleren op tekenen van colitis ulcerosa en de gevolgen ervan, zoals bloedarmoede. Dit kan ook tekenen van infectie of andere spijsverteringsziekten onthullen.
Ontlastingstests
Uitvoeren van ontlastingsonderzoek om andere aandoeningen uit te sluiten. En om te controleren op tekenen van ontsteking in de darmen.
Endoscopie van de dikke darm
- Gebruik van een endoscoop met een camera om de dikke darm te bekijken.
- Biopsieën worden genomen voor nader onderzoek.
Twee soorten endoscopie:
- Colonoscopie (volledige dikke darm).
- Flexibele sigmoïdoscopie (onderste dikke darm en rectum).
Deze tests helpen artsen om de diagnose van colitis ulcerosa te bevestigen, de ernst ervan te bepalen en andere mogelijke gezondheidsproblemen uit te sluiten.
Behandeling van colitis ulcerosa
Medicijnen:
- Aminosalicylaten:
- Voor milde tot matige colitis ulcerosa.
- Helpt ontstekingen verminderen.
- Corticosteroïden (steroïden):
- Voor matige tot ernstige colitis ulcerosa.
- Kortdurend gebruik vanwege ernstige bijwerkingen.
- Immunosuppressiva:
- Voor matige tot ernstige colitis ulcerosa.
- Helpt ontstekingen verminderen en remissie handhaven.
- Biologische geneesmiddelen:
- Voor matige tot ernstige colitis ulcerosa.
- Gericht op specifieke immuunreacties.
- tsDMARD’s:
- Medicijnen die behoren tot de categorie ’targeted synthetic DMARD’s’ (tsDMARD’s) zijn goedgekeurd voor de behandeling van matige tot ernstige actieve colitis ulcerosa.
- Voor volwassenen met matige tot ernstige colitis ulcerosa.
- Voor diegenen die niet reageren op andere medicijnen.
Chirurgie:
- Overwogen bij:
- Colorectale kanker.
- Dysplasie (precancereuze cellen).
- Levensbedreigende complicaties.
- Onvoldoende reactie op medicijnen.
- Ileoanale pouch:
- Creatie van een intern reservoir van de dunne darm.
- Bevestigd aan de anus.
- Ileostoma:
- Verbinding van ileum naar stoma in de buikwand.
- Gebruik van stomazakje voor ontlasting.
- Operatie kan laparoscopisch of open zijn, afhankelijk van de situatie.
Behandeling van symptomen en complicaties:
- Pijn:
- Paracetamol aanbevolen in plaats van NSAID’s.
- Botverlies en osteoporose:
- Calcium, vitamine D-supplementen of medicijnen indien nodig.
Poeptransplantatie
Poeptransplantatie bij colitis ulcerosa-patiënten kan ook uitkomst bieden. Fecaal microbiota transplantatie (FMT), waarbij ontlasting van een gezonde donor wordt ingebracht bij een patiënt met colitis ulcerosa, kan ontstekingsreacties verminderen. Dit gebeurt via een neussonde, zodat de patiënt niets proeft of ruikt tijdens de procedure.
Ziekenhuisbehandeling voor ernstige complicaties:
- Antibiotica:
- Bij infecties door ernstige colitis ulcerosa of complicaties.
- Bloedtransfusies:
- Voor ernstige bloedarmoede.
- IV-vloeistoffen en elektrolyten:
- Voorkomen en behandelen van uitdroging.
Let op:
- Overleg met de arts voordat je zelfzorggeneesmiddelen gebruikt.
- Vermijd NSAID’s voor pijn, omdat ze symptomen kunnen verergeren.
Belang van overleg met de arts:
- Type behandeling hangt af van de ernst en uitgebreidheid van colitis ulcerosa.
- Risico’s en voordelen van operatie moeten worden besproken.
Dieet en voeding
Als je colitis ulcerosa hebt, is het belangrijk om een gezond en uitgebalanceerd dieet te volgen. Praat met je arts over een geschikt eetplan, vooral omdat symptomen zoals verlies van eetlust en verminderde voedselinname kunnen optreden.
Het is niet bewezen dat specifieke voedingsmiddelen colitis ulcerosa veroorzaken of verergeren, maar gezonde voeding wordt geassocieerd met een lager risico op het ontwikkelen van inflammatoire darmziekten.
Houdt eventueel een voedingsdagboek bij om voedingsmiddelen te identificeren die mogelijk invloed hebben op je symptomen. Afhankelijk van je symptomen en medicatie kan je arts aanpassingen in je dieet voorstellen en eventueel voedingssupplementen aanbevelen.

💡 Praktische adviezen bij colitis ulcerosa
(Zowel klassiek als verrassend – van voeding tot vakantie!)
🥣 1. Eten zonder stress: leer je darmen kennen
-
Eet langzaam en met aandacht. Kauw goed. Dit vermindert gasvorming en verlicht je spijsvertering.
-
Houd een eetdagboek bij. Niet alleen om triggers te vinden, maar ook om te zien wat juist wél goed gaat.
-
Let op vezels, maar met nuance. In remissie kunnen oplosbare vezels (zoals in havermout of banaan) juist helpen, terwijl onoplosbare (zoals rauwe groenten, noten of zaden) irriterend kunnen zijn bij opvlammingen.
-
Probeer ‘safe foods’ in je routine in te bouwen. Voor velen zijn dit witte rijst, kipfilet, courgette, pompoen, zachte rijpe banaan, aardappel of havermout.

🚽 2. Maak je wc-leven comfortabel
-
Neem altijd vochtig toiletpapier of een bidetflacon mee. Dit voorkomt huidirritatie.
-
Gebruik zinkzalf of barrièrecrème bij veelvuldige toiletgang om schaafplekken en jeuk te voorkomen.
-
Overweeg een draagbaar reistoilet voor lange ritten of vakanties. Er zijn discrete opvouwbare varianten.
-
Vraag bij restaurants of ze een invalidentoilet hebben. In Nederland heb je met de juiste verklaring vaak toegang tot de “Europese Toilet Sleutel”.
🛏️ 3. Rust en ritme – slaap is geen luxe
-
Creëer een vast slaappatroon. Slechte nachten verergeren vaak darmklachten.
-
Overweeg een warmtekussen voor je buik als je last hebt van krampen.
-
Plan rustmomenten in je dag – juist ook als het goed gaat. Herstel is preventie.
🧳 4. Vakantie? Gewoon doen, maar goed voorbereid
-
Reis met een ‘colitis-kit’. Denk aan: medicatie (ook een reservevoorraad), ORS, handdesinfectie, wc-papier, anti-diarrheepillen (in overleg met je arts), verklaring voor douane.
-
Kies voor een verblijf met privétoilet en een keuken. Dat maakt het leven ter plaatse zóveel prettiger.
-
Laat bij reizen buiten Europa je arts een Engelstalige medische verklaring maken. Zeker als je injectiespuiten of koelmiddelen vervoert.
🧘♀️ 5. Stressmanagement – ja, het helpt écht
-
Probeer ontspannings- of ademhalingsoefeningen. Zelfs vijf minuten per dag kan je zenuwstelsel kalmeren.
-
Gebruik visualisaties. Stel je voor dat je darmen kalm en rustig werken. Dat klinkt zweverig, maar het werkt op je brein.
-
Maak gebruik van apps zoals Calm of Headspace. Of juist een ouderwetse stiltewandeling in het bos.
💊 6. Medicatie trouw = minder ellende
-
Zet een dagelijkse herinnering op je telefoon of koppel medicatie aan iets routineus (zoals tandenpoetsen).
-
Let op interacties. Ook natuurlijke middelen zoals kurkuma of aloë vera kunnen invloed hebben op je medicatie. Overleg altijd met je arts.
-
Wees open over bijwerkingen. Er zijn vaak alternatieven of aanpassingen mogelijk – maar dan moet je ze wel bespreken.
🧴 7. Huid, haar en zelfbeeld: de vergeten hoofdstukken
-
Gebruik parfumvrije crèmes of olie (zoals jojoba of amandelolie) bij droge huid, veroorzaakt door medicatie of diarree.
-
Bij haarverlies (bijv. door prednison): overweeg tijdelijk een andere coupe, hoofdband of haaraccessoire.
-
Voel je je opgeblazen? Draag zachte, elastische kleding zonder harde tailles of naden – comfort is key.
🫂 8. Sociale momenten met een plan B
-
Spreek met vrienden af in de buurt van huis of op plekken waar je de wc kent.
-
Wees open als je wilt, maar je hoeft geen verantwoording af te leggen. Jij bepaalt wat je deelt.
-
Zeg gerust eens af. Je hoeft geen schuldgevoel te hebben over je energiebehoud.
🎯 9. Bonus: verrassende leefstijlstrategieën
-
Gebruik een staand bureau of werk af en toe rechtop. Dat helpt soms tegen druk op de buik.
-
Luister naar je lichaam vóór je naar de klok. Eten op vaste tijden is fijn, maar forceer geen maaltijd als je darm nog protesteert.
-
Doe aan zonlicht-tanken. Vitamine D speelt ook een rol in immuunbalans.
-
Denk aan de mond: colitis ulcerosa verhoogt risico op aften en tandvleesproblemen. Regelmatige gebitscontrole is geen overbodige luxe.
Prognose
Als je colitis ulcerosa hebt, kunnen de verwachtingen variëren. Sommige mensen ervaren slechts één opflakkering en hebben nooit meer symptomen, terwijl anderen chronische en moeilijk te beheersen symptomen hebben. Voor de meeste mensen wisselen symptomen af tussen opflakkeringen en periodes van remissie. Ongeveer 30% kan echter een verslechtering van symptomen ervaren en uiteindelijk een operatie nodig hebben waarbij de dikke darm en rectum worden verwijderd.
De behandeling omvat vaak het vermijden van triggers, regelmatige inname van medicijnen om ontstekingen te voorkomen en regelmatige controles bij de zorgverlener. Afhankelijk van het risico kunnen regelmatige colonoscopieën nodig zijn om te screenen op darmkanker.
Colitis ulcerosa kan niet genezen worden. Desalniettemin kunnen de meeste mensen hun symptomen beheersen met medicatie of operatie. Het doel van de behandeling is het bereiken en handhaven van remissie. Een operatie waarbij de dikke darm en rectum worden verwijderd, is de enige definitieve manier om af te reken met deze ziekte, maar veel mensen kunnen succesvol worden behandeld zonder deze forse ingreep.
Preventie: opflakkeringen voorkomen
Om opflakkeringen van colitis ulcerosa te voorkomen, is het belangrijk om je triggers te identificeren en te vermijden. Hier zijn enkele tips om veelvoorkomende triggers te ontwijken:
- Omgaan met stress:
- Zorg voor minimaal zeven uur slaap per nacht.
- Beweeg regelmatig.
- Vind gezonde manieren om stress te verlichten.
- Vermijd NSAID’s:
- Gebruik voor pijnverlichting of koorts paracetamol in plaats van NSAID’s, zoals ibuprofen, naproxen of diclofenac. Deze kunnen de symptomen verergeren.
- Vermijd voedsel dat klachten uitlokt:
- Er is geen dieet specifiek voor colitis ulcerosa, maar sommige mensen vermijden zuivel en suikers.
- Werk samen met een diëtist om een persoonlijk maaltijdplan te ontwikkelen dat trigger-voedsel vermijdt zonder essentiële voedingsstoffen te missen.
Het bijhouden van een dagboek om je triggers te ontdekken kan nuttig zijn. Bespreek dit dagboek met een diëtist om samen strategieën te ontwikkelen voor het vermijden van situaties die opflakkeringen kunnen veroorzaken.

De ultieme FAQ over colitis ulcerosa – Alles wat je (niet) wilde weten
Colitis ulcerosa, oftewel CU, is zo’n aandoening waar je nooit om gevraagd hebt, maar waar je wel ineens een abonnement op hebt. Een grillige, soms dramatische ontsteking in je dikke darm die zich niets aantrekt van je agenda of plannen. Op een goede dag merk je er nauwelijks iets van, op een slechte dag vraag je je af of je ooit nog normaal kunt functioneren zonder wc in de buurt. En de vragen stapelen zich op: hoe zit het met eten, sporten, werken, reizen? Is er iets wat helpt? En vooral—hoe deal je hiermee zonder dat het je hele leven overneemt?
We gaan er geen doekjes om winden: CU is een onvoorspelbare en soms ronduit frustrerende aandoening. De ene persoon zweert bij een specifiek dieet, terwijl een ander juist nergens tegen kan. Sommige mensen krijgen de boel redelijk onder controle met medicatie, anderen belanden alsnog op de operatietafel. Wat voor de een werkt, kan bij de ander totaal geen effect hebben. En dat maakt het lastig, want er is geen one-size-fits-all aanpak. Iedereen met CU heeft zijn eigen pad vol trial and error, en laten we eerlijk zijn: dat kan soms behoorlijk vermoeiend zijn.
Toch betekent colitis ulcerosa niet dat je leven voorbij is. Ja, het is een serieuze aandoening, en ja, het vraagt om aanpassingen. Maar met de juiste behandeling, een beetje planning en de nodige zelfkennis, is er vaak een manier om een zo normaal mogelijk leven te leiden. Het kan even duren voor je die balans vindt—en soms wordt die ook weer bruut verstoord door een opvlamming—maar je staat er niet alleen voor. Artsen, diëtisten, lotgenoten: er zijn genoeg mensen die met je meedenken en je kunnen helpen navigeren door deze darm-doolhof.
Om je op weg te helpen (en je te behoeden voor urenlang googelen op tegenstrijdige informatie), hebben we een uitgebreide FAQ samengesteld. Een mix van praktische info, eerlijke antwoorden en een vleugje humor—want als je darmen je al geen genade gunnen, dan kunnen we tenminste proberen om de boel een beetje luchtig te houden. Dus pak een kop thee (of iets sterkers, als je darmen dat aankunnen) en duik in deze lijst met alles wat je wilde, en misschien ook níet wilde, weten over colitis ulcerosa.
| Vraag | Antwoord |
|---|---|
| Wat is colitis ulcerosa precies? | Colitis ulcerosa is een hardnekkige ontsteking in je dikke darm die zich niet zomaar laat wegsturen. Het begint meestal in de endeldarm en kan zich uitbreiden naar andere delen van de dikke darm. Het is een chronische aandoening, wat betekent dat het blijft hangen, soms sluimerend, soms volop aanwezig met opvlammingen. Je immuunsysteem ziet je eigen darmwand als de vijand en gaat in de aanval, met alle gevolgen van dien. |
| Wat zijn de typische symptomen? | Denk aan diarree (vaak met bloed en slijm, want lekker dramatisch moet het blijkbaar zijn), buikpijn die voelt alsof er een stel boze kabouters met messen in je darmen zit, extreme vermoeidheid, en een drang naar de wc die je plannen op stel en sprong kan laten wijzigen. Sommige mensen krijgen ook gewrichtspijn, oogontstekingen of huidproblemen – alsof één kwaal niet genoeg was. |
| Wat veroorzaakt colitis ulcerosa? | Goede vraag, en eerlijk? Niemand weet het precies. Het lijkt een combinatie van genetische aanleg, een immuunsysteem dat zich als een overijverige beveiliger gedraagt, en misschien een stukje omgevingsfactoren (voeding, stress, een doorgemaakte infectie). Maar het is geen kwestie van ‘je hebt te veel pittig eten gegeten’ of ‘je had minder stress moeten hebben’. Het zit gewoon in je systeem, of je het nou leuk vindt of niet. |
| Is colitis ulcerosa hetzelfde als het prikkelbare darm syndroom (PDS)? | Nope, totaal niet. PDS is vervelend, maar bij CU is er echt sprake van een ontsteking in je darm. Met bloed. En slijm. En mogelijke littekens in je darmwand. Dus nee, ‘probeer eens minder stress te hebben’ is géén oplossing voor CU. |
| Is het besmettelijk? | Nee, je hoeft niemand te ontwijken of bang te zijn dat je iemand besmet met een knuffel of een gedeelde lepel. Dit is geen virus of bacterie, maar een auto-immuunziekte. |
| Is er een genezing mogelijk? | Helaas, nee. Je kunt het onder controle houden met medicatie, aanpassingen in je leefstijl en soms (als het écht uit de hand loopt) een operatie waarbij een deel van de darm wordt weggehaald. Maar een pil die het compleet oplost? Die is er nog niet. |
| Welke behandelingen zijn er? | Van milde ontstekingsremmers tot zware immuunonderdrukkers en zelfs biologische medicijnen die je immuunsysteem een flinke reset geven. Sommigen krijgen een infuusbehandeling, anderen slikken dagelijks pillen. In extreme gevallen kan een deel van de darm verwijderd worden. Het is maatwerk. |
| Welke impact heeft het op je dagelijks leven? | Laten we zeggen dat spontane roadtrips of lange meetings een uitdaging kunnen zijn. Veel mensen met CU moeten altijd weten waar de dichtstbijzijnde wc is en plannen hun dag rondom hun buik. Vermoeidheid kan een sloper zijn, net als het omgaan met de onvoorspelbaarheid. Sommige dagen voel je je top, andere dagen kun je nauwelijks van de bank komen. |
| Wat als mijn medicatie niet werkt? | Dan is het tijd voor plan B, C of zelfs D. Er zijn verschillende soorten medicijnen, en soms moet je even zoeken naar wat voor jou het beste werkt. Werkt niks? Dan kan een operatie nodig zijn. En ja, dat klinkt heftig, maar voor sommige mensen is het juist een enorme opluchting. |
| Kan voeding helpen? | Ja en nee. Voeding kan je klachten verergeren of verlichten, maar het is geen wondermiddel. Sommige mensen doen het beter op een vezelarm dieet tijdens opvlammingen, anderen zweren bij specifieke voedingspatronen. Het is uitproberen wat jouw darmen wel of niet accepteren. |
| Mag ik alcohol drinken? | Tja, dat ligt eraan hoe je darmen reageren. Sommige mensen kunnen een wijntje of biertje prima hebben, anderen krijgen direct een darmoorlog. Probeer het uit (met beleid) en kijk wat je lichaam ervan vindt. |
| Heeft stress invloed op colitis ulcerosa? | Stress veroorzaakt het niet, maar kan wél een opvlamming triggeren. Dus ja, pilates, wandelen of iets anders waar je van ontspant, kan zeker helpen. Maar zeg nou zelf, wie wordt er níét ziek van te veel stress? |
| Kan ik sporten met colitis ulcerosa? | Zeker, en het kan zelfs helpen bij je energie en stressniveaus. Maar tijdens een opvlamming wil je waarschijnlijk niks anders dan op de bank liggen met een warmtekussen. Luister naar je lichaam. |
| Heeft colitis ulcerosa invloed op mijn vruchtbaarheid? | Niet per se, maar sommige medicijnen kunnen dat wel doen. Ook kan een operatie aan je darmen een effect hebben op je vruchtbaarheid. Wil je kinderen? Bespreek het met je arts. |
| Kan ik gewoon blijven werken met colitis ulcerosa? | Dat hangt af van hoe heftig je klachten zijn. Sommige mensen kunnen prima werken, anderen moeten hun werktijden aanpassen of zelfs (tijdelijk) stoppen. Werken met een chronische ziekte vraagt om balans. En begrip van je werkgever, maar dat is een ander verhaal. |
| Wat is het verschil tussen colitis ulcerosa en de ziekte van Crohn? | Crohn kan overal in je spijsverteringskanaal toeslaan, van mond tot anus, en gaat dieper de darmwand in. Colitis ulcerosa beperkt zich tot de dikke darm en blijft aan de oppervlakte. Beide zijn ellendig, maar net iets anders in aanpak en klachten. |
| Wat moet ik doen als ik een opvlamming krijg? | Rustig blijven, contact opnemen met je arts, misschien je medicatie aanpassen en je lichaam geven wat het nodig heeft (rust, goed eten, veel drinken). En ja, soms betekent dat gewoon even alles op pauze zetten en lief zijn voor jezelf. |
| Kan ik colitis ulcerosa hebben zonder diarree? | Ja, dat kan. Sommige mensen hebben vooral obstipatie, anderen hebben alleen pijn of vermoeidheid. Er zijn verschillende vormen, en niet iedereen past in hetzelfde plaatje. |
| Kan ik reizen met colitis ulcerosa? | Ja, maar voorbereiding is key. Zorg dat je medicijnen op voorraad zijn, ken de ziekenhuizen in de buurt van je bestemming en wees niet bang om te kiezen voor plekken met fatsoenlijke wc’s. Laat CU je niet tegenhouden, maar wees slim. |
| Hoe vertel ik anderen over mijn colitis ulcerosa? | Hoe je wilt. Sommigen houden het privé, anderen vertellen het openlijk. Belangrijkste is dat je je er niet voor hoeft te schamen. Het is geen kwestie van ‘je hebt iets verkeerd gedaan’, het is gewoon een grillige ziekte. En wie het niet begrijpt, tja… die heeft vast ook dingen die jij niet begrijpt. |
| Is colitis ulcerosa dodelijk? | Niet direct, maar als het onbehandeld blijft en de ontsteking volledig uit de hand loopt, kunnen er ernstige complicaties ontstaan. Denk aan een gescheurde darm of een toxisch megacolon. Maar als je onder behandeling bent en de boel goed in de gaten wordt gehouden, dan is het goed te managen. |
Reacties en ervaringen
Hieronder kun je reageren op dit artikel. Je kunt bijvoorbeeld je ervaringen delen over colitis ulcerosa, of tips geven. Wij stellen reacties zeer op prijs. Reacties worden niet automatisch (direct) gepubliceerd. Dit gebeurt nadat ze door de redactie gelezen zijn. Dit om ‘spam’ of anderszins ongewenste c.q. ongepaste reacties eruit te filteren. Daar kunnen soms enige uren overheen gaan.
