Last Updated on 23 december 2023 by M.G. Sulman
Het syndroom van Sweet is een zeldzame huidaandoening die pijnlijke huidhobbels of laesies kan veroorzaken. Het behoort tot de neutrofiele dermatosen. Dat is een groep huidaandoeningen waarbij neutrofielen, een type witte bloedcel dat infecties bestrijdt, zich ophopen in de huid. Het wordt ook wel acute febriele neutrofiele dermatose genoemd. Er is anno 2024 nog veel onbekend over de precieze oorzaak van het syndroom. E zijn echter verschillende factoren die een rol kunnen spelen bij het ontstaan ervan.
Wat is het syndroom van Sweet?
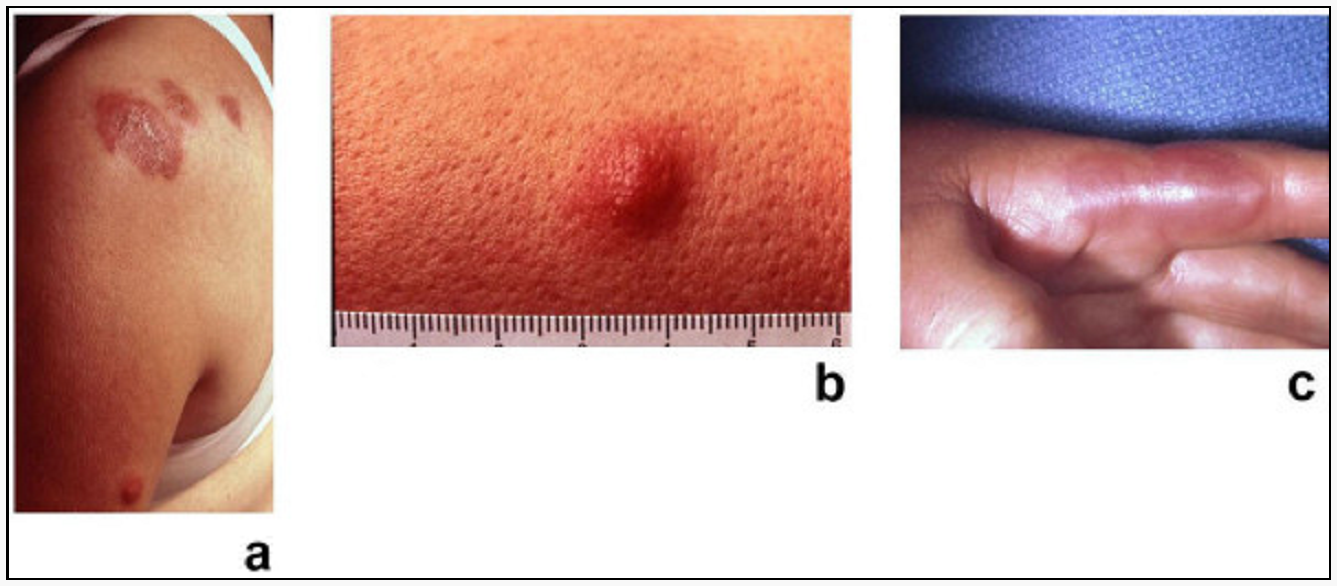
Het syndroom van Sweet is een zeer zeldzame inflammatoire huidaandoening. Deze treedt abrupt op met symptomen als koorts en pijnlijke huiduitslag. Deze uitslag manifesteert zich op verschillende delen van het lichaam, zoals armen, benen, romp, gezicht of nek.
Het Sweet-syndroom wordt soms geassocieerd met andere medische aandoeningen zoals kanker, maag-darminfecties of zwangerschap. In bepaalde gevallen ontstaat het Sweet-syndroom als reactie op specifieke medicijnen, waaronder bepaalde antibiotica zoals co-trimoxazol (Bactrim™) en niet-steroïde anti-inflammatoire geneesmiddelen (NSAID’s) zoals Advil®.
De behandeling van het syndroom van Sweet bestaat uit het gebruik van corticosteroïden, zoals prednison, teneinde ontstekingen te verminderen. Over het algemeen leiden deze medicijnen tot verlichting van de symptomen of verdwijnen ze volledig. Als het syndroom echter het gevolg is van een onderliggende aandoening, zoals kanker of een infectie, kan het aanpakken van die onderliggende oorzaak ook helpen bij bestrijden van de klachten.
Naamgeving
Het werd in 1964 voor het eerst beschreven door Dr. Robert Douglas Sweet. Vandaar de naam ‘syndroom van Sweet’.
Synoniemen
Het syndroom van Sweet of Sweet-syndroom staat ook wel bekend als acute febriele neutrofiele dermatose.
vóórkomen
Het Sweet-syndroom is een zeldzame medische aandoening, waarvan tot nu toe slechts enkele honderden gevallen zijn gemeld.
Wie krijgt het?
Ofschoon het in principe bij iedereen kan voorkomen, zijn de meeste gevallen bij vrouwen tussen de 30 en 50 jaar oud.
Risicogroepen
Risicogroepen zijn:
- Vrouw zijn.
- Leeftijd tussen 30 en 50 jaar.
- Recentelijk hersteld zijn van een infectie van de bovenste luchtwegen of het maagdarmkanaal.
- Een geschiedenis van kanker, zoals leukemie, lymfoom of borstkanker.
- Aanwezigheid van inflammatoire darmziekten zoals de ziekte van Crohn of colitis ulcerosa.
- Zwangerschap.
Oorzaak van het Sweet-syndroom
Het Sweet-syndroom is een zeldzame huidaandoening die plotseling kan optreden met koorts en pijnlijke huiduitslag. Het kan idiopathisch zijn, wat betekent dat de oorzaak onbekend is. Maar het kan ook gerelateerd zijn aan andere gezondheidsproblemen.
Het syndroom wordt soms geassocieerd met kanker, met name verschillende vormen van bloedkanker en een enkele keer met solide tumoren. Solide betekent: vast, bij elkaar. Het syndroom kan ook optreden in combinatie met ontstekings- en auto-immuunziekten, zoals colitis ulcerosa, ziekte van Crohn, reumatoïde artritis, lupus, ziekte van Behçet, ziekte van Graves en de ziekte van Hashimoto. Daarnaast is er een postinfectieus type dat zich 1 tot 3 weken na infecties van de bovenste luchtwegen en het maag-darmkanaal kan manifesteren.
Het gebruik van bepaalde medicijnen, zoals antibiotica, ontstekingsremmers en immunosuppressiva, kan ook het Sweet-syndroom veroorzaken. Het syndroom kan oo optreden tijdens een zwangerschap. Over het algemeen is de prognose gunstig, met spontaan herstel na de bevalling. Zonder ernstige complicaties voor moeder en kind.
Symptomen van het syndroom van Sweet
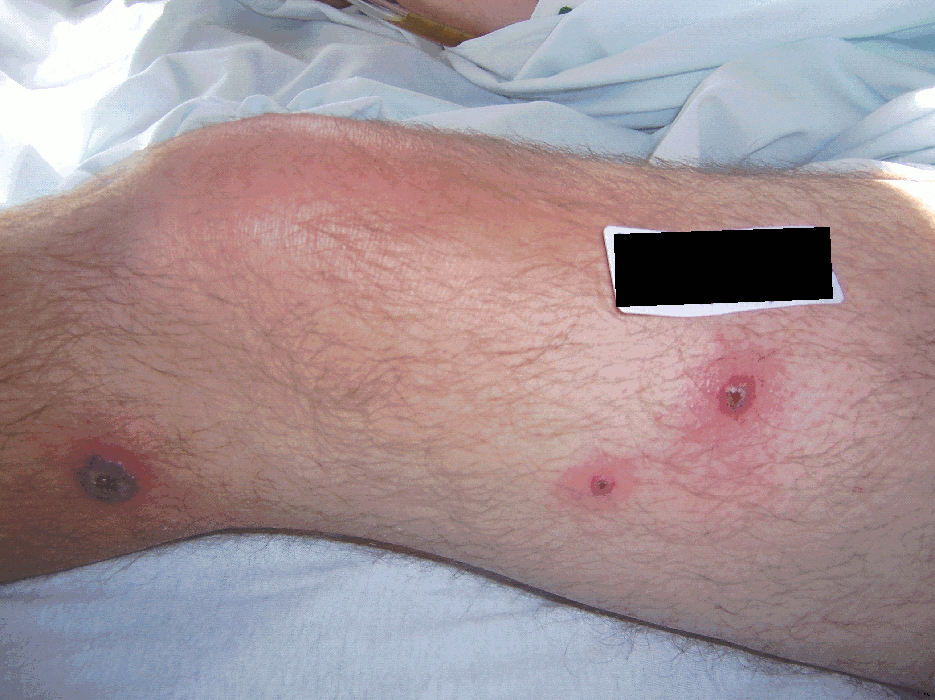
Symptomen van het Sweet-syndroom steken plotsklaps de kop op en kunnen bestaan uit:
- Pijnlijke bultjes of kleine blaren gevuld met etter op het gezicht, de nek, de armen of de benen.
- Huid- en mondlaesies, zoals zweren of tumoren.
- Verkleuring van de huid.
- Koorts.
- Spierpijn en gewrichtspijn
- Hoofdpijn en vermoeidheid.
- Algemeen gevoel van onwel zijn.
Complicaties
In sommige gevallen kan het Sweet-syndroom complicaties veroorzaken die andere orgaansystemen in het lichaam aantasten, zoals het zenuwstelsel en het maag-darmstelsel. Oogproblemen zijn vaak voorkomende complicaties, waaronder oogontsteking, verhoogde oogdruk (glaucoom) en hoornvlieszweren.
Onderzoek en diagnose
Hoe wordt het syndroom van Sweet gediagnosticeerd?
Lichamelijk onderzoek
De arts voert een grondig lichamelijk onderzoek uit om mogelijke symptomen van het Sweet-syndroom te identificeren.
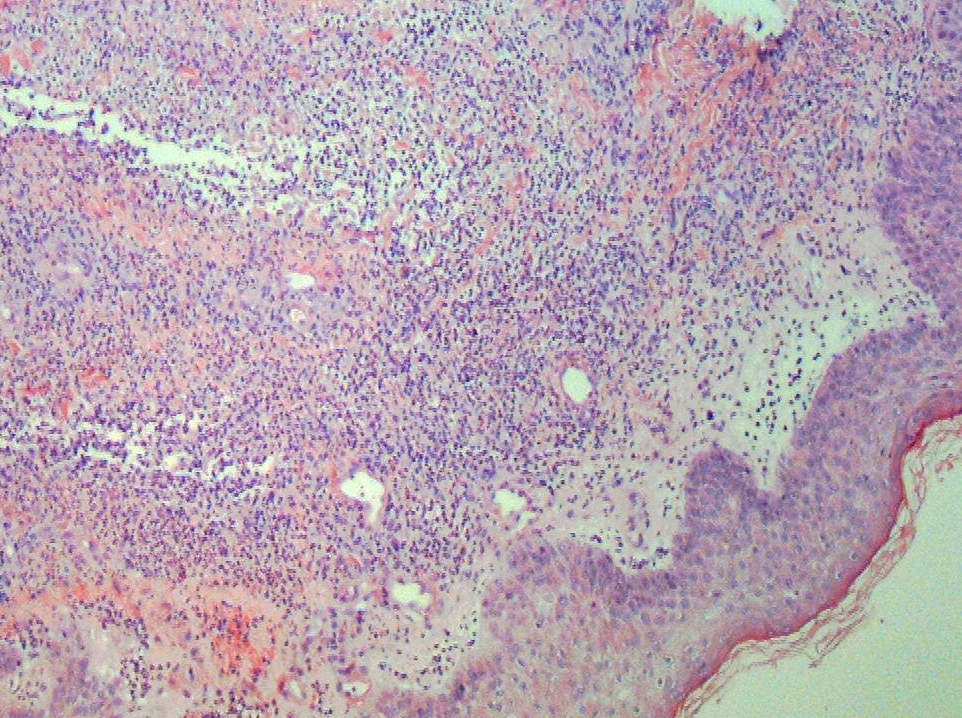
Huidbiopsie
Als de diagnose niet duidelijk is na het lichamelijk onderzoek, kan een huidbiopsie worden uitgevoerd. Hierbij neemt de arts een monster van huidweefsel, dat naar een laboratorium wordt gestuurd voor verder onderzoek.
Klinische Informatie
Andere diagnostische factoren omvatten koorts hoger dan 38 graden Celsius, een voorgeschiedenis van gelijktijdige maligniteit, het voorkomen van de klachten tijdens zwangerschap, en afwijkende ontstekingswaarden (bloedonderzoek).
De combinatie van deze informatie helpt bij het stellen van de diagnose.
Behandeling van het syndroom van Swwet
Systemische corticosteroïden zoals prednison zijn de “gouden standaard” voor de behandeling van het Sweet-syndroom. Ze kunnen snel verbetering veroorzaken, waarbij de temperatuur, het aantal witte bloedcellen en de huiduitslag binnen 72 uur verbeteren. De huidlaesies verdwijnen meestal binnen 3 tot 9 dagen, en abnormale laboratoriumwaarden keren snel terug naar normaal. Echter, recidieven (terugkeer van de klachten) komen vaak voor.
De corticosteroïden worden over het algemeen binnen 2 tot 6 weken afgebouwd tot nul. Het oplossen van de huiduitslag kan soms gepaard gaan met de vorming van kleine bultjes (milia) en littekenvorming. Bij sommige mensen met dit syndroom verdwijnt de ziekte spontaan.
Topische en/of intralaesionale corticosteroïden kunnen effectief zijn als monotherapie of als aanvullende therapie. Oraal kaliumjodide of colchicine kunnen een snelle genezing bewerkstelligen, vooral bij personen met een mogelijk systemische infectie of bij wie corticosteroïden niet geschikt zijn. In bepaalde onderzoeken is indomethacine gebruikt, met goede initiële respons bij de meerderheid van de patiënten. Andere alternatieve behandelingen omvatten dapson, doxycycline, clofazimine en cyclosporine, die allemaal van invloed zijn op de functies van neutrofielen.
Prognose
Bij de meeste mensen verdwijnen de symptomen van het Sweet-syndroom vanzelf of met medische behandeling. De symptomen kunnen weken of maanden aanhouden. Symptomen kunnen langer aanhouden als ze het gevolg zijn van een onderliggende medische aandoening of van een medicijn.
Preventie
Over het algemeen is het syndroom van Sweet niet goed te voorkomen. Dit komt doordat de oorzaken en triggers niet volledig begrepen worden. Aangezien het vaak geassocieerd wordt met onderliggende aandoeningen, kan het verminderen van risicofactoren voor deze aandoeningen mogelijk een indirecte preventieve benadering zijn. Hier zijn enkele algemene overwegingen:
Gezonde levensstijl
Een gezonde levensstijl, met inbegrip van gezond en gevarieerd eten en regelmatige lichaamsbeweging, draagt bij aan het behoud van een goede algemene gezondheid.
Infectiepreventie
Aangezien sommige gevallen van het Sweet-syndroom worden geassocieerd met infecties, is het zaak om infecties te voorkomen en tijdig te behandelen. Goede hygiënepraktijken en het vermijden van nauw contact met zieke mensen zijn maatregelen die hierbij kunnen helpen.
Medicatiebewaking
Voor mensen die gevoelig zijn voor door geneesmiddelen geïnduceerd Sweet-syndroom, is het cruciaal om medicatie zorgvuldig te volgen en onmiddellijk eventuele ongewenste bijwerkingen met de behandelend arts te bespreken.
Regelmatige gezondheidscontroles
Personen met bekende risicofactoren, zoals onderliggende maligniteiten of inflammatoire aandoeningen, moeten regelmatig gezondheidscontroles ondergaan teneinde eventuele problemen vroegtijdig op te sporen en te behandelen.
Deze maatregelen bieden echter geen garantie tegen het ontwikkelen van het Sweet-syndroom, maar ze kunnen wel helpen bij het handhaven van een goede gezondheid en het verminderen van mogelijke risicofactoren.
Reacties en ervaringen
Hieronder kun je reageren op dit artikel. Je kunt bijvoorbeeld je ervaringen delen over het syndroom van Sweet, of tips geven. Wij stellen reacties zeer op prijs. Reacties worden niet automatisch (direct) gepubliceerd. Dit gebeurt nadat ze door de redactie gelezen zijn. Dit om ‘spam’ of anderszins ongewenste c.q. ongepaste reacties eruit te filteren. Daar kunnen soms enige uren overheen gaan.