Last Updated on 18 april 2024 by M.G. Sulman
Reumatoïde artritis (RA) – in de volksmond ‘reuma’ genoemd – is een auto-immuunziekte die een chronische ontsteking van de gewrichten veroorzaakt, vooral de kleine pols-, hand- en voetgewrichten. Kenmerkend hierbij is dat de gewrichten pijnlijk, gezwollen, stijf en misvormd raken. De ontsteking kan op den duur ook de uiteinden van de botten en het kraakbeen aantasten, waardoor de pezen en banden aan kracht verliezen en minder houvast geven. Hierdoor raken de gewrichten misvormd. Opvallend is dat bij RA vaak dezelfde gewrichten aan beide zijden van het lichaam zijn aangedaan. De ziekte kan ook leiden tot ontstekingen van andere weefsels in het lichaam, zoals ogen. longen, hart en bloedvaten. Reumatoïde artritis is wat dat betreft een (potentieel) invaliderende aandoening.
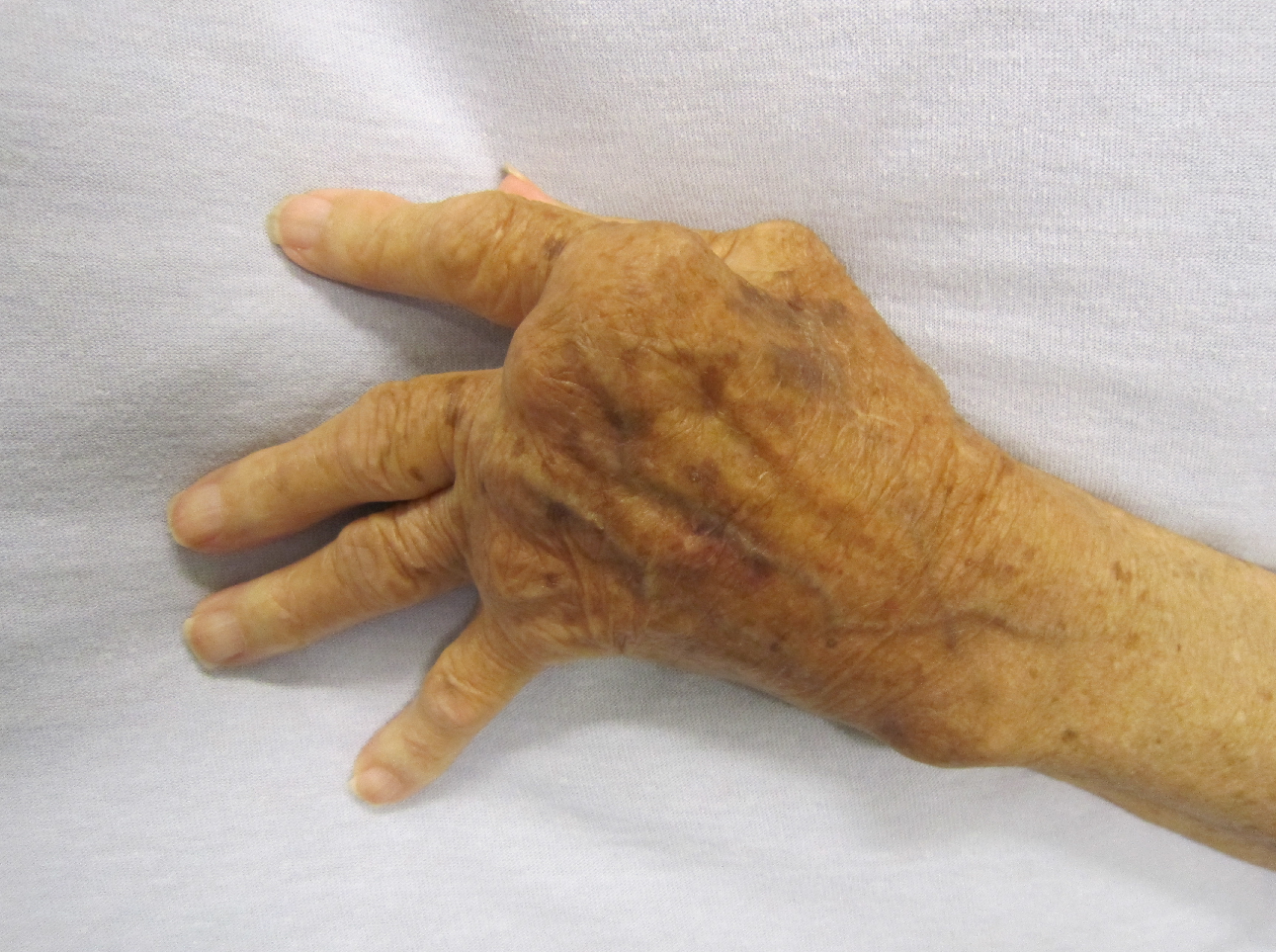
Wat is reumatoïde artritis?
Chronische auto-immuunziekte
Reumatoïde artritis (RA) is een chronische auto-immuunziekte, waarbij je afweersysteem zich tegen je eigen lichaam keert. Bij RA krijg je ontstekingen in de gewrichten en vaak ook in uw slijmbeurzen en pezen. Deze ontstekingen doen zich vaak voor in handen, voeten, knieën, polsen en enkels. RA kan ook je organen en weefsels aantasten.
Wat is een auto-immuunziekte?
Een auto-immuunziekte is een ziekte die ontstaat wanneer het afweersysteem zich tegen het eigen lichaam keert. het lichaam weefsels ten onrechte worden aangevallen door hun eigen immuunsysteem. Het afweersysteem beschermt je tegen lichaamsvreemde indringers (zoals bacteriën en virussen), maar als gevolg van een (immunologische) ontregeling kan het afweersysteem een afweerreactie aanmaken tegen lichaamseigen bestanddelen. Een auto-immuunziekte kan daarvan het gevolg zijn. Bij RA is er sprake van een erfelijke aanleg. Bij RA is het afweersysteem zodanig ontregelt dat het een aanval heeft ingezet op de gewrichten in het eigen lichaam, wat leidt tot een chronische ontsteking en na verloop van tijd tot onomkeerbare schade aan de gewrichten. RA werd daarom vroeger ook wel ‘chronische gewrichtsreuma’ genoemd.
Systemische ziekte
Omdat reumatoïde artritis betrekking heeft op meerdere andere organen van het lichaam, wordt de aandoening ook wel aangeduid als een systemische ziekte.
Chronische ziekte
RA is een chronische ziekte. Je zal er niet direct aan overlijden, maar onderzoek heeft wel uitgewezen dat RA- patiënten een verminderde levensverwachting hebben van gemiddeld vijf tot tien jaar. Dit onder meer vanwege ernstige systeemaantasting als gevolg van de RA, die levensbedreigend kunnen zijn.
Bij wie komt RA voor?
RA komt drie keer vaker voor bij vrouwen dan bij mannen. Het komt vooral voor in de leeftijdsgroep van 50 tot 70 jaar, maar jongere mensen kunnen er ook door getroffen worden. Wanneer het wordt gezien onder de leeftijd van 16 jaar, dan spreekt men van juveniele chronische artritis of jeugdreuma.
Vóórkomen
RA komt bij ongeveer 1% van de Nederlandse bevolking voor.1Ned Tijdschr Geneeskd. 2023;167:D7188
Oorzaken van reumatoïde artritis
Reumatoïde artritis is een auto-immuunziekte waarbij het immuunsysteem de lichaamseigen weefsels aanvalt. De werkelijke oorzaken van deze storing zijn ondanks intensief onderzoek anno 2024 nog niet bekend.
Zowel genetische-, als hormonale en omgevingsfactoren spelen een rol bij het ontstaan van RA. Er is een genetische aanleg voor reumatoïde artritis, het komt bijvoorbeeld voor bij erfelijke tweelingen (identiek) en vaker in sommige families.
Verder blijkt dat RA bij rokers meer voorkomt, vooral als je ook een genetische aanleg voor RA hebt. Roken geeft tevens een ernstiger verloop van de RA en als je rookt heb je ook meer kans op andere klachten, zoals reumabulten.
Symptomen van reumatoïde artritis
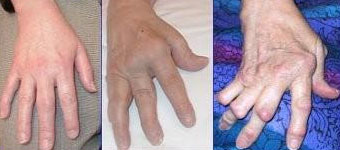
Vaak ontstaat de ziekte langzaamaan, maar het kan ook plotseling optreden. De eerste verschijnselen die optreden bij deze vorm van reuma zijn vaak pijnlijke zwellingen van teen- en vingergewrichten, wat gepaard gaat met stijfheid. Deze klachten manifesteren zich vaak symmetrisch, dat wil zeggen aan beide zijden van het lichaam. De aangedane gewrichten zijn vaak pijnlijk, gezwollen, warm en moeilijk te gebruiken. De pijn in ontstoken gewrichten en pezen is aanwezig in rust en verbetert door te bewegen. Het opstarten is moeilijk; dot wordt ook wel ‘startpijn’ of ‘startstijfheid’ genoemd. Ochtendstijfheid komt bij veel patiënten voor. Het kan soms uren aanhouden.
Algemene klachten zijn vermoeidheid, lichte koorts en een verminderde eetlust wat kan leiden tot vermagering.
In een later stadium van de ziekte kunnen er pijnloze kleine knobbels (‘reumaknobbeltjes’ of ‘reuma noduli’ genoemd) ontstaan op drukpunten. Bijvoorbeeld de elleboog, de vingerkootjes, de rug van de voorarm.
Complicaties
Reumatoïde artritis verhoogt het risico op het ontwikkelen van:
Osteoporose
Osteoporose is een chronische aandoening van het skelet, waarbij de botsterkte afneemt. Het staat ook bekend als ‘botontkalking’. Reumatoïde artritis zelf kan, samen met sommige medicijnen die worden gebruikt voor de behandeling van reumatoïde artritis, het risico op osteoporose verhogen.
Nodulus rheumaticus
Synoniemen van nodulus rheumaticus zijn: reuma noduli, reumaknobbeltjes, rheumatoid arthritis nodule. Deze stevige weefselbulten vormen zich meestal rond drukpunten, zoals de ellebogen. Deze knobbeltjes kunnen zich echter overal in het lichaam vormen, inclusief het hart en de longen.
Droge ogen en droge mond
Mensen met reumatoïde artritis hebben veel meer kans om het syndroom van Sjögren te ontwikkelen, een aandoening die de hoeveelheid vocht in de ogen en mond vermindert.
Infecties
RA zelf en veel van de medicijnen die worden gebruikt om het te behandelen, kunnen het immuunsysteem aantasten, wat leidt tot verhoogde infecties.
Abnormale lichaamssamenstelling
De verhouding tussen vet en vetvrije massa is vaak hoger bij mensen met reumatoïde artritis, zelfs bij mensen met een normale body mass index (BMI).
Carpaal tunnel syndroom (CTS)
Als reumatoïde artritis je polsen treft, kan de ontsteking de mediane zenuw samendrukken en CTS veroorzaken.
Hartproblemen
Reumatoïde artritis kan je risico op verharde en geblokkeerde slagaders verhogen, evenals pericarditis. Dit is een ontsteking van het hartzakje (pericard).
Longziekte
Mensen met reumatoïde artritis hebben een verhoogd risico op ontstekingen en littekens van de longweefsels, wat kan leiden tot progressieve kortademigheid.
Lymfoom
Reumatoïde artritis verhoogt het risico op lymfoom. Een lymfoom is een vorm van kanker die zich in het lymfestelsel ontwikkelt.
Beloop
Reuma heeft een wisselend beloop, waarbij periodes waarin de ziekte actief is worden afgewisseld met perioden waarin de klachten relatief gering zijn. Het verloop van de ziekte varieert (sterk) per patiënt en is moeilijk te voorspellen. Bij sommige patiënten neemt de ernst van de klachten geleidelijk toe. In ene vergevorderd stadium kunnen abnormale standen ontstaan als gevolg van verstijving van de gewrichten of ontwrichting van de normale stand van de botdelen in het gewricht. Soms treedt er aantasting van andere organen, zoals de longen, op. Vrouwen kunnen tijdens de zwangerschap verlichting van de klachten ervaren.
Onderzoek en diagnose
De reumatoloog stelt de diagnose reumatoïde artritis vast aan de hand van de zogeheten ACR-criteria. ACR staat voor American College of Rheumatology. Wanneer er meer dan 4 van de 7 onderstaande criteria aanwezig zijn, is de kans zeer groot dat het om RA gaat. De ACR-criteria zijn:
- ontsteking van drie of meer gewrichtsgroepen
- ontsteking van hand- of polsgewrichten
- symmetrische ontsteking
- ochtendstijfheid van meer dan een uur
- afwijkingen op foto’s van gewrichten
- reumafactor (RF) in het bloed (RF zijn antistoffen tegen het eigen lichaam, welke aangetoond kunnen worden door middel van een bloedtest)
- onderhuidse bulten (noduli)
Behandeling van reumatoïde artritis
Veel patiënten met reuma kunnen een redelijk normaal leven leiden, zij het met levenslang medicijngebruik en eventuele ondersteuning en aanpassingen van de dagelijkse activiteiten.
Medicijnen
De behandeling van RA bestaat vooral uit het geven van anti-reumatische medicijnen. Wanneer de ziekte begint met veel ontstoken gewrichten, worden glucocorticoïden (cortison) gebruikt. Ze bestrijden de ontsteking en daarmee de pijn en zwelling van de gewrichten zeer snel.
Het belangrijkste in de medicamenteuze behandeling van RA zijn de zogenaamde basismedicijnen. De basismedicijnen grijpen in op het immuunsysteem en vertragen de vernietiging van de gewrichten en onderdrukken deze in het beste geval volledig. Het medicijn dat wereldwijd het meest wordt gebruikt, is methotrexaat (MTX). Leflunomide, sulfasalazine en hydroxychloroquine zijn ook beschikbaar. De werking van deze traditionele basismedicijnen begint niet direct, maar treedt pas na weken op. Daarom is de cortison aan het begin van de behandeling noodzakelijk vanwege het onmiddellijke effect.
Er zijn ook de zogenaamde biologische geneesmiddelen. Dit zijn biotechnologisch geproduceerde eiwitstoffen die ontstekingen in het lichaam onderdrukken. Ze werken sneller dan de traditionele basismedicatie en leiden in het gunstigste geval tot stilstand van de ziekte. Omdat het eiwitten zijn, moeten ze worden geïnjecteerd, anders zouden ze in de maag worden verteerd.
Biologische middelen en methotrexaat worden vaak gecombineerd om een nog sterker effect te creëren.
Leefstijlmaatregelen
Daarnaast zijn leefstijlmaatregelen van belang. Het gaat daarbij vooral om de volgende adviezen:
- verantwoord blijven bewegen (wandelen, hardlopen, fietsen, etc.)
- regelmatig van houding veranderen
- langdurige, zware belasting voorkomen
- stoppen met roken

Paramedische behandeling
Verder is er een rol weggelegd voor paramedische behandeling (zoals fysiotherapie, ergotherapie en reumaconsulent of maatschappelijk werker).
Prognose
De prognose van reumatoïde artritis hangt af van de ziekteactiviteit en het verloop van de ziekte en ook van wanneer je aanvangt met de medicamenteuze behandeling. De aanwezigheid van autoantistoffen gericht tegen gecitrullineerde eiwitten (ACPA) wijst eerder op een agressiever verloop van de ziekte.
Het doel van de behandeling is een zo volledig mogelijke regressie van de ziekteactiviteit (remissie) en het voorkomen van gewrichtsdestructie en functieverlies. Met de huidige therapiemogelijkheden lukt dit bij de meeste patiënten die consequent worden behandeld en die therapietrouw zijn. Continue therapie moet gepaard gaan met constante monitoring van de effecten en bijwerkingen door de huisarts en reumatoloog.
Preventie
Er is geen specifieke manier om reumatoïde artritis te voorkomen, omdat de oorzaak van deze aandoening anno 2024 nog steeds onbekend is. Er zijn echter enkele maatregelen die je kunt nemen om de ziekteactiviteit van deze ziekte te verminderen:
Eet gezond
Een gezonde voeding met veel groenten, fruit en omega-3-vetzuren kan helpen bij het voorkomen van ontstekingen in het lichaam.
Beweeg regelmatig
Regelmatige lichaamsbeweging verbetert de lichaamsfunctie en vermindert ontstekingen.
Niet roken
Roken is een bekende risicofactor voor het ontwikkelen van reumatoïde artritis en andere ontstekingsaandoeningen.
Houd stress onder controle
Onderzoek, onder meer uitgevoerd in de Sint Maartenskliniek, heeft laten zien dat stressvolle gebeurtenissen leiden tot een gemiddeld hogere ziekteactiviteit.2Sint Maartenskliniek. Tien vragen over het effect van gezond leven op ontstekingsreuma. https://www.maartenskliniek.nl/artikelen/tien-vragen-over-het-effect-van-gezond-leven-op-ontstekingsreuma (ingezien op 11-2-2023) Stress kan ontstekingen in het lichaam verergeren. Daarom is het van belang om stress te beheersen door bijvoorbeeld ontspanningsoefeningen of tijd door te brengen in de natuur.
Zorg voor een gezonde leefstijl
Houd je gewicht onder controle, drink voldoende water en slaap genoeg teneinde je lichaam gezond te houden. Een gezond gewicht is een Body Mass Index (BMI) tussen de 20 en 25.
Reacties en ervaringen
Hieronder kun je reageren op dit artikel. Je kunt bijvoorbeeld je ervaringen delen over reuma, of tips geven hoe met deze ziekte te leven. Wij stellen reacties zeer op prijs. Reacties worden niet automatisch (direct) gepubliceerd. Dit gebeurt nadat ze door de redactie gelezen zijn. Dit om ‘spam’ of anderszins ongewenste c.q. ongepaste reacties eruit te filteren. Daar kunnen soms enige uren overheen gaan.
Graag zou ik meer lezen over syndroom van Sjogren
Naar aanleiding van je verzoek, heb ik een artikel over het syndroom van Sjögren geschreven.