Last Updated on 1 maart 2024 by M.G. Sulman
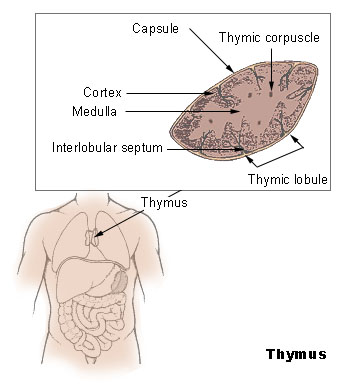
Een thymoom is een tumor in de borstkas. Deze is ontstaan vanuit de thymus (zwezerik). Dit orgaan ligt vlak achter het borstbeen en dicht bij het hart. Het maakt deel uit van het lymfestelsel en het immuunsysteem. In de thymus rijpen T-cellen rijpen voordat ze naar de lymfeklieren over het hele lichaam reizen. T-cellen zijn witte bloedcellen die een belangrijke rol spelen in het afweersysteem. De thymus is vooral actief bij kinderen, tot de puberteit. Na deze fase verschrompelt de thymus. Er komt vetweefsel voor in de plaats. De thymus verdwijnt vaak niet helemaal.
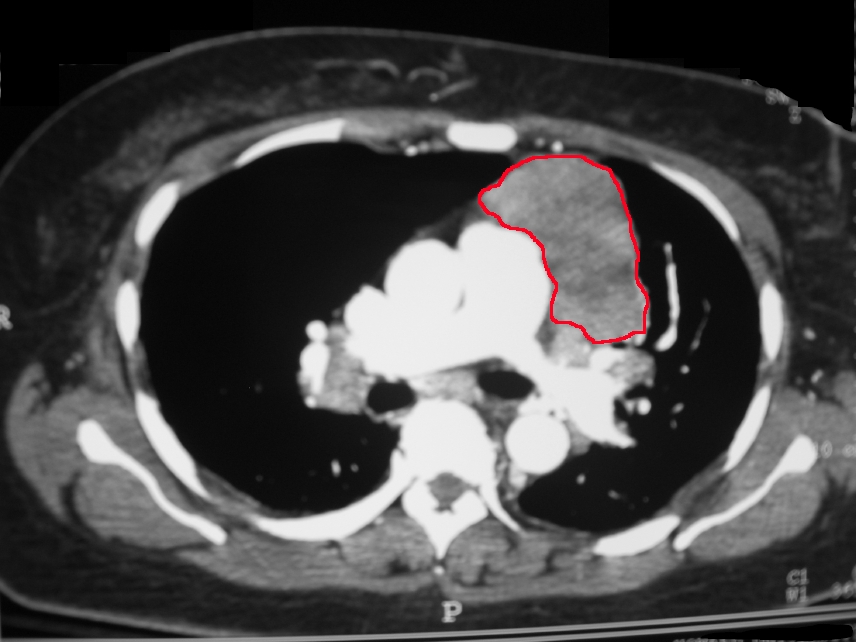
Wat is een thymoom?
Betekenis
Een thymoom is een vorm van kanker die zich ontwikkelt in de thymus, een orgaan dat zich in de borstkas bevindt. Het wordt ook wel ‘zwezerik’ genoemd. De thymus maakt deel uit van het lymfestelsel en het immuunsysteem en heeft als functie om T-cellen (witte bloedcellen) te ontwikkelen die naar verschillende lymfeklieren door het hele lichaam worden getransporteerd om het immuunsysteem te helpen infecties te bestrijden. De thymus is meestal alleen actief tot de puberteit, aangezien het alle T-cellen produceert die het lichaam vóór de geboorte en tijdens de kindertijd nodig heeft. Daarna begint het langzaam te krimpen en wordt het vervangen door vet. Mara hij verdwijnt vaak nooit helemaal.
De meeste thymomen gedragen zich goedaardig
Een thymoom treedt op wanneer zich kankercellen vormen op het buitenoppervlak van de thymus. Het is een zeldzame vorm van kanker die langzaam groeit en zich zelden buiten de thymus uitbreidt. De meeste thymomen gedragen zich dus goedaardig. Dat houdt in dat er meestal geen uitzaaiingen komen. De kanker is gelokaliseerd op één plek en gaat niet naar andere delen in het lichaam.
Soms gedragen ze zich kwaadaardig
Een thymoom zal zich niet snel kwaadaardig gedragen. Ze kunnen echter doorgroeien in de omliggende weefsels of, in zeldzame gevallen, uitzaaien.
Vóórkomen
Thymomen zijn zeldzaam. Jaarlijks wordt deze tumor bij grofweg 30-40 mensen in Nederland vastgesteld.
Bij wie komt het voor?
Thymomen kunnen in principe bij iedereen voorkomen. Deze vorm van kanker komt echter vooral voor in de leeftijdsgroep van 35-55 jaar. Vrouwen worden er iets vaker door getroffen dan mannen met een verhouding van ongeveer 1:1,3.
Symptomen van een thymoom
Verschijnselen
Symptomen van een thymoom variëren van persoon tot persoon, afhankelijk van de ernst van de aandoening en of de tumor zich heeft verspreid naar andere delen van het lichaam. In de vroege stadia van de aandoening merk je soms helemaal geen klachten op. Wanneer symptomen aanwezig zijn, kunnen deze bestaan uit:
- kortademigheid: wanneer het thymoom drukt op een zenuw in de borstkas, die het middenrif aanstuurt om mee te helpen met ademhalen, dan kan er kortademigheid optreden (vooral bij platliggen)1Longkanker Nederland. Thymomen en thymuskanker. https://www.longkankernederland.nl/thymomen-en-thymuskanker/vragen-en-antwoorden (ingezien op 15-8-2022)
- hoest, die bloed kan bevatten (bloed ophoesten)
- pijn op de borst / drukkende pijn achter het borstbeen
- moeite met slikken
- verlies van eetlust
- gewichtsverlies
Het vena-cava-superiorsyndroom (VCSS)
Als de tumor het belangrijkste bloedvat tussen het hoofd en het hart aantast, bekend als de vena cava superior of bovenste holle ader (zie onderstaande afbeelding), dan kan zich het vena-cava-superiorsyndroom ontwikkelen.
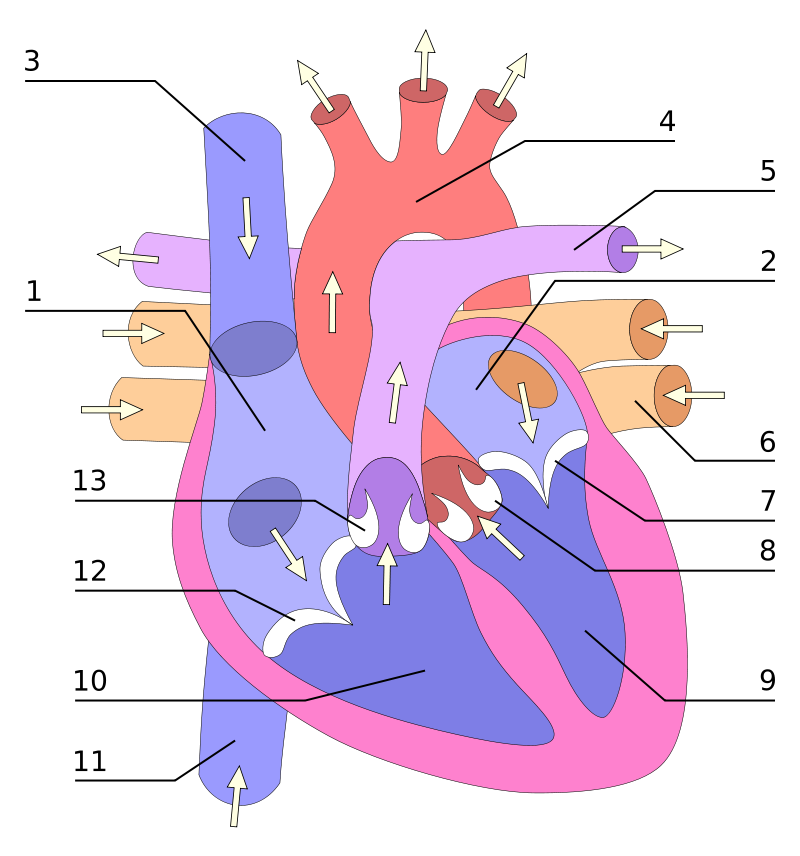
Symptomen van dit syndroom kunnen zijn:
- zwelling in het gezicht, de nek en de bovenkant van de borst, soms met een blauwachtige kleur
- zwelling van de zichtbare aderen in dit deel van het lichaam
- hoofdpijn
- duizelig of licht in het hoofd voelen
Secundaire aandoeningen
Thymomen kunnen secundaire aandoeningen veroorzaken. Deze aandoeningen ontwikkelen zich dan als gevolg van de tumor. Deze secundaire aandoeningen omvatten vaak auto-immuunziekten die ervoor zorgen dat het lichaam zichzelf aanvalt, zoals myastenia gravis (MG), aplastische anemie, hypogammaglobulinemie en andere auto-immuunziekten. Symptomen van deze auto-immuunziekten kunnen ook aanwezig zijn.
Soms maakt het thymoom bepaalde eiwitten aan die de werking van het zenuwstelsel verstoren. Dit kan leiden tot klachten als spierzwakte, dubbelzien en moeite met slikken. De combinatie van deze eiwitten samen met de klachten, leidt tot de diagnose ‘myastenia gravis’.2Onzozon. Thumoom. https://www.oncozon.nl/overzicht-ziektebeelden/thymoom/ (ingezien op 15-8-2022)
Oorzaken en risicofactoren
Er zijn anno 2024 geen bekende oorzaken of risicofactoren voor thymomen. Doch er lijkt een verband te bestaan tussen thymuskankers en enkele auto-immuun paraneoplastische aandoeningen, met name myasthenia gravis (MG). Ongeveer 30 tot 65 procent van de patiënten met een thymoom heeft ook MG, hoewel niet alle mensen met MG thymomen hebben.
Thymomen worden ook geassocieerd met andere auto-immuunziekten, waaronder Good-syndroom (hypogammaglobulinemie ten gevolge van een thymoom) en pure red cell aplasia (PRCA), een ernstige vorm van bloedarmoede.
In zeldzame gevallen worden thymomen geassocieerd met erfelijke genetische syndromen zoals neurofibromatose type 1 (NF1) en de ziekte van Klinefelter.
Het risico op het ontwikkelen van deze aandoening neemt toe met het voortschrijden der jaren.
Onderzoek en diagnose
Vaak per toeval ontdekt
Een thymoom wordt dikwijls per toeval ontdekt wanneer er foto’s of scans van het hart en/of de longen worden gemaakt.
Vraaggesprek en lichamelijk onderzoek
De arts informeert naar je klachten en neemt je medische geschiedenis in ogenschouw. Daarna volgt een lichamelijk onderzoek. De enige manier om thymoom daadwerkelijk te diagnosticeren, is door middel van een biopsie van het aangetaste weefsel. Andere diagnostische tests kunnen worden uitgevoerd om de aandoening beter in kaart te brengen.
Biopsie
Een biopsie van het aangetaste weefsel is de enige manier om thymoom positief te diagnosticeren. Er wordt een weefselmonster verwijderd met behulp van een naald of tijdens een chirurgische ingreep. Dit weefsel wordt vervolgens onder een microscoop onderzocht om te bepalen of kanker aanwezig is.
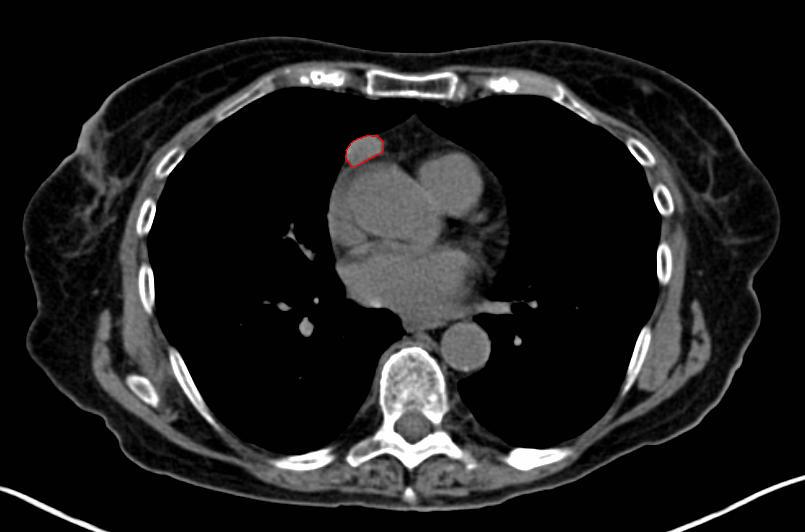
Beeldvormend onderzoek
Röntgenfoto’s van de borstkas, CT-scans, MRI-scan of PET-scans kunnen worden gebruikt om een beeld te krijgen van de tumor. Als deze beeldvormende tests wijzen op de aanwezigheid van een thymoom of andere vormen van kanker, wordt een biopsie uitgevoerd.
Bloedonderzoek
Bloedonderzoek om te controleren op markers die aangeven of kanker of een auto-immuunziekte aanwezig is, kan ook worden uitgevoerd.
Stadia
Thymomen en thymuskanker kennen dezelfde stadiëring, van stadium 1 tot stadium 4. Het stadium geeft aan hoever de ziekte zich in het lichaam heeft uitgebreid. Het zegt iets over waar de tumor in de thymus precies zit en hoe groot de tumor is.
- Stadium 1: thymoom bevindt zich in het kapsel die de thymus omringt. De kanker is niet uitgezaaid naar andere delen van het lichaam.
- Stadium 2: thymoom is uitgezaaid van de thymusklier naar het omringende vet of het borstvlies.
- Stadium 3: thymoom is uitgezaaid naar de longen, het hartzakje of de grote bloedvaten die bloed naar het hart transporteren.
- Stadium 4: dit stadium kent twee fasen:
- Stadium 4A: thymoom heeft zich verspreid naar de longen of het hart.
- Stadium 4B: thymoom is uitgezaaid naar het bloed of het lymfesysteem.
Behandeling van een thymoom
Behandeling van een thymoom hangt af van het stadium van de aandoening en of het zich naar andere gebieden heeft verspreid. Vroegtijdige behandeling kan helpen om een beter resultaat te bereiken. Behandeling bestaat meestal uit chirurgie, radiotherapie (bestraling), chemotherapie of een combinatie van één of meer van deze behandelingen.
Operatie
Idealiter wordt de tumor tijdens een operatie volledig verwijderd. Voor vroege stadia is dit vaak de enige behandeling die nodig is. Wanneer de kanker is gevorderd tot een later stadium, kan middels een operatie zoveel mogelijk van de tumor worden verwijderd.
Radiotherapie
Bestralingstherapie wordt gebruikt na een operatie wanneer het thymoom zich in een later stadium bevindt en niet volledig kan worden verwijderd tijdens de operatie. Middels radiotherapie wordt een röntgenstraal op de tumor gericht om de kankercellen te vernietigen. Dit kan ook helpen de tumor te verkleinen voordat een operatie wordt uitgevoerd.
Chemotherapie
Chemotherapie maakt gebruik van een mengsel van medicijnen die werken om de kankercellen te doden. Deze medicijnen kunnen tijdens de behandeling ook gezonde cellen beschadigen of vernietigen. De meeste bijwerkingen verdwijnen echter nadat de behandeling is voltooid.
Chemotherapie wordt vaak ingezet bij stadium 4B-thymoom, dat niet volledig kan worden verwijderd tijdens een operatie. Of als de kanker blijft terugkeren.
Prognose en overlevingspercentages
Overlevingspercentages variëren op basis van bepaalde factoren, waaronder:
- de omvang van de tumor
- of en waar de kanker zich in het lichaam heeft verspreid
- je leeftijd
- je algemene gezondheid
- hoe goed de kanker reageert op de behandeling
Ook na een behandeling die je krijgt om te genezen, is er een kans dat de kanker terugkomt. Daarom wordt er niet gesproken over genezingspercentages, maar over overlevingspercentages. Het overlevingspercentage voor thymuskanker is gebaseerd op het aantal mensen dat vijf jaar na de diagnose nog in leven is.
In stadium 1 is het relatieve overlevingspercentage van vijf jaar 95 procent. Het percentage is 78 procent wanneer de kanker zich regionaal verspreidt naar nabijgelegen gebieden. Het is 38 procent wanneer het naar verder weg gelegen delen van het lichaam is uigezaaid.3Cancer Center. Thymoma. https://www.cancercenter.com/blood-cancers/thymomas (ingezien op 15-8-2022)
Preventie
Omdat de oorzaak anno 2024 niet bekend is, is het nog niet mogelijk om te weten hoe je deze vorm van kanker kunt voorkomen.
Reacties en ervaringen
Hieronder kun je reageren op dit artikel. Je kunt bijvoorbeeld je ervaringen delen over het thymoom of tips geven. Wij stellen reacties zeer op prijs. Reacties worden niet automatisch (direct) gepubliceerd. Dit gebeurt nadat ze door de redactie gelezen zijn. Dit om ‘spam’ of anderszins ongewenste c.q. ongepaste reacties eruit te filteren. Daar kunnen soms enige uren overheen gaan.

Beste,
Dank je wel voor de duidelijke informatie.
Is er informatie rond erfelijkheid en thymomen bekend?
Bedankt om mijn vraag te bekijken.
Bedankt voor je reactie. Er zijn geen specifieke genetische factoren bekend die de ontwikkeling van thymomen veroorzaken. In de meeste gevallen zijn thymomen sporadisch. Dit betekent dat ze zonder een bekende erfelijke oorzaak voorkomen, ofschoon er enkele zeldzame genetische aandoeningen en syndromen zijn waarbij thymomen vaker voorkomen. Deze worden in het artikel benoemd.