Last Updated on 30 januari 2024 by M.G. Sulman
Necrobiosis lipoidica (diabeticorum) of de ziekte van Oppenheim-Urbach, ook wel afgekort tot NL(D), is een huidaandoeding die meestal ontstaat aan de onderbenen, vooral aan de voorkant, op het scheenbeen. Het is anno 2024 niet bekend wat de oorzaak is van necrobiosis lipoidica. Diabetici hebben een verhoogde kans op het krijgen van deze huidafwijking. Roken is ook een risicofactor. Deze huidaandoeding is moeilijk te behandelen. Vaak is behandeling gericht op het remmen van de onderhuidse ontsteking.
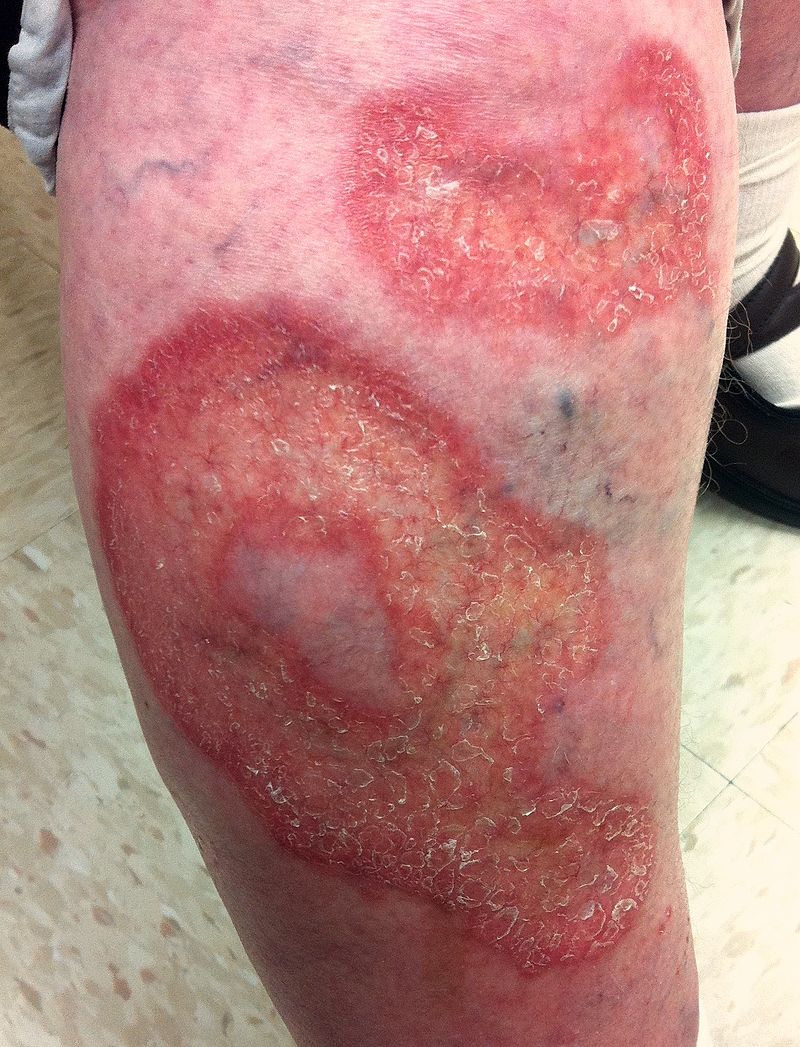
Wat is necrobiosis lipoidica?
Necrobiosis lipoidica is een zeldzame granulomateuze huidaandoening die zich meestal presenteert op het scheenbeen van diabetici. Het gaat om een ontsteking van het bindweefsel in de lederhuid. De lederhuid is de middelste huidlaag.
Synoniemen
Necrobiosis lipoidica (diabeticorum) staat ook bekend als de ziekte van Oppenheim-Urbach.
Naamgeving
Necrobiosis lipoidica staat ook bekend als de ziekte van Oppenheim-Urbach. Genoemd naar de artsen die de aandoening voor het eerst beschreven. Moriz Oppenheim (1876-1949) was een Oostenrijkse dermatoloog (huidarts). Hij beschreef de ziekte in 1929. Erich Urbach (1893-1946) was een Tsjechische dermatoloog. Hij beschreef de ziekte in 1932.
Vóórkomen
Necrobiosis lipoidica is een zeldzame huidaandoening. Hoewel veel mensen met NL diabetes hebben1Eenderde van de gevallen heeft diabetes en tweederde heeft afwijkingen in de glucosetolerantie., is de prevalentie van bij patiënten met diabetes 1-2%.
Wie krijgt het?
Necrobiosis lipoidica komt drie keer zo vaak voor bij vrouwen als bij mannen. Het komt zelden voor bij kinderen.
Grofweg 1-2% van de patiënten met diabetes zal necrobiosis lipoidica ontwikkelen. Het kan voorkomen bij zowel diabetes type 1 als diabetes type 2. Zo’n 11-65% van de patiënten met necrobiosis lipoidica heeft diabetes of prediabetes. Andere geassocieerde aandoeningen en toestanden zijn onder meer obesitas, hoge bloeddruk, dyslipidemie en schildklieraandoeningen. Dyslipidemie is een afwijking in de stofwisseling van de vetten (lipiden), waardoor afwijkingen in de vetsamenstelling van het bloed ontstaan.
Mensen die roken, lopen meer risico op het ontwikkelen van huidzweren, omdat roken het vermogen van het lichaam om wonden te genezen vertraagt.
Symptomen van necrobiosis lipoidica
Verschijnselen
Necrobiosis lipoidica manifesteert zich meestal op de onderbenen. Te zien is een glanzende, verheven, rode, roodbruine tot bruingele vlek. Of meerdere vlekken. Het vangt aan met een vlekje van 1 à 2 millimeter. Vervolgens wordt deze vlek allengs groter wordt tot circa 5 centimeter. Meestal zijn er ook verwijde bloedvaatjes, zogeheten teleangiectasieën, zichtbaar.
De huid rond de vlek(ken) kan minder gevoelig of zelfs gevoelloos en dun zijn. Hiewrdoor kan de huid ter plaatse sneller beschadigen. Ook kunnen er gemakkelijk wondjes en zweertjes ontstaan, die maar moeizaam genezen. Ongeveer een derde van de laesies kan gaan zweren.
Voorkeursplekken
In veel gevallen ontstaan er meerdere plekken op beide benen of schenen. De vlekken kunnen ook elders op het lichaam voorkomen, zoals op de bovenbenen, handen, armen, romp, gezicht of hoofdhuid – hoewel dit zeldzaam is.
Mogelijke complicaties
Soms kunnen er complicaties optreden, zoals infectie of littekens. NL leidt zelden tot huidkanker (plaveiselcelcarcinoom).
Degenen met NL lopen een verhoogd risico op:
- diabetische retinopathie
- diabetische nefropathie
Oorzaken van necrobiosis lipoidica
De precieze oorzaak van necrobiosis lipoidica is anno 2024 onbekend. Huisarts.com schrijft:
“De relatie met suikerziekte heeft de theorie doen ontstaan dat door de hoge bloedsuikergehalte de bloedvaatwanden in de huid zich verdikken en afsterven met als gevolg een verminderde of veranderde bloedvoorziening van de getroffen huiddelen. Daarbij ontstaat er ter plaatse een ontstekingsreactie die uit de hand is gelopen. Ook bepaalde veranderingen in de vet- en koolhydraatstofwisseling zijn naar voren gebracht als mogelijke oorzakelijke factoren.”2Huidarts.com. Necrobiosis lipoidica. https://www.huidarts.com/huidaandoeningen/necrobiosis-lipoidica-ziekte-van-oppenheim-urbach/ (ingezien op 10-11-2022)
De volgende aandoeningen worden geassocieerd met een verhoogd risico op het ontwikkelen van NL:
- schildklieraandoening
- coeliakie
- hypertensie (verhoogde bloeddrukwaarden)
- zwaarlijvigheid / obesitas
- chronisch hartfalen
- verhoogde lipiden in het bloed (dyslipidemieën)
Onderzoek en diagnose
Als je symptomen hebt die op necrobiosis lipoidica lijken, raadpleeg dan zo spoedig mogelijk je huisarts. Hoewel de aandoening zelf onschadelijk is, kunnen er soms complicaties optreden, zoals infectie of littekens.
De arts zal vragen stellen over je klachten, je medische geschiedenis in ogenschouw nemen en informeren naar eventuele onderliggende gezondheidsproblemen om NL te diagnosticeren. Ook zal de arts de laesies onderzoeken. Bij twijfel kan de arts een klein stukje weefsel (biopsie) wegnemen om te onderzoeken onder de microscoop. .
Een arts kan ook vragen stellen over eventuele andere symptomen of aanvullende tests laten uitvoeren om onderliggende gezondheidsproblemen op te sporen, zoals diabetes of een schildklieraandoening.

Behandeling van necrobiosis lipoidica
Het is het beste om in een vroeg stadium met de behandeling van necrobiosis lipoidica aan te vangen, teneinde het risico op het ontwikkelen van zweren en daaropvolgende littekenvorming te verminderen.
Afwachtend beleid
Als de aandoening mild is, kan het voldoende zijn om een afwachtend beleid te voeren. Grofweg 17% van de laesies zal spontaan verdwijnen.
Medische behandeling
Tot op heden is er geen specifieke succesvolle behandeling voor NL. Er zijn echter enkele maatregelen die effectief kunnen zijn. Een arts kan een of een combinatie van de volgende behandelingen aanbevelen, afhankelijk van de ernst van de symptomen:
- orale corticosteroïden, zoals prednison
- kleinere beperkte laesies worden behandeld met sterk werkende corticosteroïden onder occlusie
- injecties met corticosteroïden in de ontstoken delen van de huid
- antimalariamiddelen, zoals hydroxychloroquine, om ontsteking te verminderen
- UV-lichtbehandeling om opflakkeringen onder controle te houden
- fotodynamische therapie
- laserbehandeling, om het uiterlijk van bloedvaten te verbeteren
- immunomodulerende geneesmiddelen, zoals ciclosporine, om zweren te helpen genezen
- medicijnen om het bloed te verdunnen, zoals aspirine
- chirurgische verwijdering van de laesies en transplantatie om de huid te herstellen
Iedere behandelvorm heeft zo zijn voor- en nadelen. Bespreek dit met de behandelend arts.
Adviezen
De arts kan ook adviseren om letsel of trauma aan het getroffen gebied te voorkomen door gewatteerde verbanden, scheenbeschermers of steunkousen te gebruiken. Ook kan de arts je op het hart drukken om te stoppen met roken. Dit kan het risico op de vorming van zweren helpen verminderen en het vermogen van het lichaam om te genezen verbeteren.

Onderliggende aandoening behandelen
Als er een onderliggende gezondheidstoestand aanwezig is, zoals diabetes, is het verstandig om je bloedsuikerspiegel onder controle te houden. Hoewel dit NL misschien niet verbetert, kan het het risico op infectie helpen verminderen.
Zelfzorg
Er bestaan geen zinvolle zelfzorgmaatregelen om het natuurlijke beloop van necrobiosis lipoidica te beïnvloeden. Over het algemeen bieden huismiddeltjes geen soelaas.
Prognose
NL is een chronische aandoening, wat betekent dat het langdurig aanwezig kan zijn. Mensen kunnen blijvende klachten hebben of de aandoeding kan van tijd tot tijd oplaaien. Doorgaans genezen de laesies niet goed. Het is echter mogelijk dat ze spontaan verdwijnen en zelfs oplossen.
De meest voorkomende complicatie is ulceratie (zweervorming). Af en toe kan plaveiselcelcarcinoom optreden in gebieden met langdurige necrobiosis lipoidica.
Reacties en ervaringen
Hieronder kun je reageren op dit artikel. Je kunt bijvoorbeeld je ervaringen delen over necrobiosis lipoidica, of tips geven. Wij stellen reacties zeer op prijs. Reacties worden niet automatisch (direct) gepubliceerd. Dit gebeurt nadat ze door de redactie gelezen zijn. Dit om ‘spam’ of anderszins ongewenste c.q. ongepaste reacties eruit te filteren. Daar kunnen soms enige uren overheen gaan.

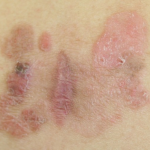
Het is voor mij al bijna 10 jaar geleden dat ik een klein vlekje op mijn scheenbeen kreeg, omdat dit plekje niet weg ging, en zelfs leek te groeien toch naar de huisarts en vervolgens het ziekenhuis gegaan waar de diagnose Necrobiosis lipoidica bleek.
Ik ben inmiddels 43 (man, geen obesitas, geen suikerziekte vroeger wel maar minimaal gerookt) en de “vlekjes” zijn extreem gegroeid.
Op dit moment zijn mijn gehele scheenbenen van net onder de sok tot naast de knie “besmet”.
Ook op mijn bovenbenen zowel links als rechts zit een vlek van ongeveer dezelfde afmeting.
Inmiddels lijkt de verspreiding te zijn gestopt.
Ik heb er geen last van, geen jeuk, geen pijn. Ben wel voorzichtig met wondjes ed. de plekken zijn extreem gevoelig.
Ik zie op verschillende websites alleen foto’s van beperkte verspreiding van de Necrobiosis lipoidica, dus vroeg me af of dit ook vaker voor komt, of dat ik gewoon pech heb.
Ik vroeg me af of er nog onderzoek naar deze aandoening gedaan wordt, en of ik daar mogelijk aan bij kan dragen.
Als je wilt bijdragen aan het onderzoek naar necrobiosis lipoidica, zijn er een paar stappen die je kunt overwegen:
Raadpleeg een specialist: Overleg met je dermatoloog over je interesse om bij te dragen aan het onderzoek naar deze zeldzame huidziekte. De specialist kan je informeren over eventuele lopende klinische studies of onderzoeksinitiatieven met betrekking tot necrobiosis lipoidica.
Medische instellingen en universiteiten: Grote medische instellingen en universiteiten voeren vaak onderzoek uit naar zeldzame aandoeningen. Je kunt contact opnemen met afdelingen dermatologie om te informeren naar eventuele onderzoeksprojecten met betrekking tot necrobiosis lipoidica.
Patiëntengroepen en online gemeenschappen: Er zijn online patiëntengroepen en gemeenschappen die zich richten op zeldzame huidaandoeningen. Door deel te nemen aan deze groepen kun je ervaringen delen, informatie vergaren en mogelijk te weten komen of er lopende onderzoeksinspanningen zijn.
Patientenforum op Facebook:
NLD ( necrobiosis lipoidica diabeticorum)
(Ook nuttig voor niet-diabetici)
Rob,
Ik heb ook NL.
Plekken op beide onderbenen. In 1990 begonnen en nu op beide benen vele plekken, groot en klein en regelmatig wondjes.
Er is een NL forum op Facebook.
Zal deze nog plaatsen hier.