Last Updated on 5 april 2026 by M.G. Sulman
Nociceptie is het proces waarbij je zenuwstelsel mogelijk schadelijke prikkels, zoals hitte, druk of weefselbeschadiging, opvangt en doorstuurt als waarschuwingssignaal. Dat is niet precies hetzelfde als pijn, maar wel de biologische basis ervan. Raak je gewond, verbrand je je of ontstaat er irritatie in weefsel, dan komt dit systeem in actie. Soms werkt het nuttig, soms raakt het te scherp afgesteld. Hoe zit dat precies, en wanneer moet je ermee naar de dokter?
Gebruik de inhoudsopgave om snel te navigeren
- 1 Nociceptie is niet hetzelfde als pijn
- 1.1 Je lichaam registreert gevaar, niet meteen pijn
- 1.2 Pijn is meer dan een technisch signaal
- 1.3 Waarom dit onderscheid ertoe doet
- 1.4 Een praktisch voorbeeld uit het dagelijks leven
- 1.5 Ook zonder duidelijke schade kun je pijn hebben
- 1.6 Wat artsen bedoelen met nociceptieve pijn
- 1.7 Denkhaakje
- 1.8 Opmaat naar het volgende hoofdstuk
- 2 Hoe het pijnsysteem werkt: transductie, transmissie, modulatie en perceptie
- 2.1 Transductie: de prikkel wordt een elektrisch signaal
- 2.2 Nociceptoren zijn geen gewone voelzenuwen
- 2.3 Transmissie: het signaal reist door naar ruggenmerg en hersenen
- 2.4 Het ruggenmerg is geen passieve kabel
- 2.5 Modulatie: het signaal wordt gedempt of juist versterkt
- 2.6 Modulatie kan ook de verkeerde kant op gaan
- 2.7 Perceptie: pas hier beleef je pijn bewust
- 2.8 Waarom perceptie niet hetzelfde is als inbeelding
- 2.9 De vier stappen nog eens in gewone taal
- 2.10 Casus
- 2.11 🪝Denkhaakje
- 2.12 Opmaat naar het volgende hoofdstuk
- 3 Waarom pijn niet altijd gelijk opgaat met weefselschade
- 3.1 Meer schade betekent niet automatisch meer pijn
- 3.2 Andersom kan hevige pijn bestaan zonder duidelijke nieuwe schade
- 3.3 Perifere sensitisatie: het weefsel wordt prikkelbaarder
- 3.4 Centrale sensitisatie: het zenuwstelsel zelf raakt overgevoelig
- 3.5 Hyperalgesie en allodynie: twee termen die veel verklaren
- 3.6 Emotie, stress en aandacht doen werkelijk mee
- 3.7 Verwachting en eerdere ervaring kleuren de pijn
- 3.8 De context maakt verschil
- 3.9 Casus
- 3.10 Waarom dit verschil medisch relevant is
- 3.11 🪝Denkhaakje
- 3.12 Opmaat naar het volgende hoofdstuk
- 4 Welke soorten pijn artsen onderscheiden
- 4.1 Nociceptieve pijn: pijn door dreigende of daadwerkelijke weefselschade
- 4.2 Somatische en viscerale nociceptieve pijn
- 4.3 Neuropathische pijn: pijn door schade of ziekte van het zenuwstelsel
- 4.4 Hoe neuropathische pijn anders aanvoelt
- 4.5 Nociplastische pijn: pijn door verstoorde pijnverwerking
- 4.6 Voorbeelden van nociplastische pijn
- 4.7 In de praktijk lopen mechanismen vaak door elkaar
- 4.8 Waarom dit onderscheid belangrijk is voor behandeling
- 4.9 Casus
- 4.10 Ook de woorden van de patiënt doen ertoe
- 4.11 🪝Denkhaakje
- 4.12 Opmaat naar het volgende hoofdstuk
- 5 Wanneer het alarmsysteem te gevoelig raakt
- 5.1 In het begin is extra gevoeligheid vaak nog logisch
- 5.2 Het wordt anders als het systeem niet meer terugschakelt
- 5.3 Perifere sensitisatie: de waakhonden aan de rand staan op scherp
- 5.4 Centrale sensitisatie: de versterker staat te hoog
- 5.5 Hyperalgesie en allodynie passen vaak bij zo’n overgevoelig systeem
- 5.6 Stress, slaaptekort en onrust kunnen de gevoeligheid voeden
- 5.7 Vermijding kan het probleem soms onbedoeld groter maken
- 5.8 Ook medische context kan de gevoeligheid beïnvloeden
- 5.9 Casus
- 5.10 Te gevoelig betekent niet kapot
- 5.11 🪝Denkhaakje
- 5.12 Opmaat naar het volgende hoofdstuk
- 6 Wanneer je met pijnklachten naar de huisarts moet
- 6.1 Hevige of plotselinge pijn vraagt extra aandacht
- 6.2 Ga ook naar de huisarts bij uitvalsverschijnselen
- 6.3 Koorts, ziek voelen of een rode zwelling zijn alarmsignalen
- 6.4 Pijn die blijft hangen verdient ook beoordeling
- 6.5 Nachtelijke pijn of onverklaarbaar gewichtsverlies zijn niet banaal
- 6.6 Bij pijn op de borst, benauwdheid of spoedklachten moet je sneller handelen
- 6.7 Ook de context van de pijn telt mee
- 6.8 Casus
- 6.9 Wanneer afwachten redelijk kan zijn
- 6.10 🪝Denkhaakje
- 6.11 Tot slot
- 7 📚 Lees verder
- 8 Disclaimer
- 9 Bronnen
- 10 Lees verder
Nociceptie is niet hetzelfde als pijn
Het woord nociceptie klinkt alsof het thuishoort in een hoorcollege neurofysiologie, ergens tussen ingewikkelde schema’s en Latijnse termen. Toch gaat het om iets heel gewoons. Nociceptie is het proces waarbij je lichaam potentieel schadelijke prikkels oppikt en doorgeeft als waarschuwingssignaal. Denk aan hitte, druk, een snijwond of een ontsteking. Je lichaam merkt als het ware op: hier dreigt schade.
Dat is iets anders dan pijn. Pijn is namelijk niet alleen een signaal, maar ook een ervaring. Je voelt haar. Je beleeft haar. Ze krijgt kleur, intensiteit en betekenis. Nociceptie is dus de biologische registratie van gevaar; pijn is wat jij daarvan uiteindelijk merkt. Dat onderscheid lijkt misschien pietluttig, maar is medisch juist van groot belang.
Je lichaam registreert gevaar, niet meteen pijn
Bij nociceptie reageren gespecialiseerde zenuwuiteinden op prikkels die weefsel kunnen beschadigen. Die zenuwuiteinden heten nociceptoren. Dat zijn kleine sensoren in onder meer je huid, spieren, gewrichten en organen. Ze zijn gevoelig voor bijvoorbeeld extreme hitte, harde druk of chemische stoffen die vrijkomen bij beschadigd weefsel.
Voorbeeld: je raakt per ongeluk een hete ovenschaal aan. Eerst registreren die nociceptoren de hitte als potentieel schadelijk. Dat is nociceptie. Pas wanneer dat signaal in je zenuwstelsel wordt verwerkt en bewust wordt beleefd, spreek je van pijn.
Pijn is meer dan een technisch signaal
Hier wordt het interessant. Pijn is geen simpel lampje dat automatisch gaat branden zodra ergens schade ontstaat. Zij is een bewuste ervaring waarin ook je hersenen, je aandacht, je emoties en eerdere ervaringen meespelen. Daarom kan twee mensen hetzelfde overkomen, terwijl de één hevige pijn voelt en de ander betrekkelijk weinig.
Dat is geen aanstellerij en ook geen quatsch. Het betekent alleen dat pijn geen kale optelsom is van beschadigd weefsel plus zenuwprikkel. Het brein beoordeelt mee. Is dit gevaarlijk? Is dit bekend? Ben je gespannen? Ben je moe? Verwacht je pijn? Al zulke factoren kunnen de ervaring versterken of juist dempen.
Waarom dit onderscheid ertoe doet
Zodra je nociceptie en pijn op één hoop gooit, raak je al snel in de war over hoe klachten werken. Mensen denken dan bijvoorbeeld: als ik veel pijn voel, moet er dus veel schade zijn. Maar zo eenvoudig ligt het niet. Soms is er duidelijke weefselschade met betrekkelijk weinig pijn. Soms is de pijn fors, terwijl artsen weinig of geen nieuwe schade vinden.
Dat zie je bijvoorbeeld bij een sporter die tijdens een wedstrijd doorloopt met een blessure en pas later beseft hoe pijnlijk die eigenlijk is. Andersom zie je het bij chronische pijnklachten, waarbij het alarmsysteem allengs gevoeliger is geworden. Het lichaam geeft dan nog steeds alarmsignalen af, maar niet altijd meer in verhouding tot actuele schade.
Een praktisch voorbeeld uit het dagelijks leven
Stel: je verstuikt je enkel. Op het moment zelf reageren nociceptoren op rek, druk en kleine beschadigingen in het weefsel. Dat is de eerste stap. Daarna gaat het signaal via zenuwen naar het ruggenmerg en de hersenen. Daar wordt het verwerkt. Je voelt pijn, trekt je voet terug, gaat mank lopen en merkt: hier is iets mis.
Maar stel nu dat je in een noodsituatie zit en snel moet handelen. Dan kun je diezelfde enkel eerst nauwelijks voelen en pas later merken hoeveel pijn hij doet. De schade was er al; de pijnbeleving werd tijdelijk anders afgesteld. Dat laat goed zien dat nociceptie en pijn wel met elkaar samenhangen, maar niet identiek zijn.
Ook zonder duidelijke schade kun je pijn hebben
Dat is voor veel mensen lastig te begrijpen. Men denkt dikwijls: geen schade zichtbaar, dus zal het wel meevallen. Toch kun je echte pijn hebben zonder dat er op een scan of bij onderzoek meteen een duidelijke verklaring te zien is. Dat komt doordat pijn niet alleen afhangt van schade in weefsel, maar ook van hoe het zenuwstelsel signalen verwerkt.
Een bekend begrip hierbij is sensitisatie. Dat is een toestand waarin het pijnsysteem gevoeliger wordt. Je kunt het vergelijken met een rookmelder die te scherp staat afgesteld. Normaal reageert die op echte rook. Maar als hij te gevoelig wordt, gaat hij ook af bij een onschuldige dampwolk uit de keuken. Zo kan het pijnsysteem soms ook reageren.
Wat artsen bedoelen met nociceptieve pijn
Je komt in medische teksten dikwijls de term nociceptieve pijn tegen. Dat is pijn die samenhangt met activatie van nociceptoren door dreigende of daadwerkelijke weefselschade. Denk aan pijn bij een verstuiking, wond, ontsteking of kneuzing. Die pijn heeft dus een betrekkelijk begrijpelijke biologische aanleiding.
Dat is niet hetzelfde als neuropathische pijn. Neuropathische pijn ontstaat door schade of ziekte van het zenuwstelsel zelf, bijvoorbeeld bij een beknelde zenuw of zenuwbeschadiging door diabetes. Ook dat onderscheid is belangrijk, omdat het iets zegt over oorzaak, behandeling en verwachting.
Denkhaakje
Nociceptie is het alarmsignaal; pijn is de ervaring die daaruit kan voortkomen. Wie dat verschil eenmaal ziet, begrijpt ineens veel beter waarom pijn soms logisch voelt, soms verwarrend is en soms veel ingewikkelder blijkt dan je op het eerste gezicht zou denken.
Opmaat naar het volgende hoofdstuk
Nu de basis staat, kun je verder de diepte in. Want hoe verandert een schadelijke prikkel eigenlijk in een signaal dat door je lichaam reist? Daar komen vier kernprocessen in beeld: transductie, transmissie, modulatie en perceptie. Juist daar ontvouwt zich de ware raison d’être van het pijnsysteem.
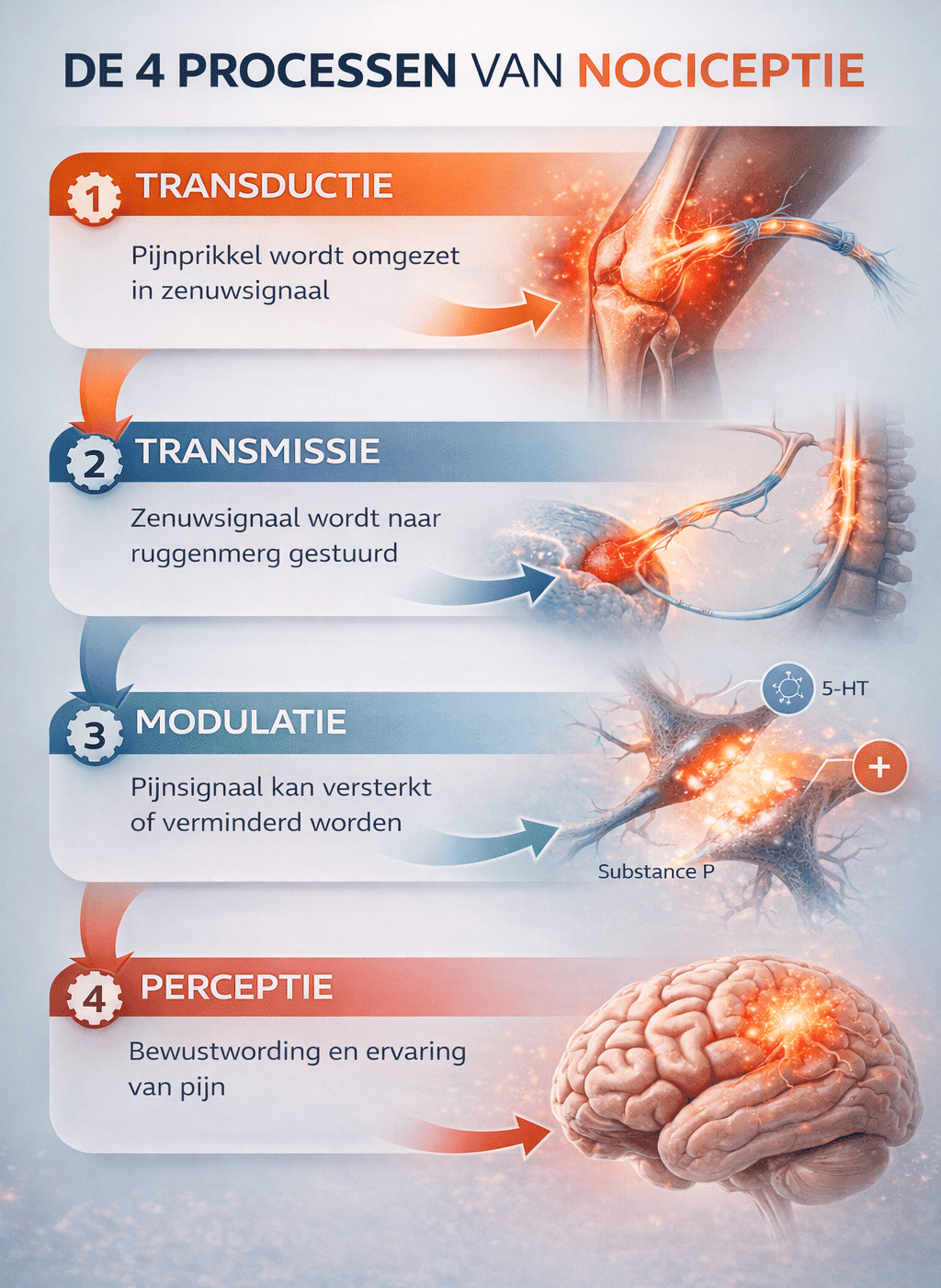
Hoe het pijnsysteem werkt: transductie, transmissie, modulatie en perceptie
Als nociceptie het alarmsysteem van je lichaam is, dan verloopt dat alarm niet in één rechte lijn. Er zit een hele keten achter. Een prikkel moet eerst worden opgevangen, daarna worden omgezet in een signaal, vervolgens worden doorgegeven, onderweg worden bijgesteld en uiteindelijk bewust worden beleefd. Dat klinkt technisch, en dat is het ook enigszins, maar de logica erachter is verrassend helder. Je lichaam werkt hier niet met magie, maar met stappen.
Die vier kernprocessen heten transductie, transmissie, modulatie en perceptie. Samen vormen zij de route waarlangs een schadelijke of potentieel schadelijke prikkel kan uitmonden in pijn. Juist in die route wordt duidelijk waarom pijn niet simpelweg gelijkstaat aan schade.
Transductie: de prikkel wordt een elektrisch signaal
Transductie is de eerste stap. Het woord betekent hier dat een schadelijke prikkel wordt omgezet in een elektrisch signaal dat zenuwen kunnen doorgeven. Dat gebeurt in nociceptoren, dus gespecialiseerde zenuwuiteinden die reageren op gevaar voor weefselschade.
Zo’n prikkel kan mechanisch zijn, zoals druk, rek of een snijwond. Hij kan ook thermisch zijn, dus te heet of te koud. En soms is hij chemisch. Dat laatste klinkt abstract, maar valt best mee. Bij een ontsteking of beschadiging komen stoffen vrij die nociceptoren prikkelen. Denk aan prostaglandinen en bradykinine. Dat zijn signaalstoffen die het weefsel als het ware in staat van paraatheid brengen en het zenuwstelsel laten merken dat er iets misgaat.
Een eenvoudig voorbeeld: je snijdt in je vinger tijdens het koken. De beschadiging in het weefsel activeert nociceptoren. Die zetten die prikkel om in een zenuwsignaal. Dat omzetten is transductie.
Nociceptoren zijn geen gewone voelzenuwen
Niet elke zenuw registreert gevaar. Daar zit nu juist het onderscheid. Gewone sensibele zenuwen kunnen aanraking, druk of temperatuur doorgeven zonder dat daar direct pijn of dreiging bij hoort. Nociceptoren zijn daarentegen specifiek gericht op mogelijk schadelijke prikkels.
Dat betekent overigens niet dat zij alleen reageren als er al flinke schade is. Soms reageren ze al zodra schade dreigt. Dat is ook de bedoeling. Een alarmsysteem dat pas afgaat als het huis al half in brand staat, is weinig soeps. Het lichaam is hier dus preventief ingericht. Het waarschuwt vroeg.

Transmissie: het signaal reist door naar ruggenmerg en hersenen
Zodra een prikkel is omgezet in een elektrisch signaal, begint transmissie. Dat is de overdracht van het signaal via zenuwvezels naar het ruggenmerg en van daaruit verder naar de hersenen. Je kunt transmissie zien als de transportfase.
Hier spelen verschillende soorten zenuwvezels een rol. De bekendste zijn A-delta-vezels en C-vezels. A-delta-vezels geleiden sneller. Zij geven vaak de eerste, scherpe en goed lokaliseerbare pijn door. C-vezels zijn trager en worden vaker in verband gebracht met zeurende, branderige of doffe pijn.
Voorbeeld: je stoot hard je scheenbeen tegen de rand van een tafel. Eerst voel je een felle, scherpe pijn. Kort daarna volgt vaak een diepere, zeurende nasleep. Dat verschil hangt samen met de verschillende vezels die signalen doorgeven.
Bij de overdracht van pijnsignalen spelen ook chemische boodschappers een rol. Zulke stoffen heten neurotransmitters. Glutamaat en Substance P helpen mee om het signaal in het ruggenmerg door te geven. Substance P is dus een signaalstof die betrokken is bij de verdere overdracht van pijnprikkels.
Het ruggenmerg is geen passieve kabel
Men stelt zich het zenuwstelsel soms voor als een soort elektriciteitsdraad: prikkel erin, signaal eruit. Maar zo simpel is het niet. Het ruggenmerg doet meer dan alleen doorgeven. Daar vindt al een eerste selectie en verwerking plaats. Sommige signalen worden versterkt, andere geremd, en weer andere krijgen voorrang.
Dat is van belang, omdat het laat zien dat pijn niet pas helemaal bovenin, in de hersenen, vorm krijgt. De verwerking begint al eerder. Er is dus geen sprake van een kale pijplijn, maar van een actief systeem dat allengs informatie filtert en bijstelt.
Modulatie: het signaal wordt gedempt of juist versterkt
Modulatie is misschien wel het meest onderschatte deel van het verhaal. Het betekent dat pijnsignalen onderweg beïnvloed worden. Ze kunnen worden afgeremd, maar ook versterkt. Het lichaam heeft dus een soort interne volumeknop.
Dat gebeurt onder meer in het ruggenmerg en via dalende banen vanuit de hersenen. Die banen kunnen pijnsignalen temperen. Stoffen als endorfinen en andere neurotransmitters spelen daarbij een rol. Endorfinen zijn lichaamseigen stoffen die pijn kunnen dempen. Je zou ze kunnen zien als een ingebouwd tegenwicht tegen overprikkeling.
Dit verklaart waarom je in een stressvolle situatie soms minder pijn voelt dan je later zou verwachten. Iemand die tijdens een ongeval snel moet handelen, kan pas achteraf merken hoe pijnlijk een letsel werkelijk is. Op dat moment heeft het lichaam tijdelijk andere prioriteiten. Overleven eerst, voelen later.
Ook bij de modulatie van pijn zijn signaalstoffen belangrijk. Zo speelt 5-HT, oftewel serotonine, samen met onder meer noradrenaline een rol in de dalende banen vanuit de hersenen die pijnsignalen kunnen remmen of beïnvloeden. Serotonine is dus niet alleen bekend uit het verhaal over stemming, maar doet ook mee in de regulatie van pijn.
Modulatie kan ook de verkeerde kant op gaan
Niet alle modulatie is gunstig. Soms raakt het systeem juist gevoeliger afgesteld. Dan worden signalen sterker doorgegeven dan je op basis van de oorspronkelijke prikkel zou verwachten. Dat zie je bijvoorbeeld bij sensitisatie.
Bij perifere sensitisatie worden nociceptoren in het aangedane weefsel gevoeliger. Bij centrale sensitisatie gebeurt iets soortgelijks in het centrale zenuwstelsel, dus in ruggenmerg en hersenen. Het systeem staat dan als het ware op scherp. Een gewone aanraking kan pijnlijk worden, of een kleine prikkel voelt buitenproportioneel heftig.
Een bruikbaar voorbeeld is een huid die na zonnebrand zo gevoelig is geworden dat zelfs een T-shirt vervelend aanvoelt. De prikkel is dan op zichzelf niet extreem, maar het systeem reageert alsof er meer aan de hand is.
Perceptie: pas hier beleef je pijn bewust
Perceptie is de bewuste waarneming van pijn. Dit is het moment waarop een zenuwsignaal niet alleen biologisch bestaat, maar ook echt door jou wordt ervaren als pijnlijk. Het signaal krijgt nu betekenis. Je denkt niet alleen: er gebeurt iets. Je voelt: dit doet pijn.
Daarmee kom je in een domein waarin hersengebieden samenwerken die te maken hebben met waarneming, emotie, aandacht, geheugen en interpretatie. Pijn is dus niet louter een technisch fenomeen. Zij is ook psychologisch en contextueel ingebed. Dat klinkt voor sommigen verdacht zweverig, maar dat is het geenszins. Het is gewoon neurobiologie met een breder kader.
Dezelfde prikkel kan anders worden beleefd afhankelijk van vermoeidheid, angst, stress, eerdere ervaringen of juist geruststelling. Dat is geen verzinsel, maar een essentieel onderdeel van hoe pijn werkt.
Waarom perceptie niet hetzelfde is als inbeelding
Hier ontstaat nogal eens verwarring. Zodra je zegt dat perceptie wordt beïnvloed door aandacht, emotie en context, denken sommige mensen dat pijn dan maar “tussen de oren” zou zitten. Dat is een misverstand. Pijn is altijd echt, ook wanneer de ervaring mede wordt gevormd door hoe het zenuwstelsel informatie verwerkt.
Je kunt het vergelijken met zicht. Ook zien is hersenverwerking. Toch zegt niemand daarom dat een verkeerslicht slechts verbeelding is. Zo werkt het bij pijn ook. Het feit dat het brein de ervaring mede opbouwt, maakt haar niet minder werkelijk.
De vier stappen nog eens in gewone taal
Het kan helpen om de keten nog één keer eenvoudig neer te zetten.
- Transductie: een schadelijke prikkel wordt omgezet in een zenuwsignaal
- Transmissie: dat signaal wordt doorgegeven richting ruggenmerg en hersenen
- Modulatie: het signaal wordt onderweg gedempt of versterkt
- Perceptie: je beleeft het uiteindelijk als pijn
In die volgorde zie je ook meteen waarom nociceptie en pijn niet identiek zijn. Er gaat heel wat aan vooraf voordat een prikkel werkelijk als pijn wordt ervaren.
Casus
Stel, je verstapt je op een ongelijke stoep.
Eerst worden rek en kleine weefselschade in de enkel opgevangen door nociceptoren. Dat is transductie. Daarna gaat het signaal via zenuwen omhoog richting ruggenmerg en hersenen. Dat is transmissie. Onderweg kan het signaal worden beïnvloed, bijvoorbeeld door stress, schrik of adrenaline. Dat is modulatie. Pas daarna ervaar je bewust: au, dit gaat mis. Dat is perceptie.
Eén misstap dus, maar fysiologisch een hele keten.
🪝Denkhaakje
Pijn ontstaat niet in één sprong. Zij wordt opgebouwd in fasen, bijgesteld onderweg en pas aan het einde bewust beleefd. Precies daarom is het pijnsysteem intelligenter, maar ook ingewikkelder, dan men op het eerste gezicht zou denken.
Opmaat naar het volgende hoofdstuk
Nu de route van prikkel naar pijn helder is, komt de volgende vraag vanzelf op: waarom voelt pijn soms veel heviger dan de zichtbare schade doet vermoeden, en soms juist opvallend minder? Daar begint het lastige, maar ook het wezenlijke deel van het verhaal.
Waarom pijn niet altijd gelijk opgaat met weefselschade
Dit is het punt waarop veel mensen afhaken of argwanend worden. Je hoort dan zinnen als: “Maar op de scan was toch niets te zien?” of juist: “Er is wel iets beschadigd, dus dan moet de pijn ook groot zijn.” Dat klinkt logisch, maar het lichaam houdt zich niet altijd aan zulke nette verwachtingen. De hoeveelheid pijn die je voelt, loopt namelijk lang niet altijd keurig gelijk op met de hoeveelheid zichtbare schade.
Dat is geen vreemde uitzondering. Het is een wezenlijk kenmerk van hoe het pijnsysteem werkt. Schade, zenuwsignalen, hersenverwerking, aandacht, spanning en eerdere ervaringen grijpen op elkaar in. Pijn is dus biologisch echt, maar niet mechanisch simpel.
Meer schade betekent niet automatisch meer pijn
In de volksmond leeft nogal eens het idee dat pijn een soort thermometer is. Hoe hoger de pijn, hoe groter de schade. Soms klopt dat aardig. Een botbreuk, flinke brandwond of acute ontsteking kan zeer pijnlijk zijn. Toch gaat die regel lang niet altijd op.
Je ziet bijvoorbeeld mensen met duidelijke artrose op een scan die betrekkelijk weinig pijn hebben, terwijl anderen met minder opvallende afwijkingen juist veel klachten ervaren. Hetzelfde geldt bij rugpijn, nekpijn of slijtageverschijnselen. Wat op beeldvorming zichtbaar is, vertelt niet automatisch hoeveel pijn iemand zal voelen.
Dat is ook de reden waarom artsen niet alleen naar foto’s, scans of uitslagen kijken, maar ook naar jouw klachtenpatroon, functioneren en lichamelijk onderzoek. Beeldvorming is nuttig, maar zij is niet de hele zaak.
Andersom kan hevige pijn bestaan zonder duidelijke nieuwe schade
Dat is voor veel mensen nog lastiger te begrijpen. Je hebt forse pijn, maar het onderzoek laat geen nieuwe scheur, breuk of ontsteking zien. Dan kan al gauw de vrees ontstaan dat het “dus psychisch” zou zijn, of zelfs ingebeeld. Dat is een verkeerde conclusie.
Pijn kan heel echt zijn, ook wanneer er geen duidelijke nieuwe weefselschade aantoonbaar is. Het zenuwstelsel kan namelijk gevoeliger raken. Daardoor worden signalen sneller opgepikt, sterker doorgegeven of zwaarder beleefd dan voorheen. De prikkel hoeft dan niet groot te zijn om toch veel pijn te veroorzaken.
Een eenvoudig voorbeeld is een blauwe plek. De eerste klap is voorbij, maar de plek blijft nog een tijd gevoelig. Zelfs lichte druk kan dan opvallend zeer doen. Er is dan niet steeds nieuwe schade; het systeem staat gewoon tijdelijk scherper afgesteld.

Perifere sensitisatie: het weefsel wordt prikkelbaarder
Een belangrijke medische term hier is perifere sensitisatie. Dat betekent dat nociceptoren in het aangedane weefsel gevoeliger worden. Het gebied reageert dan sneller en heftiger op prikkels dan normaal.
Dat gebeurt vaak bij ontsteking of beschadiging. Er komen dan stoffen vrij die de drempel van nociceptoren verlagen. De zenuwuiteinden slaan dus eerder alarm. Een prikkel die normaal nauwelijks opvalt, wordt dan ineens hinderlijk of pijnlijk.
Voorbeeld: bij een ontstoken teen of verrekte spier kan zelfs gewone aanraking vervelend zijn. Niet omdat het lichaam zich aanstelt, maar omdat het systeem tijdelijk in verhoogde paraatheid staat.
Centrale sensitisatie: het zenuwstelsel zelf raakt overgevoelig
Nog een stap verder gaat centrale sensitisatie. Dat is een toestand waarbij het centrale zenuwstelsel, dus vooral ruggenmerg en hersenen, gevoeliger wordt voor pijnsignalen. De versterking zit dan niet alleen in het weefsel, maar in de verwerking zelf.
Dat is een belangrijk begrip, juist bij langdurige pijnklachten. Het systeem lijkt dan als het ware een te hoge gain te hebben gekregen. Een kleine prikkel komt groot binnen. Soms doet iets pijn wat vroeger geen pijn deed. Soms houdt pijn aan, terwijl de oorspronkelijke schade al grotendeels genezen is.
Je kunt het vergelijken met een microfoon die te hard staat afgesteld. Dan hoeft iemand niet eens luid te praten om toch een schel en storend geluid te krijgen. Het probleem zit dan niet alleen in de input, maar ook in de versterking van het systeem.

Hyperalgesie en allodynie: twee termen die veel verklaren
Bij een gevoeliger pijnsysteem kom je vaak twee medische termen tegen.
- Hyperalgesie betekent dat een pijnlijke prikkel pijnlijker wordt ervaren dan normaal. Een prik, kneuzing of druk voelt dan buiten proportie scherp of hevig.
- Allodynie betekent dat een normaal niet-pijnlijke prikkel toch pijn doet. Denk aan kleding die schuurt op een overgevoelige huid, of lichte aanraking die branderig aanvoelt.
Dat zijn nuttige begrippen, omdat ze laten zien dat pijnverwerking kan verschuiven. Het systeem reageert dan niet meer helemaal volgens de oude maat. Dat is klinisch relevant, niet slechts taalkundig gemier.
Emotie, stress en aandacht doen werkelijk mee
Sommige mensen schrikken een beetje terug als zij horen dat stress, angst of aandacht invloed hebben op pijn. Men vreest dan dat pijn wordt gebagatelliseerd. Dat is niet nodig. Het tegendeel is waar. Juist een serieus pijnmodel erkent dat het brein voortdurend beoordeelt wat belangrijk, dreigend of veilig is.
Ben je gespannen, slaap je slecht, voel je je onveilig of ben je voortdurend op je klachten gefixeerd, dan kan het alarmsysteem sneller afgaan. Ben je gerust, afgeleid of voel je je veilig, dan kan dezelfde prikkel minder zwaar binnenkomen.
Dat betekent niet dat pijn “tussen de oren” zit. Het betekent dat het brein deel uitmaakt van het pijnsysteem. En dat is, eerlijk gezegd, precies wat je van een slim organisme zou verwachten.
Verwachting en eerdere ervaring kleuren de pijn
Ook eerdere ervaringen doen mee. Heb je ooit hevige rugpijn gehad, dan kan een nieuwe steek in je rug sneller als dreigend worden beleefd. Het lichaam onthoudt als het ware patronen. Dat is soms nuttig, maar soms werkt het systeem dan te gretig.
Verwachting speelt eveneens een rol. Verwacht je dat bewegen gevaarlijk is, dan kan beweging sneller spanning en pijn oproepen. Verwacht je dat iets helpt, dan kan dat dempend werken. Dit is geen tovenarij, maar neurofysiologie. Het pijnsysteem is altijd bezig met wegen, duiden en voorspellen.
De context maakt verschil
Dezelfde lichamelijke prikkel kan in de ene situatie anders voelen dan in de andere. Dat merk je al in het dagelijks leven. Een sneetje dat je tijdens het tuinieren nauwelijks opmerkt, kan onder de douche ineens flink branden. Een verstuiking op het sportveld wordt soms pas hevig gevoeld zodra de wedstrijd voorbij is. Context stuurt mee.
Daarom vragen artsen niet alleen waar de pijn zit, maar ook wanneer zij optreedt, wat haar verergert, wat juist helpt en hoe zij zich door de tijd ontwikkelt. Het patroon vertelt vaak meer dan één losse pijnscore.
Casus
Stel, je hebt je schouder een paar weken geleden overbelast. De acute schade is grotendeels hersteld, maar de pijn blijft aanwezig. Bij het tillen van een boodschappentas schiet het er weer in. Je denkt dan al gauw: er gaat opnieuw iets kapot.
Dat hoeft niet. Het kan ook zijn dat het weefsel nog gevoelig is, of dat het zenuwstelsel de prikkel nog te snel als bedreigend beoordeelt. De pijn is dan echt, maar niet per se een teken van nieuwe schade. Dat onderscheid is van groot belang, ook voor hoe je ermee omgaat.
Waarom dit verschil medisch relevant is
Wie alle pijn automatisch ziet als bewijs van nieuwe of ernstige schade, loopt het risico om klachten verkeerd te begrijpen. Je kunt dan te bang worden voor beweging, herstel onderschatten of juist denken dat artsen iets missen wanneer onderzoeken weinig opleveren.
Andersom is het ook onjuist om pijn zonder duidelijke schade weg te wuiven. Juist dan moet je goed kijken naar pijnverwerking, sensitisatie, belasting, stress, slaap en functioneren. Daar zit dikwijls de sleutel.
🪝Denkhaakje
Pijn is geen lineaal waarmee je schade afmeet. Zij is een alarmsignaal dat soms goed past bij de situatie, maar soms ook te luid, te lang of te snel afgaat.
Opmaat naar het volgende hoofdstuk
Als pijn en schade dus niet altijd netjes samenvallen, wordt de volgende vraag des te belangrijker: over welk soort pijn hebben we het eigenlijk? Want niet elke pijn ontstaat op dezelfde manier. Artsen maken daarin wezenlijke onderscheidingen, en die zijn allesbehalve academisch.
Welke soorten pijn artsen onderscheiden
Zodra je begrijpt dat pijn niet simpelweg gelijkstaat aan schade, komt vanzelf de volgende vraag op. Wat voor pijn is het dan? In de spreekkamer is dat geen overbodige finesse, maar een wezenlijk onderscheid. Artsen kijken niet alleen naar hoe hevig pijn is, maar ook naar het mechanisme erachter. Met andere woorden: waardoor ontstaat die pijn, en welk systeem lijkt vooral betrokken?
Dat onderscheid helpt bij diagnose, uitleg en behandeling. Want een zeurende knie na overbelasting vraagt om iets anders dan brandende zenuwpijn in een voet, en weer iets anders dan langdurige, wijdverspreide pijn zonder duidelijke verse schade. Daarom worden pijnklachten vaak onderverdeeld in nociceptieve pijn, neuropathische pijn en nociplastische pijn.
Nociceptieve pijn: pijn door dreigende of daadwerkelijke weefselschade
Nociceptieve pijn is de meest klassieke vorm. Dit is pijn die ontstaat doordat nociceptoren worden geactiveerd door dreigende of echte schade aan weefsel. Denk aan een kneuzing, wond, verstuiking, ontsteking of operatie. Het alarmsysteem reageert dan op iets wat biologisch gezien ook werkelijk schadelijk of potentieel schadelijk is.
Dat maakt nociceptieve pijn niet per definitie eenvoudig of mild, maar wel meestal begrijpelijk in haar aanleiding. Als je je enkel verzwikt en die wordt dik, gevoelig en pijnlijk bij belasting, dan past dat goed bij nociceptieve pijn. Hetzelfde geldt voor kiespijn bij een ontsteking of pijn bij een snijwond.
Somatische en viscerale nociceptieve pijn
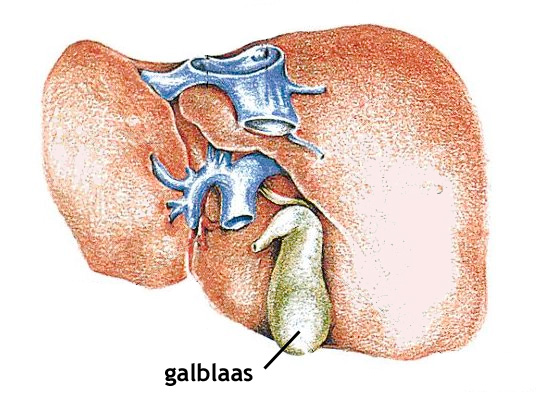
Binnen nociceptieve pijn wordt soms nog onderscheid gemaakt tussen somatische en viscerale pijn. Somatische pijn komt uit huid, spieren, botten, gewrichten of bindweefsel. Die is vaak beter aan te wijzen. Je kunt dikwijls zeggen: dáár zit het, en zo voelt het.
Viscerale pijn komt uit de inwendige organen, zoals darmen, galblaas of blaas. Die pijn is vaak diffuser, moeilijker precies te lokaliseren en kan gepaard gaan met misselijkheid, zweten of een onbehaaglijk gevoel. Dat verklaart waarom buikpijn of galsteenkolieken heel anders kunnen aanvoelen dan bijvoorbeeld pijn in een gekneusde arm.
Voorbeeld: een verstuikte pols geeft meestal vrij lokale pijn. Darmkrampen daarentegen voelen vaak dieper, vager en meer verspreid.
Neuropathische pijn: pijn door schade of ziekte van het zenuwstelsel
Neuropathische pijn is een andere categorie. Deze pijn ontstaat door een laesie of ziekte van het somatosensorische zenuwstelsel. Dat klinkt zwaar, maar het betekent eenvoudig gezegd dat de pijn voortkomt uit schade of ontregeling in zenuwen zelf.
Deze pijn wordt vaak omschreven als brandend, schietend, elektrisch, prikkelend of stekend. Ook tintelingen, doofheid en een veranderd gevoel kunnen erbij horen. Soms is gewone aanraking al onaangenaam of pijnlijk. Dat komt omdat het probleem nu niet primair in het weefsel zit, maar in de bedrading.
Voorbeelden zijn zenuwpijn bij diabetes, pijn na gordelroos, een zenuwwortel die bekneld raakt in de rug, of pijn na een operatie waarbij zenuwen beschadigd zijn geraakt.
Hoe neuropathische pijn anders aanvoelt
Bij nociceptieve pijn zeg je eerder: het doet pijn als ik beweeg, druk geef of het gewricht belast. Bij neuropathische pijn hoor je vaker beschrijvingen als: het brandt, schiet, prikt of voelt alsof er stroom doorheen gaat. Niet iedereen gebruikt precies zulke woorden, maar het patroon is vaak anders.
Ook het onderzoek kan een ander beeld geven. Er kunnen afwijkingen zijn in gevoel, tintelingen, krachtsverlies of een doof gebied. Dat hoeft niet altijd allemaal tegelijk aanwezig te zijn, maar het helpt artsen wel om de juiste richting op te denken.
Nociplastische pijn: pijn door verstoorde pijnverwerking
Dan is er nog nociplastische pijn. Dat is een recenter en voor veel mensen minder bekend begrip. Nociplastische pijn verwijst naar pijn die samenhangt met veranderde nociceptie, zonder dat er duidelijke aanwijzingen zijn voor actuele weefselschade die de pijn volledig verklaart, en ook zonder dat er een zenuwbeschadiging is die past bij neuropathische pijn.
Eenvoudiger gezegd: het pijnsysteem functioneert ontregeld. Het alarmsysteem staat te scherp, terwijl je niet eenvoudig kunt zeggen: daar zit verse schade, of daar is een duidelijke beschadigde zenuw. De verwerking zelf lijkt veranderd.
Dat betekent niet dat de pijn minder echt is. Integendeel. Juist omdat de verwerking ontregeld is, kan de pijn fors, hardnekkig en invaliderend zijn.
Voorbeelden van nociplastische pijn
Nociplastische pijn wordt vaak besproken bij aandoeningen zoals fibromyalgie. Ook bij sommige mensen met langdurige lage rugpijn, prikkelbaredarmsyndroom of andere chronische pijnsyndromen spelen nociplastische mechanismen vermoedelijk een rol.
Belangrijk is wel dat dit geen los etiket is dat je achteloos overal op plakt. Het vraagt klinisch Fingerspitzengefühl. Je moet andere oorzaken zorgvuldig wegen, patronen herkennen en goed luisteren naar hoe klachten zich gedragen. Niettemin is dit onderscheid belangrijk, omdat het voorkomt dat men hardnekkige pijn blijft benaderen alsof er per se nog een verse blessure verborgen moet zitten.
In de praktijk lopen mechanismen vaak door elkaar
Hier wordt het nog iets subtieler. Veel pijnklachten passen niet keurig in één enkel vakje. Iemand met artrose kan nociceptieve pijn hebben door gewrichtsbelasting, maar daarnaast ook kenmerken ontwikkelen van sensitisatie. Iemand met een hernia kan zowel nociceptieve als neuropathische pijncomponenten hebben. En langdurige klachten kunnen allengs complexer worden dan de eerste aanleiding doet vermoeden.
Dat betekent dat deze indeling nuttig is, maar niet mechanisch moet worden toegepast. Zij helpt je denken, maar zij vervangt niet het klinische gesprek en onderzoek. Wie haar als een star schema gebruikt, raakt alsnog uit koers.
Waarom dit onderscheid belangrijk is voor behandeling
Dit is niet slechts terminologie voor vakbladen. Het soort pijn heeft gevolgen voor de aanpak. Bij nociceptieve pijn kijk je vaak naar rust, belasting, ontsteking, herstel en soms eenvoudige pijnstilling. Bij neuropathische pijn werken gewone pijnstillers dikwijls minder goed en kunnen andere middelen of behandelstrategieën in beeld komen. Bij nociplastische pijn ligt de nadruk vaak meer op educatie, graduele opbouw van belasting, slaap, stressregulatie en bredere pijnrevalidatie.
Met andere woorden: wie het mechanisme mist, kiest al gauw de verkeerde route. Dan blijf je bijvoorbeeld zoeken naar lokale schade terwijl de kern elders ligt, of je behandelt zenuwpijn alsof het alleen maar een kneuzing betreft.
Casus
Stel, je hebt pijn in je been. Na een val en een blauwe plek past dat goed bij nociceptieve pijn. Heb je daarnaast een brandende, schietende pijn met tintelingen tot in je voet, dan kan neuropathische pijn meespelen. Heb je al maanden pijn die zich uitbreidt, slecht past bij bevindingen en samengaat met overgevoeligheid, vermoeidheid en slecht slapen, dan kunnen nociplastische mechanismen een rol spelen.
Het is nog steeds jouw pijn. Maar het mechanisme erachter kan wezenlijk verschillen.
Ook de woorden van de patiënt doen ertoe
Artsen letten daarom niet alleen op scans of testuitslagen, maar ook op hoe jij pijn beschrijft. Is zij scherp, zeurend, brandend, kloppend, elektrisch, diep of oppervlakkig? Komt zij bij beweging, in rust, ’s nachts of juist onvoorspelbaar? Zijn er tintelingen, gevoelloosheid of extreme gevoeligheid bij aanraking?
Die beschrijvingen zijn niet vrijblijvend. Zij helpen om de fysiologie achter de klacht beter te begrijpen.
🪝Denkhaakje
Niet alle pijn spreekt dezelfde taal. Wie goed luistert naar het soort pijn, hoort vaak al iets van het mechanisme erachter.
Opmaat naar het volgende hoofdstuk
Nu de belangrijkste pijnsoorten op tafel liggen, komt een logische vervolgvraag naar voren. Wanneer doet het alarmsysteem precies wat het moet doen, en wanneer slaat het door? Daar begint het terrein waarop acute bescherming kan overgaan in chronische ontregeling.
Wanneer het alarmsysteem te gevoelig raakt
In beginsel is nociceptie een buitengewoon nuttig systeem. Zonder dat waarschuwingsmechanisme zou je je hand op een hete pan laten liggen, een verstuikte enkel blijven belasten of een ontstoken wond te laat opmerken. Pijn en pijnsignalen hebben dus een beschermende functie. Zij remmen af, trekken je aandacht en dwingen je soms letterlijk tot stilstand. Dat is geen fout in het systeem, maar juist zijn raison d’être.
Toch kan datzelfde alarmsysteem allengs te scherp worden afgesteld. Dan blijft het niet meer beperkt tot een passende reactie op schade of dreiging, maar gaat het sneller, harder of langer af dan behulpzaam is. Op dat punt verschuift het verhaal van nuttige bescherming naar ontregeling.
In het begin is extra gevoeligheid vaak nog logisch
Na een blessure of ontsteking is het heel normaal dat een gebied tijdelijk gevoeliger wordt. Dat helpt je om het aangedane deel te ontzien. Een enkel na een verzwikking, een wond na een operatie of een kies na een behandeling is nu eenmaal prikkelbaarder dan normaal. Dat is niet meteen pathologisch, maar vaak onderdeel van herstel.
Die verhoogde gevoeligheid heeft een functie. Zij voorkomt dat je te vroeg weer volle belasting geeft. Het systeem zegt als het ware: rustig aan, hier is nog iets kwetsbaars. Zolang die reactie tijdelijk blijft en past bij de situatie, is er weinig reden tot ongerustheid.
Het wordt anders als het systeem niet meer terugschakelt
Problemen ontstaan wanneer die verhoogde waakzaamheid blijft hangen. De oorspronkelijke schade geneest dan deels of grotendeels, maar het pijnsysteem blijft reageren alsof er nog altijd acuut gevaar dreigt. De volumeknop gaat niet terug naar normaal.
Dat kan zich uiten in pijn die te lang aanhoudt, te heftig is voor de prikkel of zich uitbreidt naar situaties die eerder geen probleem waren. Je merkt dan bijvoorbeeld dat lichte druk, gewone beweging of zelfs kleding vervelend wordt. Niet omdat je je iets inbeeldt, maar omdat het systeem te snel alarm slaat.
Perifere sensitisatie: de waakhonden aan de rand staan op scherp
Een eerste vorm van overgevoeligheid is perifere sensitisatie. Daarbij worden nociceptoren in het getroffen weefsel gevoeliger. Hun drempel gaat omlaag. Ze reageren dan sneller op prikkels die eerder weinig of geen probleem gaven.
Dat zie je bijvoorbeeld bij een ontsteking, een verse sportblessure of een verbrande huid. De zenuwuiteinden in het gebied staan als het ware op spanning. Raak je het aan, beweeg je ermee of komt er druk op, dan volgt sneller een signaal.
Voorbeeld: na zonnebrand voelt een lichte aanraking met een T-shirt al pijnlijk of branderig. De stof is niet gevaarlijker geworden; het systeem is gevoeliger.
Centrale sensitisatie: de versterker staat te hoog
Nog complexer is centrale sensitisatie. Daarbij raakt niet alleen het weefsel gevoeliger, maar ook het centrale zenuwstelsel, dus vooral ruggenmerg en hersenen. De verwerking van pijnsignalen verandert. Het systeem versterkt sneller, remt minder goed af en kan prikkels als bedreigender gaan beoordelen dan voorheen.
Dat is een belangrijk begrip bij langdurige of moeilijk te verklaren pijnklachten. Het betekent niet automatisch dat elke chronische pijn volledig door centrale sensitisatie wordt veroorzaakt, maar het kan wel een wezenlijk deel van het verhaal zijn.
Een bruikbare vergelijking is een geluidsinstallatie waarvan de versterker te hoog staat. Dan hoeft de invoer niet extreem te zijn om toch hard en onaangenaam binnen te komen. Het probleem zit dan niet alleen in wat er van buitenaf binnenkomt, maar ook in hoe het systeem daarmee omgaat.

Hyperalgesie en allodynie passen vaak bij zo’n overgevoelig systeem
Wanneer het alarmsysteem te scherp staat, kun je verschijnselen krijgen als hyperalgesie en allodynie.
Hyperalgesie betekent dat een pijnlijke prikkel veel pijnlijker wordt ervaren dan je normaal zou verwachten. Een kneuzing, prik of druk voelt dan overdreven heftig.
Allodynie betekent dat een gewone, niet-pijnlijke prikkel toch pijn veroorzaakt. Denk aan zacht aanraken, een deken op de huid of een lichte beweging die branderig of stekend aanvoelt.
Deze termen zijn nuttig, omdat ze laten zien dat het pijnsysteem niet alleen méér signaleert, maar ook anders gaat reageren.

Stress, slaaptekort en onrust kunnen de gevoeligheid voeden
Het pijnsysteem functioneert niet los van de rest van je leven. Slaaptekort, chronische stress, angst, voortdurende alertheid en sombere stemming kunnen de gevoeligheid van het systeem verhogen. Dat betekent niet dat pijn dan “psychisch” is in de goedkope, bagatelliserende zin van het woord. Het betekent dat zenuwstelsel, hormonen, aandacht en emotie op elkaar inwerken.
Wie slecht slaapt, gespannen is en voortdurend op pijn let, kan merken dat klachten sneller opvlammen. Andersom kan geruststelling, beter slapen, gedoseerd bewegen en herwonnen vertrouwen de prikkelbaarheid van het systeem soms verminderen. Dat is geen placebo-trucje, maar onderdeel van hoe het brein gevaar en veiligheid weegt.

Vermijding kan het probleem soms onbedoeld groter maken
Hier schuilt een lastig punt. Als pijn beangstigend wordt, is het heel begrijpelijk dat je gaat vermijden. Je beweegt minder, ontziet alles, let voortdurend op signalen en probeert elke toename koste wat kost te voorkomen. Op korte termijn geeft dat soms rust. Op langere termijn kan het systeem juist gevoeliger blijven.
Je lichaam leert dan als het ware: dit gebied is gevaarlijk, deze beweging klopt niet, deze belasting moet ik blijven wantrouwen. Daardoor wordt de koppeling tussen prikkel en alarm sterker. Dat betekent niet dat je pijn moet negeren of roekeloos moet doorgaan, maar wel dat verstandig herstel vaak vraagt om geleidelijke opbouw in plaats van permanente terugtrekking.
Ook medische context kan de gevoeligheid beïnvloeden
Opmerkelijk genoeg speelt uitleg van zorgverleners ook mee. Als je alleen hoort dat er “slijtage”, “instabiliteit” of “beschadiging” is, zonder nuance of context, kan dat angst oproepen. Angst maakt het systeem alerter. Dat is menselijk. Daarom is goede pijnuitleg niet zomaar een vriendelijk extraatje, maar een wezenlijk onderdeel van behandeling.
Wie begrijpt dat pijn niet altijd gelijkstaat aan nieuwe schade, durft vaak anders te bewegen en klachten anders te interpreteren. Dat haalt de angel er niet altijd uit, maar kan wel voorkomen dat het systeem verder escaleert.
Casus
Stel, je hebt maanden geleden je rug overbelast. De acute blessure is voorbij, maar bukken blijft pijnlijk. Eerst ga je vanzelf voorzichtiger bewegen. Daarna merk je dat je steeds meer bewegingen gaat vermijden. Je slaapt slechter, bent er voortdurend mee bezig en schrikt van elke scheut.
Op dat moment is het goed mogelijk dat niet alleen het weefsel, maar ook het alarmsysteem zelf een deel van de klacht in stand houdt. De pijn is echt. Alleen is haar functie minder helder geworden. Zij waarschuwt niet meer alleen voor directe schade, maar ook voor een systeem dat te waakzaam is gebleven.
Te gevoelig betekent niet kapot
Dat onderscheid is cruciaal. Een overgevoelig pijnsysteem is niet hetzelfde als een kapot lichaam. Het betekent ook niet dat er niets aan de hand is. Het betekent dat de afstelling van het systeem veranderd is. Dat vraagt om een andere manier van kijken, uitleggen en behandelen.
Voor sommige mensen is dat een opluchting. Voor anderen juist lastig, omdat zij liever een duidelijke scanafwijking of één concrete oorzaak zouden zien. Toch is juist hier de nuance nodig. Niet alles wat pijn doet, is vers beschadigd. En niet alles wat geen verse schade toont, is daarom onschuldig of verzonnen.
🪝Denkhaakje
Een alarmsysteem dat je beschermt, is nuttig. Een alarmsysteem dat blijft loeien terwijl het gevaar al voorbij is, wordt zelf een deel van het probleem.
Opmaat naar het volgende hoofdstuk
Als het pijnsysteem dus soms goed beschermt en soms ontregeld raakt, blijft nog één heel praktische vraag over. Wanneer moet je met pijnklachten gewoon even afwachten, en wanneer is het verstandig om naar de huisarts te gaan?
Wanneer je met pijnklachten naar de huisarts moet
Niet elke pijn vraagt om direct medisch ingrijpen. Veel klachten zijn onschuldig, tijdelijk en passen bij een kneuzing, overbelasting of kortdurende irritatie van weefsel. Een beurs gevoel na zwaar tillen, spierpijn na ongewoon intensief sporten of napijn na een kleine verwonding hoeft op zichzelf niet verontrustend te zijn. Het lichaam protesteert soms nu eenmaal even. Dat is vervelend, maar niet per se gevaarlijk.
Toch is er een grens. Soms wijst pijn op iets dat sneller beoordeeld moet worden. Dan is het zaak niet stoer te doen, maar alert te zijn.
Hevige of plotselinge pijn vraagt extra aandacht
Pijn die opeens zeer hevig ontstaat, zeker zonder duidelijke aanleiding, verdient serieuze aandacht. Denk aan acute buikpijn, plotselinge pijn op de borst, een nieuwe zeer heftige hoofdpijn of onverwacht felle rugpijn met uitval. Zulke klachten kunnen onschuldig uitpakken, maar soms ook wijzen op een aandoening die je niet moet laten sudderen.
Voorbeeld: een spier die na sporten zeurt is iets anders dan buikpijn die uit het niets opkomt, je doet zweten en niet zakt. Bij dat laatste is het verstandig om dezelfde dag contact op te nemen.
Ga ook naar de huisarts bij uitvalsverschijnselen
Pijn in combinatie met neurologische klachten is een ander verhaal. Met neurologische klachten bedoelen artsen verschijnselen die wijzen op stoornissen in zenuwen, ruggenmerg of hersenen. Denk aan krachtsverlies, gevoelloosheid, tintelingen die niet verdwijnen, een scheef gezicht, problemen met spreken of moeite met lopen.
Niet elke tinteling is meteen ernstig. Toch geldt: als pijn samengaat met duidelijke zwakte, uitval of controleverlies, dan moet je dat niet wegwuiven. Juist dan wil je onderscheid maken tussen onschuldige irritatie en echte zenuwbetrokkenheid.

Koorts, ziek voelen of een rode zwelling zijn alarmsignalen
Pijn met koorts, algeheel ziek zijn, een warme rode zwelling of toenemende ontstekingsverschijnselen kan wijzen op een infectie of actieve ontsteking. Dat geldt bijvoorbeeld bij een wond die steeds roder wordt, bij een gewricht dat gezwollen en heet aanvoelt, of bij flinke keelpijn met snel toenemende klachten en benauwdheid.
In zulke situaties kijk je niet meer alleen naar het pijnsysteem, maar ook naar de vraag of er een onderliggende lichamelijke oorzaak speelt die behandeling vraagt.
Pijn die blijft hangen verdient ook beoordeling
Niet alleen acute pijn is relevant. Ook pijn die weken blijft bestaan, terugkeert of allengs erger wordt, hoort serieus genomen te worden. Zeker als je merkt dat slapen, bewegen, werken of gewone dagelijkse dingen erdoor onder druk komen te staan.
Dat betekent niet dat langdurige pijn altijd op iets gevaarlijks wijst. Dikwijls is dat niet zo. Maar juist dan is goede uitleg belangrijk. De huisarts kan helpen onderscheiden of er sprake lijkt van overbelasting, ontsteking, zenuwpijn, sensitisatie of iets anders. Dat voorkomt dikwijls veel onrust en nodeloos gepieker.
Nachtelijke pijn of onverklaarbaar gewichtsverlies zijn niet banaal
Sommige combinaties maken artsen alerter. Pijn die je steeds uit de slaap houdt, pijn die niet verandert met houding of belasting, onverklaarbaar gewichtsverlies, langdurige koorts of een duidelijke verslechtering zonder heldere verklaring zijn redenen om eerder medische beoordeling te zoeken.
Zo’n signaal betekent niet automatisch dat er iets ernstigs speelt, maar het is wel een reden om niet te lang aan te modderen.

Bij pijn op de borst, benauwdheid of spoedklachten moet je sneller handelen
Pijn op de borst, benauwdheid, plotselinge verlamming, verwardheid, insulten, hevige allergische reactie of acuut controleverlies over blaas of darmen vallen buiten het gewone afwachten. Dan zoek je met meer urgentie hulp. In zulke situaties gaat het niet meer om rustig volgen, maar om snel beoordelen.
Dat is het verschil tussen ongemak en mogelijke spoed. Veel mensen voelen dat overigens intuïtief al wel aan. Als je merkt dat iets fundamenteel niet pluis voelt, is dat niet het moment voor stoïcijnse heldhaftigheid.

Ook de context van de pijn telt mee
Artsen kijken niet alleen naar de pijn zelf, maar ook naar de context. Heb je je verstapt, zwaar getild of een griep doorgemaakt, dan kleurt dat het verhaal anders dan wanneer hevige pijn uit het niets opkomt. Gebruik je bepaalde medicijnen, heb je kanker gehad, ben je recent geopereerd of heb je een verminderde afweer, dan kan dezelfde klacht ook meer gewicht krijgen.
Daarom is goede triage, dus het inschatten van urgentie, nooit louter een kwestie van één pijnscore. Het patroon, de duur en de omstandigheden doen mee.
Casus
Stel, je hebt na het verhuizen twee dagen spierpijn in je schouders. Dat is vervelend, maar meestal verklaarbaar en tijdelijk.
Stel nu iets anders. Je krijgt plots hevige rugpijn, je been voelt slap aan en je merkt dat plassen anders gaat of moeilijker wordt. Dan verandert de zaak. Dat vraagt snelle medische beoordeling, omdat zenuwen mogelijk in de knel zitten.
Het gaat dus niet alleen om hoeveel pijn je voelt, maar ook om wat ernaast gebeurt.
Wanneer afwachten redelijk kan zijn
Afwachten is vaak verdedigbaar als de pijn mild tot matig is, een logische aanleiding heeft, binnen enkele dagen of weken afneemt en niet gepaard gaat met alarmsignalen. Dan kun je denken aan gewone spierpijn, een lichte kneuzing of tijdelijke overbelasting.
Let dan vooral op het beloop. Wordt het rustiger, kun je weer iets meer, neemt de gevoeligheid af, dan past dat bij herstel. Blijft het hangen of vertrouw je het niet, dan is overleg alsnog verstandig.
🪝Denkhaakje
Niet elke pijn is een noodsignaal. Maar pijn die uit de pas gaat lopen met wat je normaal zou verwachten, verdient aandacht in plaats van onderschatting.
Tot slot
Nociceptie laat zien hoe verfijnd het lichaam gevaar registreert. Dat systeem beschermt je vaak trouw, maar kan ook ontregeld raken en dan een eigen leven gaan leiden. Juist daarom is het zinvol om pijn niet alleen te voelen, maar ook enigszins te begrijpen. Wie weet wat het lichaam probeert te zeggen, raakt minder snel in paniek en merkt ook eerder wanneer het tijd is om hulp in te schakelen.
📚 Lees verder
Disclaimer
Dit artikel is bedoeld als algemene, informatieve uitleg over nociceptie, pijnverwerking en verwante klachten, en vervangt geen medisch onderzoek of persoonlijk advies. Pijn kan uiteenlopende oorzaken hebben; soms onschuldig en tijdelijk, soms een teken dat er meer aan de hand is. Krijg je hevige, plotselinge of aanhoudende pijn, of gaat de klacht gepaard met krachtsverlies, gevoelloosheid, koorts, benauwdheid of andere verontrustende verschijnselen, neem dan contact op met je huisarts of huisartsenpost.
Bronnen
- Bear, M. F., Connors, B. W., & Paradiso, M. A. (2015). Neuroscience: Exploring the brain (4th ed.). Wolters Kluwer.
- McMahon, S. B., Koltzenburg, M., Tracey, I., & Turk, D. C. (Eds.). (2013). Wall & Melzack’s textbook of pain (6th ed.). Elsevier.
- Purves, D., Augustine, G. J., Fitzpatrick, D., Hall, W. C., LaMantia, A.-S., Mooney, R. D., Platt, M. L., & White, L. E. (2018). Neuroscience (6th ed.). Oxford University Press.
- International Association for the Study of Pain. (z.d.). Terminology. Geraadpleegd op 5 april 2026, van https://www.iasp-pain.org/resources/terminology/
- Merck Manual Professional Edition. (z.d.). Overview of pain. Geraadpleegd op 5 april 2026, van https://www.merckmanuals.com/professional/neurologic-disorders/pain/overview-of-pain
- MSD Manual Professional Edition. (z.d.). Chronic widespread (centralized) pain. Geraadpleegd op 5 april 2026, van https://www.msdmanuals.com/professional/neurologic-disorders/pain/chronic-widespread-centralized-pain
- Nederlands Huisartsen Genootschap. (z.d.). Pijn. Geraadpleegd op 5 april 2026, van https://richtlijnen.nhg.org/standaarden/pijn
Lees verder
Reacties en ervaringen zijn welkom. Heb je zelf te maken gehad met pijnklachten, overgevoeligheid voor aanraking of een verstoorde pijnverwerking, dan kun je jouw bevindingen hieronder delen. Persoonlijke verhalen kunnen voor andere lezers verhelderend zijn, al blijft iedere situatie natuurlijk anders. Houd er wel rekening mee dat reacties hier niet direct zichtbaar zijn; door spamcontrole en handmatige moderatie kan het uren duren voordat een reactie verschijnt.