Last Updated on 11 mei 2026 by M.G. Sulman
Ademhaling is het voortdurende proces waarbij je lichaam zuurstof opneemt en koolstofdioxide afvoert. Meestal merk je er weinig van, totdat ademen zwaar, snel, piepend, gierend, rochelend of onregelmatig wordt. Zulke veranderingen kunnen passen bij iets onschuldigs, zoals verkoudheid of spanning, maar ook bij astma, COPD, een infectie, hartproblemen of een ernstige ontregeling van het lichaam. Let vooral op benauwdheid in rust, blauwe lippen, sufheid of pijn op de borst. Wanneer moet je naar de dokter?
Gebruik de inhoudsopgave om snel te navigeren
- 1 Ademhaling: het stille werk dat je leven draagt
- 2 Wat is ademhaling precies?
- 3 De weg van lucht: van neus tot longblaasje
- 4 Je middenrif: de stille motor onder je longen
- 5 Ademfrequentie: wat is normaal?
- 6 Kortademigheid: wanneer ademen arbeid wordt
- 7 Ademgeluiden: piepen, gieren, rochelen en reutelen
- 8 Bijzondere ademhalingspatronen
- 9 Veelvoorkomende oorzaken van ademhalingsklachten
- 10 Onderzoek: wat doet de huisarts of arts?
- 11 Wat kun je zelf doen voor een rustigere ademhaling?
- 12 Wanneer moet je medische hulp inschakelen?
- 13 Slot: je ademhaling is geen losse klacht
- 14 📚 Lees verder
- 15 Disclaimer
- 16 Geraadpleegde bronnen
- 17 Reacties en ervaringen
Ademhaling: het stille werk dat je leven draagt
Ademhaling is het voortdurend binnenhalen van zuurstof en het afvoeren van koolstofdioxide. Zuurstof gebruikt je lichaam om energie te maken; koolstofdioxide is een afvalgas dat bij die verbranding ontstaat en weer uitgeademd moet worden. Meestal merk je er weinig van. Je praat, loopt, slaapt, denkt, moppert op de file, drinkt koffie; ondertussen doet je ademhaling haar werk. Juist daarom valt het zo op wanneer ademen plots hoorbaar, zwaar, snel, piepend of onrustig wordt. Dan verandert iets vanzelfsprekends in iets waar je aandacht aan móét geven.
De longen zijn daarin geen losse luchtzakken, maar fijn gebouwde organen waarin lucht, bloed, zenuwen, spieren en chemische regelkringen samenwerken. Het Longfonds beschrijft dat je longen voortdurend zuurstof opnemen en dat je meer dan twintigduizend keer per dag ademhaalt; dat getal maakt direct duidelijk hoe onophoudelijk dit werk is.1Longfonds. (z.d.). Alles over longen. Het wonderlijke is niet dat je ademhaling soms opvalt. Het wonderlijke is eerder dat zij zo dikwijls zwijgt.
Deze pagina vormt de brede ingang tot de special over ademhaling. Onder dit hoofdartikel vallen verdiepende stukken over onder meer Biot’s ademhaling, Cheyne-Stokes-ademhaling, Kussmaul-ademhaling, rochelende ademhaling, gierende ademhaling, piepende ademhaling en reutelende ademhaling. Hier leggen we de basis: hoe ademen werkt, welke geluiden en patronen iets kunnen betekenen, wanneer het meestal onschuldig is en wanneer het medische aandacht vraagt.
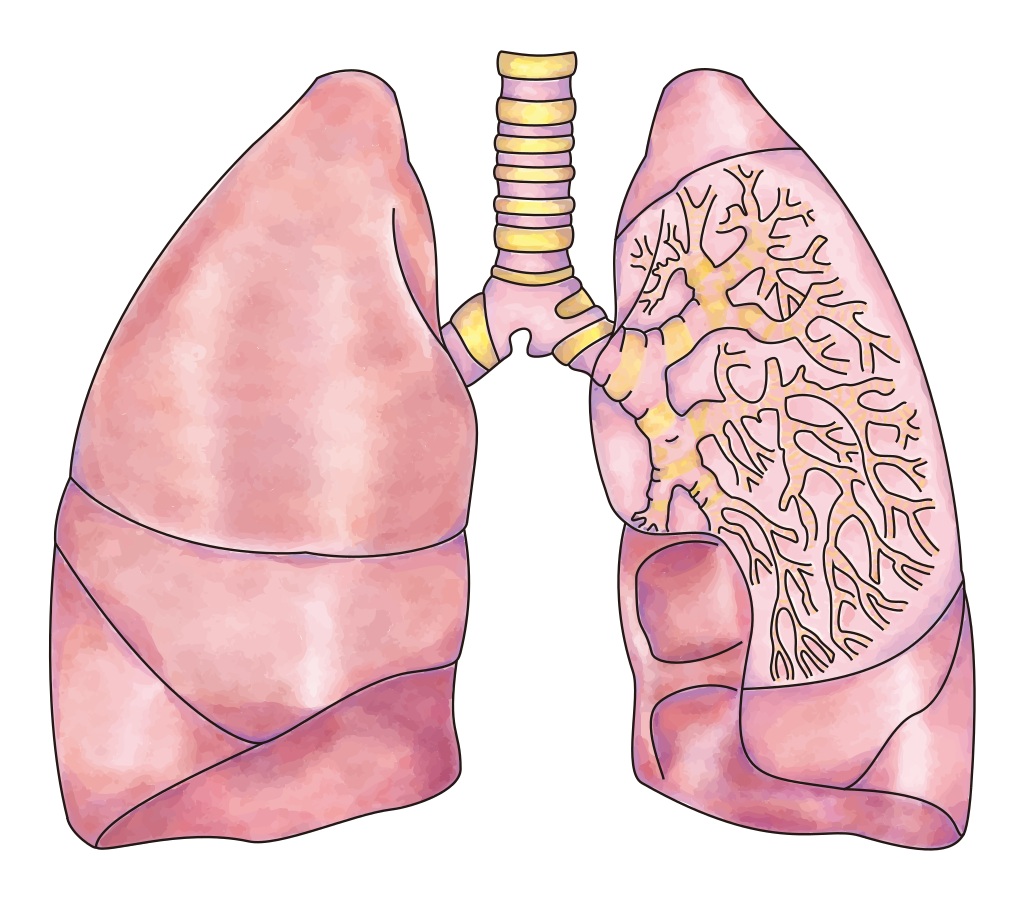
Wat is ademhaling precies?
Ademhaling, medisch respiratie genoemd, is het proces waarbij lucht de longen in en uit beweegt, zodat zuurstof kan worden opgenomen en koolstofdioxide kan worden afgevoerd. Dat klinkt technisch, maar in het dagelijks leven betekent het: je lichaam krijgt brandstof voor spieren, hersenen en organen, terwijl afvalgas het lichaam verlaat. Als die balans verstoord raakt, merk je dat vaak snel. Je wordt benauwd, moe, duizelig, onrustig of je krijgt het gevoel dat je niet diep genoeg kunt ademen.
Zuurstof erin, koolstofdioxide eruit
Zuurstof, vaak afgekort als O2, is nodig voor de energieproductie in je cellen. Koolstofdioxide, CO2, ontstaat als afvalproduct. Je ademt zuurstofrijke lucht in; die komt via de luchtwegen in de longblaasjes terecht. Daar gaat zuurstof naar het bloed. Tegelijk geeft het bloed koolstofdioxide af aan de lucht in de longblaasjes, waarna je die CO2 uitademt. De Merck Manual beschrijft dit als de kernfunctie van het ademhalingssysteem: zuurstof opnemen en koolstofdioxide afvoeren via een uiterst dunne barrière tussen longblaasjes en bloedvaten.2Merck Manual. (z.d.). Uitwisseling van kooldioxide en zuurstof.
Dat dunne contactvlak is cruciaal. Stel je een longblaasje voor als een minuscuul druiventrosje met daaromheen haarfijne bloedvaatjes. De afstand tussen lucht en bloed is zo klein dat gassen er snel doorheen kunnen. Zuurstof schuift als het ware naar het bloed; koolstofdioxide gaat de andere kant op. Dit heet gaswisseling: de uitwisseling van gassen tussen lucht en bloed.
Waarom je ademhaling meestal vanzelf gaat
Je ademhaling wordt aangestuurd door ademhalingscentra in de hersenstam. De hersenstam is het onderste deel van de hersenen dat allerlei automatische levensfuncties regelt, zoals ademhaling, hartslag en bloeddruk. Die centra reageren vooral op de hoeveelheid koolstofdioxide en de zuurgraad van het bloed. Stijgt het CO2-gehalte, dan ga je meestal sneller of dieper ademen. Zo corrigeert je lichaam zichzelf.
Dat verklaart ook waarom ademhaling zo gevoelig is voor ziekte. Bij koorts maakt je lichaam meer tempo. Bij longontsteking moet het harder werken om voldoende zuurstof op te nemen. Bij ernstige stofwisselingsproblemen kan de ademhaling diep en krachtig worden, omdat het lichaam via CO2-afvoer probeert de zuurgraad te beïnvloeden. Ademhaling is dus geen los mechanisch pompje. Zij is een meetinstrument, een regelmechanisme en soms een noodsignaal.
De weg van lucht: van neus tot longblaasje
Lucht komt via de neus of mond binnen. De neus heeft daarbij de voorkeur, omdat die de lucht verwarmt, bevochtigt en filtert. Trilharen en slijm vangen stof, pollen en ziekteverwekkers deels op. Dat is geen decoratief detail; droge, koude of vuile lucht kan de luchtwegen prikkelen. Mensen met astma herkennen dit vaak: koude buitenlucht of rook kan een benauwd gevoel of piepende ademhaling uitlokken.
Neus, keel, luchtpijp en bronchiën
Na de neus en keel gaat lucht via het strottenhoofd naar de luchtpijp, medisch trachea genoemd. De luchtpijp splitst zich in twee grote bronchiën: één naar de linkerlong en één naar de rechterlong. Bronchiën zijn luchtbuizen die zich steeds verder vertakken, als takken van een boom, totdat ze uitkomen bij de kleinste luchtwegen en longblaasjes.
Wanneer artsen spreken over bronchusobstructie, bedoelen ze een vernauwing van de luchtwegen. Dat zie je bijvoorbeeld bij astma of COPD. De lucht kan dan minder soepel naar buiten, waardoor iemand piepend gaat ademen of het gevoel krijgt dat uitademen meer moeite kost dan inademen. Dat is een nuttig onderscheid. Bij astma hoor je vaak een piep bij uitademing. Bij een probleem hoog in de luchtweg, bijvoorbeeld rond het strottenhoofd, kan juist inademen gierend klinken.
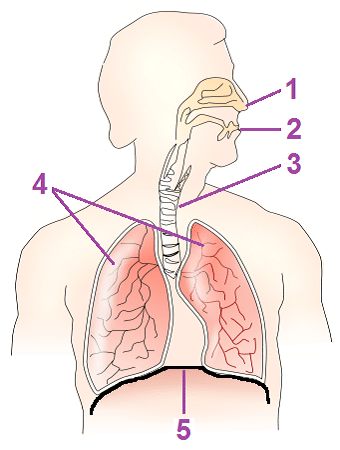
Longblaasjes: waar lucht bloed wordt
Longblaasjes heten medisch alveoli. Dat zijn kleine blaasjes aan het einde van de luchtwegen waar de gaswisseling plaatsvindt. Het Longfonds beschrijft dat zuurstof via kleine bloedvaatjes rond de longblaasjes in het bloed terechtkomt, terwijl koolstofdioxide vanuit het bloed weer teruggaat naar de lucht in de longblaasjes.3Longfonds. (z.d.). Longblaasjes.
Bij gezonde longblaasjes verloopt dit soepel. Bij longemfyseem, een vorm van COPD, raken longblaasjes beschadigd en verliezen ze elasticiteit. Dan wordt uitademen lastiger. Lucht blijft als het ware gevangen in de longen. Iemand kan dan zeggen: “Ik krijg wel lucht binnen, maar ik krijg haar niet kwijt.” Dat is geen dichterlijke overdrijving, maar een vrij trefzekere beschrijving van air trapping, oftewel luchtinsluiting.
Je middenrif: de stille motor onder je longen
Het middenrif, medisch diafragma genoemd, is een koepelvormige spier tussen borstholte en buikholte. Bij inademing trekt het middenrif samen en zakt het naar beneden. Daardoor ontstaat meer ruimte in de borstkas en stroomt lucht de longen in. Bij uitademing ontspant het middenrif, veert het omhoog en stroomt lucht naar buiten.
Je longen zelf trekken dus niet actief lucht naar binnen zoals een motor. De beweging ontstaat door drukverschillen, opgewekt door spieren. Het middenrif is daarbij de voornaamste spier. Tussenribspieren helpen mee, vooral bij inspanning of benauwdheid. Bij ernstige ademnood zie je soms dat iemand ook de nekspieren gebruikt. Dat heet gebruik van hulpademhalingsspieren. In gewone taal: het lichaam zet extra spieren in om lucht binnen te krijgen.
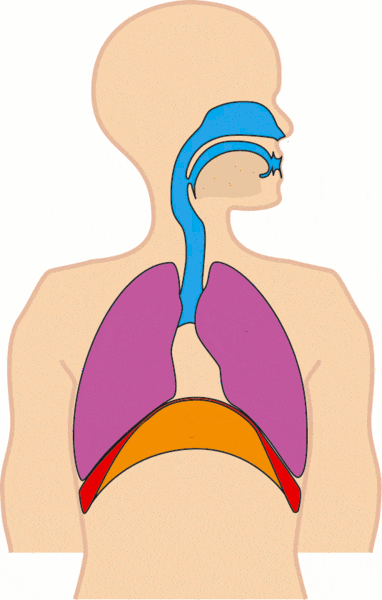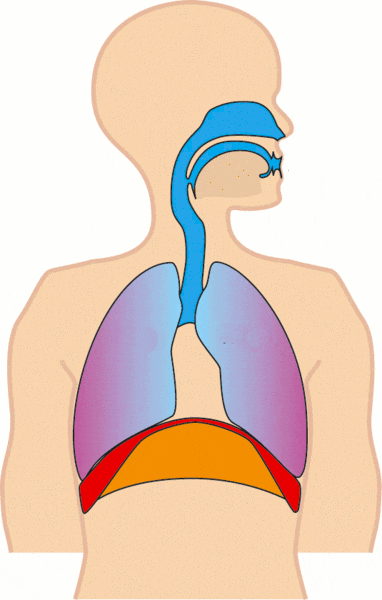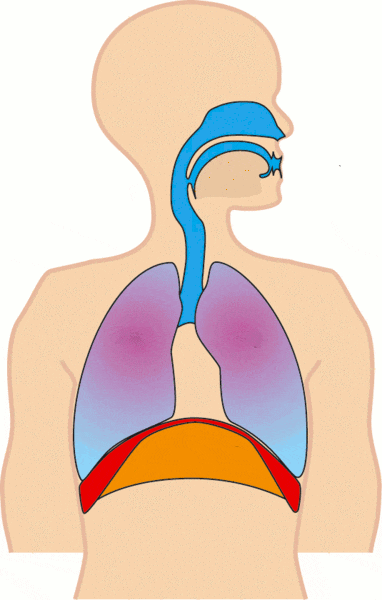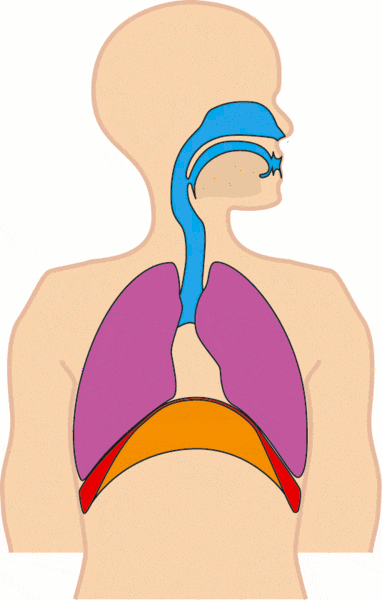
Borstademhaling en buikademhaling
Bij buikademhaling beweegt vooral de buik mee, doordat het middenrif krachtig werkt. Bij borstademhaling zie je meer beweging in borst en schouders. Borstademhaling is niet per definitie fout. Tijdens sporten, traplopen of schrik ademt bijna iedereen hoger en sneller. Het wordt pas hinderlijk wanneer iemand voortdurend hoog en oppervlakkig ademt, ook in rust.
Dat zie je nogal eens bij spanning, pijn of langdurige stress. De ademhaling wordt dan snel, oppervlakkig en soms zuchtend. Iemand kan tintelingen rond de mond of in de vingers krijgen, duizelig worden of een drukkend gevoel op de borst ervaren. Zulke klachten kunnen angstig maken, wat de ademhaling nog verder opjaagt. Dat wil niet zeggen dat het “tussen de oren” zit. Het lichaam doet echt mee. Alleen is de primaire ontregeling dan niet altijd een longziekte.
Waarom houding, spanning en conditie verschil maken
Houding beïnvloedt je ademhaling meer dan menigeen denkt. Wie ingezakt zit, met opgetrokken schouders en een samengedrukte buik, geeft het middenrif minder ruimte. Bij gezonde mensen is dat meestal geen ramp. Bij COPD, obesitas, zwangerschap, ernstige vermoeidheid of een longinfectie kan het verschil merkbaar worden.
Ook conditie telt mee. Bij slechte conditie stijgt je ademhaling al bij geringe inspanning. Dat is niet hetzelfde als een longziekte. Iemand die maanden weinig heeft bewogen, kan buiten adem raken van een trap. Bij training verbetert de afstemming tussen spieren, hart, longen en ademhaling. De ademhaling hoeft dan minder paniekerig te reageren op gewone belasting.
Ademfrequentie: wat is normaal?
Ademfrequentie betekent het aantal ademhalingen per minuut. Bij gezonde volwassenen ligt die in rust vaak rond de 12 tot 20 ademhalingen per minuut. Dat getal is geen heilige grens, want leeftijd, koorts, pijn, spanning, conditie en ziekte maken verschil. Een jonge sporter in rust kan trager ademen. Iemand met koorts ademt vaak sneller.
Belangrijker dan één losse meting is de context. Ademt iemand sneller omdat hij net de trap op is gelopen, of ademt hij in rust al 28 keer per minuut? Kan hij nog gewone zinnen spreken? Zijn de lippen normaal van kleur? Is er pijn op de borst, sufheid, verwardheid of blauwe verkleuring? Het getal krijgt pas betekenis binnen het hele beeld.
Sneller ademen: tachypneu
Tachypneu betekent snelle ademhaling. Je ziet dit bij koorts, pijn, longontsteking, astma-aanval, hartfalen, bloedarmoede, paniek, longembolie of ernstige stofwisselingsproblemen. Longembolie betekent een bloedprop in de longslagader; dat kan plots benauwdheid en pijn bij ademhalen geven. Bloedarmoede, medisch anemie, betekent dat er te weinig rode bloedcellen of hemoglobine zijn om zuurstof goed te vervoeren. Dan zijn de longen soms gezond, maar moet het lichaam toch harder werken.
Snelle ademhaling is dus een symptoom, geen diagnose. Dat is een kernpunt. Wie alleen zegt “ik adem snel”, heeft nog niet gezegd waarom. Artsen kijken daarom naar het hele patroon: sinds wanneer, plots of geleidelijk, met koorts of pijn, met hoest of piep, bij inspanning of in rust.
Langzamer ademen: bradypneu
Bradypneu betekent te langzame ademhaling. Dat komt minder vaak voor dan snelle ademhaling, maar kan ernstiger zijn. Het kan optreden bij overdosis van dempende middelen, zoals opioïden of slaapmiddelen, bij neurologische problemen, ernstige onderkoeling of uitputting. Opioïden zijn sterke pijnstillers, zoals morfine of oxycodon, die de ademprikkel kunnen remmen.
Een trage ademhaling met sufheid is een alarmsignaal. Iemand die nauwelijks reageert en langzaam ademt, moet met spoed worden beoordeeld. Hier geldt: niet keurig afwachten tot maandagochtend.
Dieper ademen: hyperpneu
Hyperpneu betekent dieper ademen, vaak ook sneller, maar niet altijd. Tijdens sporten is hyperpneu normaal. Je spieren vragen meer zuurstof en produceren meer koolstofdioxide. Het lichaam verhoogt de ventilatie, oftewel de luchtverversing in de longen.
Pathologisch wordt het wanneer diepe ademhaling in rust optreedt door ziekte. Kussmaul-ademhaling is daarvan een bekend voorbeeld: diepe, krachtige, vaak snelle ademhaling bij ernstige verzuring van het bloed, medisch metabole acidose genoemd. Dat kan gebeuren bij diabetische ketoacidose, een gevaarlijke ontregeling bij diabetes waarbij zuren in het bloed ontstaan. Dan is diep ademen geen ademhalingsoefening, maar een noodrem van het lichaam.
Kortademigheid: wanneer ademen arbeid wordt
Kortademigheid heet medisch dyspneu. Dyspneu is het onaangename gevoel dat ademen moeite kost, dat je lucht tekortkomt of dat je niet vrij kunt doorademen. De American Thoracic Society omschrijft dyspneu als een subjectieve ervaring van ademhalingsongemak met verschillende kwaliteiten en intensiteit; vrij weergegeven: het gaat om wat iemand ervaart, niet alleen om wat een meetapparaat registreert.4Parshall, M. B., et al. (2012). An official American Thoracic Society statement: Update on the mechanisms, assessment, and management of dyspnea. American Journal of Respiratory and Critical Care Medicine.
Dat subjectieve karakter is belangrijk. Je kunt een normale zuurstofsaturatie hebben en je toch benauwd voelen. Saturatie betekent het percentage zuurstof dat aan hemoglobine in het bloed gebonden is. Andersom kan iemand met een lage saturatie soms minder benauwd ogen dan je verwacht. Daarom kijken artsen nooit naar één getal alleen.
Benauwd bij inspanning of juist in rust
Benauwdheid bij inspanning komt vaak voor. Soms past het bij conditieverlies. Soms bij astma, COPD, bloedarmoede, overgewicht, hartfalen of herstel na een infectie. Hartfalen betekent dat het hart minder goed pompt, waardoor vocht zich kan ophopen in de longen. Dat geeft kortademigheid, vooral bij liggen of inspanning.
Benauwdheid in rust vraagt meer aandacht. Zeker wanneer ze nieuw is, snel erger wordt of samengaat met pijn op de borst, blauwe lippen, verwardheid, flauwvallen, hoge koorts of bloed ophoesten. Bloed ophoesten heet hemoptoë. Een klein streepje bloed na heftig hoesten kan door irritatie komen, maar herhaald of ruim bloed ophoesten moet medisch worden beoordeeld.

Wanneer kortademigheid spoed is
Bel 112 wanneer iemand zo benauwd is dat hij nauwelijks kan spreken, blauw-paars verkleurt, suf wordt, bijna niet reageert of uitgeput raakt. Thuisarts noemt bij ernstige benauwdheid onder meer blauw-paarse verkleuring, nauwelijks reageren en bijna niet meer kunnen ademen als redenen om direct 112 te bellen.5Thuisarts.nl. (z.d.). Ik heb astma en voel me erg benauwd. Wat moet ik doen?
Bel dezelfde dag de huisarts of huisartsenpost bij plots ontstane benauwdheid, duidelijke verslechtering, benauwdheid met koorts en ziek zijn, pijn op de borst, piepen dat niet zakt, of wanneer je door de benauwdheid niet goed kunt drinken, slapen of lopen. Bij twijfel is contact opnemen verstandiger dan jezelf moed inspreken met quatsch als “het zal wel spanning zijn”. Soms is het spanning. Soms helaas niet.
Ademgeluiden: piepen, gieren, rochelen en reutelen
Ademhaling hoort meestal stil te zijn. Een zacht geluid bij inspanning is normaal, maar een duidelijk hoorbare ademhaling kan wijzen op vernauwing, slijm, vocht of obstructie in de luchtwegen. Niet elk geluid is even ernstig. Het verschil zit in toon, plaats, timing en de toestand van de persoon.
Wheezing: piepende ademhaling
Wheezing is een piepend, fluitend of brommend geluid, meestal vooral bij uitademing. Het ontstaat vaak door vernauwde lagere luchtwegen. Lagere luchtwegen zijn de bronchiën en kleinere luchtwegtakjes in de longen. Bij astma zwellen de luchtwegen op, maken ze meer slijm en trekken de spiertjes rond de luchtwegen samen. Dan wordt uitademen hoorbaar en moeilijker.
De NHG-Standaard Astma bij volwassenen adviseert om aan astma te denken bij dyspneu, piepende ademhaling, langer dan drie weken hoesten, snelle vermoeidheid of kortademigheid bij inspanning.6Nederlands Huisartsen Genootschap. (z.d.). NHG-Standaard Astma bij volwassenen. Dat betekent niet dat iedere piep astma is. Ook COPD, luchtweginfecties, allergische reacties en soms hartproblemen kunnen piepen geven.

Stridor: gierende ademhaling
Stridor is een hoog, gierend geluid dat vaak bij inademing hoorbaar is. Het wijst meestal op vernauwing hoger in de luchtweg, bijvoorbeeld bij het strottenhoofd of de luchtpijp. Bij kinderen kan kroep, medisch laryngotracheïtis, een blafhoest en inspiratoire stridor geven. Inspiratoir betekent: tijdens het inademen. Bij volwassenen kan stridor ontstaan door zwelling, een allergische reactie, een tumor, een vreemd voorwerp of littekenvorming.
Stridor in rust is serieuzer dan een lichte piep bij verkoudheid. Zeker wanneer iemand kwijlt, niet goed kan slikken, zichtbaar moeite heeft met ademen of blauw verkleurt, is spoedzorg nodig. De luchtweg is dan mogelijk bedreigd. Bij ademhaling geldt soms een harde wet: hoe hoger de obstructie, hoe minder ruimte er is voor getalm.

Stertor en rhonchi: rochelend en reutelend ademen
Stertor is een snurkend, rochelend geluid dat meestal uit de bovenste luchtweg komt, bijvoorbeeld door slijm in keel of neus-keelholte. Je hoort het soms bij diepe slaap, bewustzijnsdaling of wanneer iemand te zwak is om slijm goed weg te slikken of op te hoesten.
Rhonchi zijn laag klinkende, reutelende of brommende ademgeluiden die vaak ontstaan door slijm in de grotere luchtwegen. Ze kunnen veranderen of verminderen na hoesten. Dat onderscheid is praktisch. Als een geluid na hoesten wegtrekt, zat er waarschijnlijk slijm in de luchtwegen. Blijft het geluid bestaan, dan kan er iets anders aan de hand zijn, zoals vernauwing of ontsteking.
Bijzondere ademhalingspatronen
Sommige ademhalingspatronen gaan niet vooral over geluid, maar over ritme, diepte en regelmaat. Ze zijn zeldzamer dan gewone benauwdheid, maar medisch vaak betekenisvol. Daarom krijgen ze in deze special afzonderlijke artikelen. Hier volgt de hoofdkaart.
Cheyne-Stokes-ademhaling
Cheyne-Stokes-ademhaling is een golfvormig ademhalingspatroon. De ademhaling wordt geleidelijk dieper en sneller, neemt daarna weer af en kan kort pauzeren. Daarna begint de cyclus opnieuw. Dit patroon kan voorkomen bij hartfalen, beroerte, hersenletsel en soms tijdens slaap op grote hoogte. Bij ernstig zieke of stervende mensen kan het ook deel zijn van de laatste levensfase.
Het opvallende zit in de crescendo-decrescendo-vorm: opbouwen, afzwakken, pauzeren. Dat maakt het anders dan gewoon onregelmatig ademen na inspanning of schrik.

Kussmaul-ademhaling
Kussmaul-ademhaling is diep, krachtig en vaak snel ademen door ernstige metabole acidose. Metabole acidose betekent dat het bloed te zuur wordt door een stofwisselingsprobleem. Het lichaam probeert via diepe ademhaling extra CO2 kwijt te raken, omdat CO2 bijdraagt aan de zuurgraad. De Cleveland Clinic beschrijft Kussmaul-ademhaling als een abnormaal patroon van snelle, diepe ademhaling dat een medisch spoedsignaal kan zijn, vaak in verband met diabetische ketoacidose.7Cleveland Clinic. (2023). Kussmaul breathing.
In het dagelijks leven kan dat eruitzien alsof iemand “naar lucht hapt”, diep en zwaar, zonder dat hij dat vrijwillig doet. Bij diabetes, sufheid, veel dorst, veel plassen, buikpijn, braken of een acetongeur uit de mond moet je hier niet mee blijven aanmodderen.
Biot’s ademhaling
Biot’s ademhaling is een onregelmatig patroon met groepjes ademteugen en plots pauzes, apneus genoemd. Apneu betekent een tijdelijke ademstilstand. Biot’s ademhaling wordt in verband gebracht met ernstige neurologische aandoeningen, zoals hersenstamproblemen, verhoogde hersendruk of ernstige hersenschade. Wijdicks beschrijft Biot’s ademhaling als onregelmatig en snel, met ritmische pauzes van 10 tot 30 seconden.8Wijdicks, E. F. M. (2007). Biot’s breathing. Journal of Neurology, Neurosurgery & Psychiatry.
Dit is dus geen “raar ademhalinkje” waar je met een glas water en frisse lucht klaar mee bent. Bij een nieuw ontstaan patroon met bewustzijnsverandering, hoofdpijn, neurologische uitval of sufheid is spoedbeoordeling nodig.

Veelvoorkomende oorzaken van ademhalingsklachten
Ademhalingsklachten hebben vele gezichten. Soms zit het probleem in de luchtwegen. Soms in het hart. Soms in het bloed, de spieren, de stofwisseling of de ademregulatie. Een nette differentiaaldiagnose, medisch woord voor het rijtje mogelijke verklaringen dat een arts afweegt, begint met luisteren naar het verhaal.
Wanneer begon het? Plots of langzaam? Is er koorts? Hoest je slijm op? Piept de ademhaling? Ben je benauwd bij liggen? Heb je pijn op de borst? Rook je of heb je gerookt? Gebruik je medicijnen? Zijn er allergieën? Is er angst of paniek? Zulke vragen zijn geen formaliteit. Ze bepalen welke richting het onderzoek op moet.
Astma
Astma is een chronische ontstekingsziekte van de luchtwegen waarbij de luchtwegen prikkelbaar zijn en tijdelijk vernauwen. Chronisch betekent hier: langdurig of telkens terugkerend. Typische klachten zijn aanvallen van benauwdheid, piepende ademhaling, hoesten en druk op de borst. Vaak wisselen de klachten: de ene dag gaat het goed, de andere dag reageer je op kou, rook, pollen, inspanning of een virusinfectie.
Voor de diagnose kijkt de huisarts naar het verhaal en naar longfunctieonderzoek. Spirometrie is een blaastest waarmee onder meer wordt gemeten hoeveel lucht je krachtig kunt uitblazen en hoe snel dat gaat. Bij astma kan de vernauwing na een luchtwegverwijder verbeteren; dat heet reversibiliteit, oftewel omkeerbaarheid. De NHG-richtlijn noemt spirometrie als belangrijk onderdeel van de diagnostiek, naast de klachten en uitlokkende prikkels.9Nederlands Huisartsen Genootschap. (z.d.). NHG-Standaard Astma bij volwassenen.
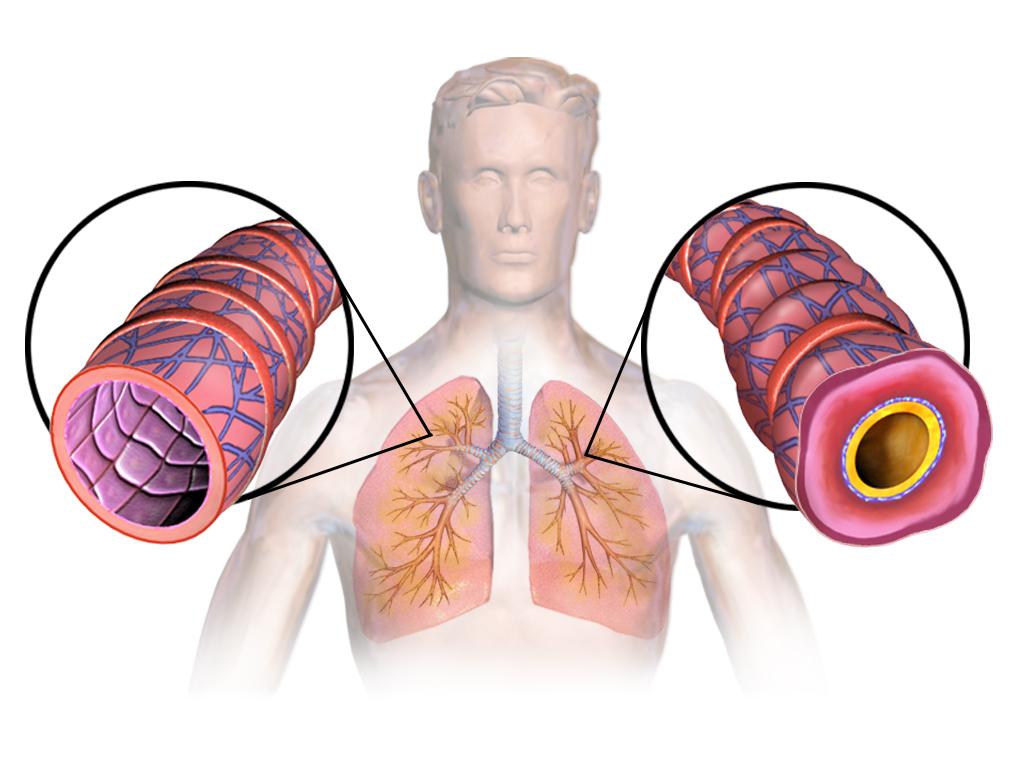
COPD
COPD staat voor chronic obstructive pulmonary disease, in het Nederlands chronische obstructieve longziekte. Het gaat om blijvende vernauwing en beschadiging van de luchtwegen en longblaasjes, meestal door roken of langdurige blootstelling aan schadelijke stoffen. Klachten zijn vaak geleidelijke kortademigheid, hoesten, slijm opgeven en minder kunnen inspannen.
De NHG-Standaard COPD stelt dat de diagnose wordt overwogen bij mensen boven de 40 jaar met dyspneu en/of hoesten, eventueel slijm, én een relevante rookgeschiedenis of andere schadelijke blootstelling; bevestiging gebeurt met afwijkende spirometrie na luchtwegverwijding bij herhaalde metingen.10Nederlands Huisartsen Genootschap. (z.d.). NHG-Standaard COPD. Dat laatste is essentieel. Je kunt COPD vermoeden op grond van het verhaal, maar je stelt de diagnose niet serieus zonder longfunctieonderzoek.

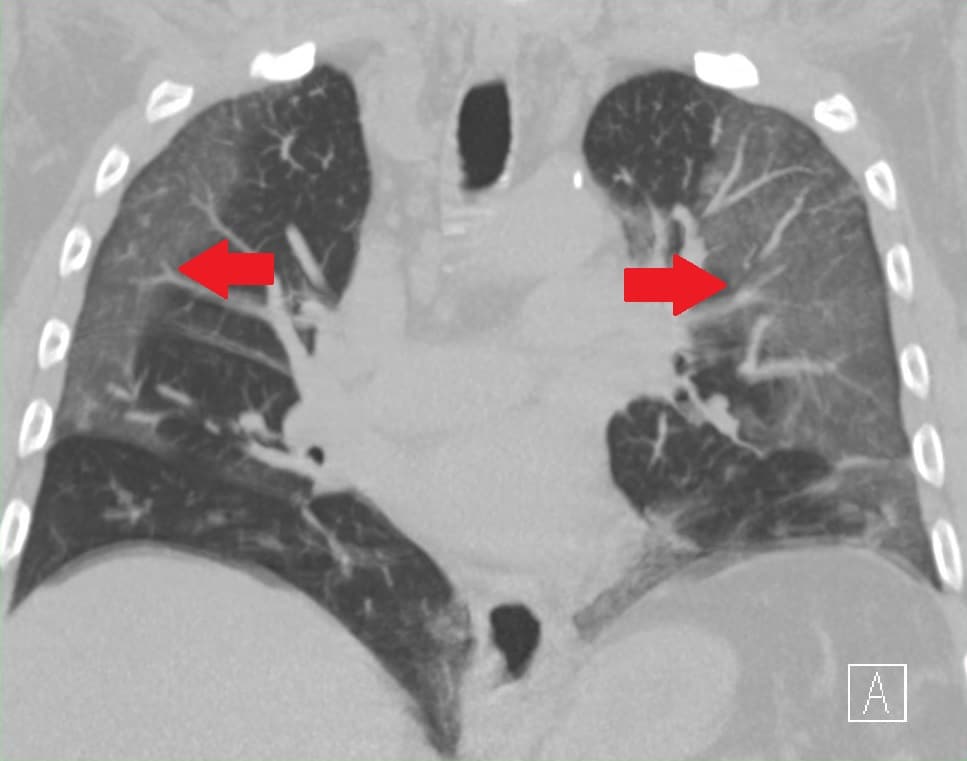
Infecties
Luchtweginfecties variëren van verkoudheid tot longontsteking. Een gewone verkoudheid geeft vaak neusklachten, hoesten, wat keelpijn en soms lichte benauwdheid door slijm. Bronchitis, een ontsteking van de grotere luchtwegen, geeft hoest en soms piepen of reutelen. Longontsteking, medisch pneumonie, zit dieper in het longweefsel en kan koorts, ziek zijn, snelle ademhaling, pijn bij ademhalen en kortademigheid veroorzaken.
Bij gezonde mensen trekt een milde luchtweginfectie vaak vanzelf weg. Maar bij ouderen, baby’s, mensen met hart- of longziekten, verminderde afweer of duidelijke benauwdheid ligt dat anders. Dan is de marge kleiner. Een infectie die voor de één hinderlijk is, kan voor de ander gevaarlijk worden.
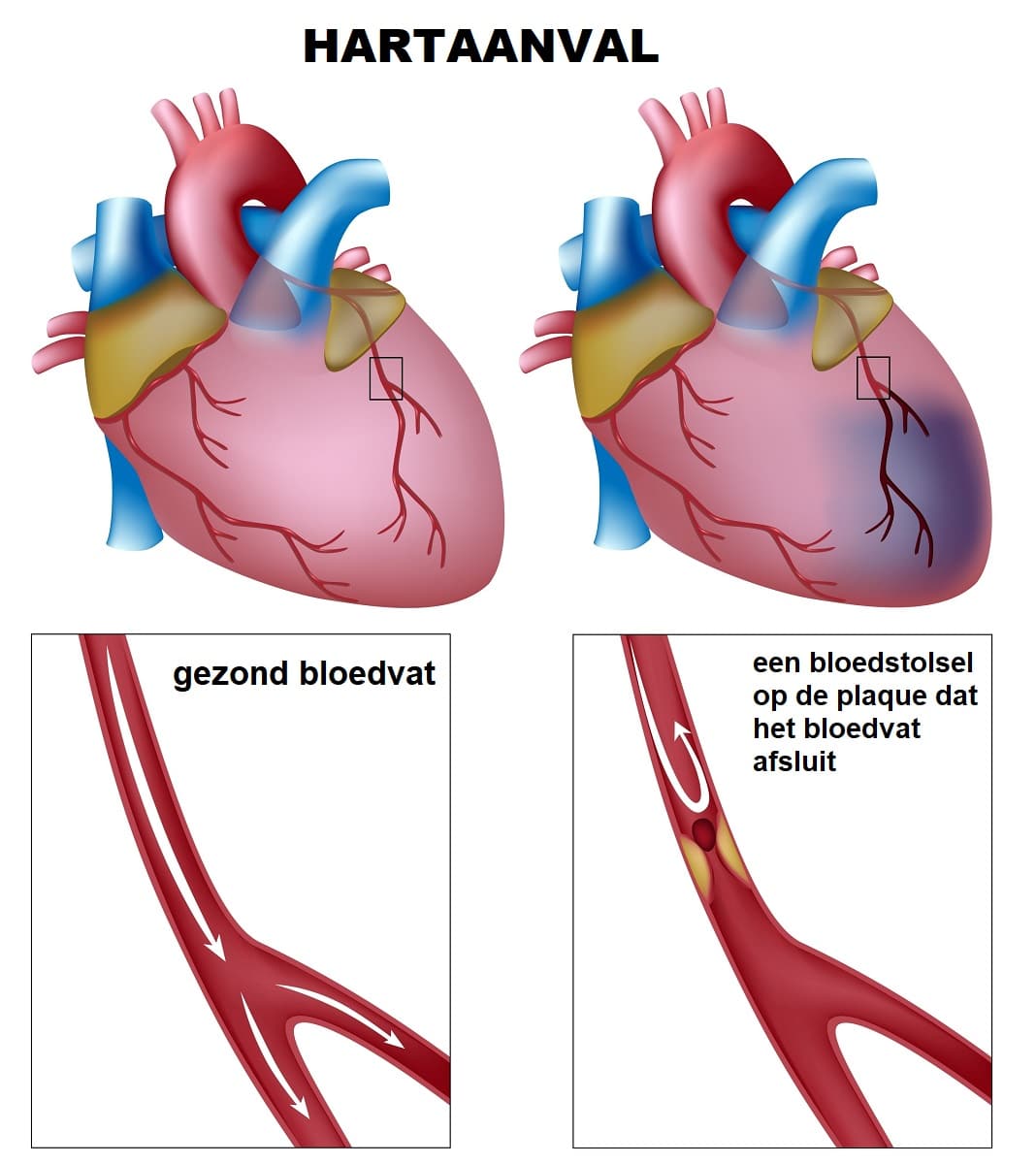
Hartproblemen
Benauwdheid hoeft niet uit de longen te komen. Het hart en de longen werken dicht op elkaar. Bij hartfalen pompt het hart minder goed. Daardoor kan druk ontstaan in de longvaten en kan vocht zich ophopen in of rond de longen. Dat geeft kortademigheid, vaak erger bij platliggen. Sommige mensen slapen daarom met extra kussens of worden ’s nachts benauwd wakker.
Ook een hartinfarct kan benauwdheid geven, soms zelfs zonder duidelijke pijn op de borst. Vooral bij ouderen, vrouwen en mensen met diabetes kan het beeld minder klassiek zijn. Druk op de borst, zweten, misselijkheid, uitstraling naar arm, kaak of rug, plots zwak gevoel of ernstige benauwdheid vraagt snelle beoordeling.
Angst, stress en ontregelde ademhaling
Dysfunctionele ademhaling betekent een ontregeld ademhalingspatroon dat klachten geeft zonder dat er voldoende lichamelijke schade is om de ernst van de klachten te verklaren. Dat kan samengaan met hyperventilatie. Hyperventilatie betekent dat je meer ademt dan je lichaam op dat moment nodig heeft, waardoor het CO2-gehalte in het bloed kan dalen. Dat kan tintelingen, duizeligheid, hartkloppingen, druk op de borst en een onwerkelijk gevoel veroorzaken.
Dit vraagt de nodige nuance. Angst kan benauwdheid veroorzaken, maar benauwdheid kan ook angst veroorzaken. Wie dat te snel psychisch noemt, mist soms astma, hartritmestoornissen, bloedarmoede of longembolie. Een zorgvuldige arts sluit dus eerst rode vlaggen uit, zeker bij nieuwe, heftige of onverklaarde klachten.

Onderzoek: wat doet de huisarts of arts?
Een goed onderzoek begint vaak eenvoudiger dan mensen denken: kijken, luisteren, meten. Hoe zit iemand erbij? Kan hij praten? Is er neusvleugelen, waarbij de neusvleugels meebewegen bij ademnood? Zijn er intrekkingen tussen de ribben? Is de ademhaling hoorbaar? Zijn de lippen blauw? Hoe snel is de ademhaling? Hoe is de hartslag?
Het Acute Boekje noemt bij respiratoire distress, oftewel zichtbaar bedreigde ademhaling, signalen zoals tachypneu, transpireren, onrust, neusvleugelen, intrekkingen, snelle hartslag, cyanose, uitputting, sufheid en paradoxale ademhaling.11Het Acute Boekje. (2023). Algemene dyspnoe. Cyanose betekent blauwige verkleuring door zuurstoftekort. Paradoxale ademhaling betekent dat borst en buik tegengesteld bewegen, wat kan wijzen op ernstige ademarbeid of spierzwakte.

Luisteren, meten en kijken
Met een stethoscoop luistert de arts naar ademgeruis, piepen, reutelen, crepitaties en verminderd ademgeruis. Crepitaties zijn fijne knisperende geluiden, soms passend bij vocht of ontsteking in de longen. Verminderd ademgeruis kan passen bij luchtinsluiting, vocht, klaplong of een afgesloten luchtweg, afhankelijk van het verhaal.
Saturatiemeting met een vingerclip geeft een indruk van het zuurstofgehalte in het bloed. Een normale saturatie sluit niet alles uit, maar een lage saturatie is wel degelijk belangrijk. De arts kan ook temperatuur, bloeddruk en hartslag meten. Bij koorts en snelle ademhaling denkt men eerder aan infectie. Bij hoge hartslag en pijn op de borst verschuift de aandacht naar hart, longembolie of ernstige benauwdheid.
Spirometrie, saturatie, ECG en beeldvorming
Spirometrie wordt gebruikt bij verdenking op astma of COPD. Je blaast dan krachtig in een apparaat. De FEV1 is de hoeveelheid lucht die je in één seconde kunt uitblazen. De FVC is de totale hoeveelheid lucht die je geforceerd kunt uitblazen. De verhouding tussen die twee helpt om luchtwegvernauwing vast te stellen.
Een ECG, oftewel hartfilmpje, registreert de elektrische activiteit van het hart. Dat kan nodig zijn bij benauwdheid met pijn op de borst, hartkloppingen, flauwvallen of verdenking op hartproblemen. Een X-thorax, oftewel röntgenfoto van de borstkas, kan helpen bij verdenking op longontsteking, vocht achter de longen, klaplong of bepaalde hart-longproblemen. Bloedonderzoek kan zinvol zijn bij ontstekingswaarden, bloedarmoede, hartbelasting, stollingsproblemen of stofwisselingsontregeling.
Onderzoek is dus geen medisch vuurwerk om indruk te maken. Elk onderzoek moet een vraag beantwoorden. Is er vernauwing? Is er zuurstoftekort? Is er infectie? Is het hart betrokken? Is er een stofwisselingsprobleem? Zonder vraag wordt diagnostiek al snel een dure vorm van mist.
Wat kun je zelf doen voor een rustigere ademhaling?
Niet elke benauwdheid is spoed. Niet elke piep betekent gevaar. En niet elke snelle ademhaling wijst op een ernstige ziekte. Maar zelfzorg moet passen bij de ernst van de klachten. Wie blauw ziet, suf is of nauwelijks kan spreken, heeft geen ademhalingsoefening nodig maar hulp.
Bij gewone benauwdheid
Bij milde benauwdheid door verkoudheid, spanning of lichte inspanning kan het helpen om rechtop te zitten, rustig door de neus in te ademen en langer uit te ademen dan je inademt. Getuite-lippenademhaling, waarbij je langzaam uitademt door bijna gesloten lippen, kan vooral bij COPD-achtige benauwdheid verlichting geven. Het houdt de luchtwegen iets langer open tijdens uitademing.
Frisse lucht kan prettig zijn, maar koude lucht kan bij astma juist prikkelen. Dat verschilt per persoon. Drink voldoende als je veel slijm hebt, maar verwacht geen mirakel. Water maakt taai slijm niet plots tot een beekje, al helpt goede hydratatie wel om slijmvliezen minder droog te houden.
Bij chronische luchtwegklachten
Bij astma en COPD is het belangrijk dat inhalatiemedicatie goed wordt gebruikt. Een inhalator werkt alleen goed als techniek en timing kloppen. Veel mensen ademen te snel in, vergeten uit te ademen vóór gebruik of sluiten de lippen niet goed rond het mondstuk. Een apotheker, praktijkondersteuner of huisarts kan de inhalatietechniek controleren. Dat is geen kinderachtige controle, maar vaak het verschil tussen “dit medicijn doet niets” en “nu merk ik effect”.
Stoppen met roken is bij COPD en veel luchtwegklachten de krachtigste maatregel. Ook bewegen helpt, juist wanneer inspanning benauwd maakt. Dat klinkt tegenstrijdig, maar gecontroleerde training verbetert conditie en spierkracht, waardoor het lichaam minder snel in ademnood schiet. Bij ernstige COPD kan longrevalidatie zinvol zijn: een programma met training, ademtechniek, educatie en begeleiding.

Bij stressademhaling
Wanneer stress de ademhaling ontregelt, helpt het vaak om minder op “diep inademen” te focussen en meer op rustig uitademen. Te diep inademen kan hyperventilatie juist voeden. Een eenvoudige oefening: adem rustig in door de neus, pauzeer kort, adem langzaam uit alsof je een kaars niet wilt uitblazen maar alleen wilt laten trillen. Doe dit een paar minuten, zonder fanatisme.
Blijven klachten terugkomen, dan is het verstandig om met de huisarts te bespreken of er sprake is van dysfunctionele ademhaling, paniekklachten, astma, reflux, bloedarmoede of iets anders. Soms helpt fysiotherapie met ademregulatie. Soms is behandeling van angst of stress nodig. Soms blijkt er alsnog een lichamelijke oorzaak te zijn. De werkelijkheid is niet altijd netjes mono-causaal; zij houdt niet van onze hokjes.
Wanneer moet je medische hulp inschakelen?
Neem direct contact op met huisarts, huisartsenpost of 112 bij ernstige of snel toenemende benauwdheid. Vooral deze signalen wegen zwaar:
- je kunt nauwelijks praten door benauwdheid;
- je lippen, tong of huid worden blauw-paars;
- je wordt suf, verward of bijna niet wekbaar;
- je hebt pijn of druk op de borst;
- je ademt zeer snel in rust;
- je hebt stridor in rust;
- je hoest bloed op;
- je hebt benauwdheid na verslikken of mogelijk inslikken/inademen van een vreemd voorwerp;
- je hebt zwelling van lippen, tong of keel, galbulten of benauwdheid na voedsel, medicijn of insectensteek;
- je hebt bekende astma of COPD en je gebruikelijke medicatie helpt onvoldoende.
Bij minder acute maar aanhoudende klachten is de huisarts eveneens de juiste plek. Denk aan wekenlang hoesten, terugkerend piepen, benauwdheid bij lichte inspanning, nachtelijke benauwdheid, onverklaarde vermoeidheid, afvallen, koorts die aanhoudt of slijm met bloed. Vroege beoordeling voorkomt soms dat iemand maanden rondloopt met klachten die behandelbaar zijn.

Slot: je ademhaling is geen losse klacht
Ademhaling is eenvoudig genoeg om vanzelf te gaan en complex genoeg om artsen een leven lang bezig te houden. Zij reageert op zuurstof, koolstofdioxide, zuurgraad, luchtwegweerstand, hartfunctie, koorts, pijn, angst, conditie en hersensturing. Daarom moet je haar serieus nemen zonder meteen rampspoed te vermoeden.
Een piep kan passen bij astma. Een reutel kan slijm zijn. Een gierende ademhaling kan een bedreigde bovenste luchtweg verraden. Een golfslagpatroon kan wijzen naar hart of brein. En soms is benauwdheid de taal van stress, uitputting of ontregeling. De kunst is om het gewone van het gevaarlijke te onderscheiden.
Wie ademt, leeft. Wie anders ademt dan anders, krijgt een signaal. Soms fluistert dat signaal. Soms slaat het met de vuist op tafel. Juist daarin ligt de nuchtere wijsheid: luister naar je ademhaling, maar luister niet angstig. Kijk naar het geheel, let op alarmsignalen, zoek hulp wanneer het beeld niet klopt. Ademhaling is immers geen bijzaak aan de rand van het lichaam; zij is het ritme waarop het hele bestaan meebeweegt.
📚 Lees verder
Disclaimer
Dit artikel is bedoeld als algemene gezondheidsinformatie en vervangt geen persoonlijk medisch advies. Ademhalingsklachten kunnen onschuldig zijn, bijvoorbeeld bij verkoudheid, spanning of tijdelijke irritatie van de luchtwegen, maar ze kunnen ook wijzen op astma, COPD, een longinfectie, hartproblemen of een ernstige ontregeling van het lichaam. Neem contact op met de huisarts bij nieuwe, terugkerende of verergerende benauwdheid, piepende of reutelende ademhaling, koorts met ziek zijn, pijn op de borst of klachten die je dagelijks functioneren beperken. Bel direct 112 bij ernstige benauwdheid, blauw-paarse verkleuring, sufheid, uitputting of wanneer iemand nauwelijks nog kan spreken of reageren. (Thuisarts)
Geraadpleegde bronnen
- Longfonds. (z.d.). Longblaasjes. Geraadpleegd op 11 mei 2026, van https://www.longfonds.nl/alles-over-longen/longblaasjes
- Longfonds. (z.d.). Tips bij benauwdheid. Geraadpleegd op 11 mei 2026, van https://www.longfonds.nl/tips-bij-benauwdheid
- Nederlands Huisartsen Genootschap. (z.d.). NHG-Standaard Astma bij volwassenen. Geraadpleegd op 11 mei 2026, van https://richtlijnen.nhg.org/standaarden/astma-bij-volwassenen
- Nederlands Huisartsen Genootschap. (z.d.). NHG-Standaard COPD. Geraadpleegd op 11 mei 2026, van https://richtlijnen.nhg.org/standaarden/copd
- Thuisarts.nl. (z.d.). Ik heb astma en voel me erg benauwd. Wat moet ik doen? Geraadpleegd op 11 mei 2026, van https://www.thuisarts.nl/astma-bij-volwassenen/ik-heb-astma-en-voel-me-erg-benauwd-wat-moet-ik-doen
- Thuisarts.nl. (z.d.). Ik heb opeens heftige klachten bij COPD. Geraadpleegd op 11 mei 2026, van https://www.thuisarts.nl/copd/ik-heb-opeens-heftige-klachten-bij-copd-longaanval
Reacties en ervaringen
Heb je zelf ervaring met benauwdheid, piepende ademhaling, een reutelend geluid op de borst of een vreemd ademhalingspatroon? Deel gerust je reactie onder dit artikel. Beschrijf bij voorkeur wat je merkte, wanneer het optrad en wat uiteindelijk hielp, maar plaats geen privacygevoelige medische gegevens. Reacties worden eerst gecontroleerd voordat ze verschijnen; dat duurt soms even, want tussen oprechte vragen en nuttige ervaringen glipt helaas ook de nodige spam door.
