Last Updated on 12 maart 2026 by M.G. Sulman
Airway remodelling is de structurele verandering van de luchtwegen die kan ontstaan bij astma, long covid of langdurige ontsteking. De wand van de bronchiën wordt dikker of gevoeliger, er ontstaat meer slijm en de ademhaling raakt sneller prikkelbaar, met klachten als piepen, kortademigheid en een benauwd gevoel bij inspanning. Het proces verloopt langzaam, maar de impact kan groot zijn. Hoe herken je het tijdig en welke stappen helpen om de schade te beperken?

Gebruik de inhoudsopgave om snel te navigeren
- 1 Wat gebeurt er precies in de luchtwegen bij airway remodelling
- 2 Waarom chronische ontsteking zo’n sterke motor is
- 3 Waarom chronische ontsteking zo’n sterke motor is
- 4 De rol van astma, long covid en post-infectieuze hyperreactiviteit
- 5 Veranderingen op cel- en weefselniveau
- 6 Hoe je klachten herkent in het dagelijks leven
- 7 Diagnostiek: wat artsen meten en waarom
- 8 Behandeling en remming van verdere schade
- 9 Leefstijl, prikkelvermijding en herstel
- 10 Wanneer medische hulp nodig is
- 11 Prognose: wat betekent luchtwegremodelling voor de lange termijn
- 12 Slotbeschouwing: de veerkracht en kwetsbaarheid van het ademhalingssysteem
- 13 Lees verder
- 14 Bronnen
- 15 Reacties en ervaringen
Wat gebeurt er precies in de luchtwegen bij airway remodelling
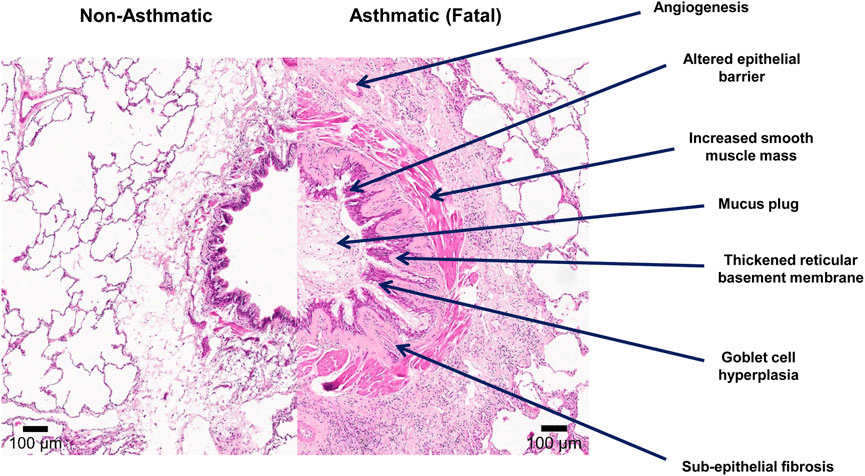
Airway remodelling betekent dat de structuur van de luchtwegen allengs verandert onder invloed van prikkels zoals astma, virale infecties of langdurige ontsteking. De bronchiën, de grotere vertakkingen van de luchtpijp, reageren dan niet slechts met tijdelijke irritatie; er ontstaan blijvendere aanpassingen die de doorgang van lucht beïnvloeden. Denk aan een luchtwegwand die dikker wordt, minder soepel meebeweegt en gevoeliger wordt voor elke koude haal of kleine stofwolk. Het lichaam probeert met deze verbouwing bescherming te bieden, maar het resultaat is een luchtweg die sneller samenknijpt en vaker slijm produceert. Daardoor kan een eenvoudige inspanning plots zwaarder aanvoelen, alsof er een rem op de ademhaling zit.

Waarom chronische ontsteking zo’n sterke motor is
Chronische ontsteking vormt het stille hart van airway remodelling; zij houdt de luchtwegen voortdurend in een staat van paraatheid. Waar een gezonde bronchus na een prikkel tot rust keert, blijft een ontstoken luchtweg geactiveerd alsof er telkens opnieuw gevaar dreigt. Daardoor veranderen de cellen in de wand allengs van gedrag en vorm.
Ontstekingscellen die blijven terugkeren
Bij astma en langdurige luchtwegprikkels trekken eosinofielen en mastcellen naar het slijmvlies. Eosinofielen zijn witte bloedcellen die vooral actief zijn bij allergische reacties. Mastcellen bevatten stoffen zoals histamine die de luchtweg kunnen laten opzwellen. Wanneer deze cellen telkens opnieuw worden geactiveerd, raakt het weefsel geïrriteerd en reageert het sneller op onschuldige prikkels.
Stoffen die de luchtwegwand veranderen
Tijdens chronische ontsteking komen cytokinen vrij; dat zijn signaalstoffen die cellen aanzetten tot groei, samentrekken of juist tot het maken van bindweefsel. Een belangrijk gevolg is subepitheliale fibrose, littekenvorming onder het slijmvlies. Hierdoor verliest de luchtwegwand soepelheid en wordt zij stijver, alsof er een dun laagje cement is achtergelaten.
Een immuunsysteem dat de drempel verlaagt
Omdat de ontsteking niet verdwijnt maar voortkabbelt, raakt de drempel voor activatie verlaagd. De luchtwegen worden hyperreactief: een koude ochtend of een klein beetje rook kan de bronchiën plots laten samenknijpen. Zo ontstaat een patroon waarin ontsteking en gevoeligheid elkaar versterken. Dat maakt chronische ontsteking niet alleen een symptoom, maar de motor van verdere luchtwegverandering.
Waarom chronische ontsteking zo’n sterke motor is
Chronische ontsteking vormt het stille hart van airway remodelling; zij houdt de luchtwegen voortdurend in een staat van paraatheid. Waar een gezonde bronchus na een prikkel tot rust keert, blijft een ontstoken luchtweg geactiveerd alsof er telkens opnieuw gevaar dreigt. Daardoor veranderen de cellen in de wand allengs van gedrag en vorm.
Ontstekingscellen die blijven terugkeren
Bij astma en langdurige luchtwegprikkels trekken eosinofielen en mestcellen naar het slijmvlies. Eosinofielen zijn witte bloedcellen die vooral reageren bij allergieën. Mestcellen bevatten stoffen zoals histamine die zwelling en vernauwing kunnen veroorzaken. Wanneer deze cellen telkens opnieuw worden geactiveerd, raakt het weefsel geïrriteerd en reageert het sneller op onschuldige prikkels.
Stoffen die de luchtwegwand veranderen
Tijdens chronische ontsteking komen cytokinen vrij; dat zijn signaalstoffen die cellen aanzetten tot groei, samentrekreacties of de aanmaak van bindweefsel. Een belangrijk gevolg is subepitheliale fibrose, littekenvorming onder het slijmvlies. Hierdoor verliest de luchtwegwand soepelheid en wordt zij stijver, alsof er een dun laagje cement is afgezet.
Een immuunsysteem dat de drempel verlaagt
Omdat de ontsteking niet verdwijnt maar voortkabbelt, raakt de drempel voor activatie verlaagd. De luchtwegen worden hyperreactief: een koude ochtend of een klein beetje rook kan de bronchiën plots laten samenknijpen. Zo ontstaat een kringloop waarin ontsteking en gevoeligheid elkaar versterken; het maakt chronische ontsteking niet alleen een symptoom, maar de motor van verdere luchtwegverandering.
De rol van astma, long covid en post-infectieuze hyperreactiviteit
Airway remodelling komt niet uit de lucht vallen; het is vaak het resultaat van aandoeningen waarbij de luchtwegen langdurig geprikkeld raken. Astma, long covid en post-infectieuze hyperreactiviteit vormen drie routes naar hetzelfde mechanisme: een luchtweg die steeds gevoeliger wordt en allengs van structuur verandert.
Astma
Bij astma reageert het immuunsysteem buitensporig op prikkels zoals huisstofmijt of pollen. Daardoor trekken eosinofielen en mestcellen naar het slijmvlies en ontstaat een patroon van terugkerende ontsteking. Deze voortdurende cyclus maakt de bronchiën niet alleen nauwer tijdens aanvallen; op de langere termijn worden de spierlagen dikker en neemt de slijmproductie toe. Het is de combinatie van irritatie, samentrekken en littekenvorming die de luchtweg langzaam verandert.
Long covid
Ook na een SARS-CoV-2 infectie kan de luchtweg reageren met aanhoudende prikkelbaarheid. Veel patiënten melden een gevoel van borstdruk, een snel opkomende benauwdheid of een piepend geluid bij inspanning. Hier speelt vaak een subtiele ontstekingsreactie mee die niet volledig tot rust komt. De bronchiën voelen dan alsof zij nog steeds herstellen en daardoor sneller overreageren op koude lucht, geuren of inspanning.
Post-infectieuze hyperreactiviteit
Na een gewone verkoudheid of griep kan een tijdelijke vorm van luchtweggevoeligheid ontstaan, bekend als post-infectieuze bronchiale hyperreactiviteit. De bronchiën zijn dan als het ware nog in herstelmodus: het slijmvlies is kwetsbaar en de zenuwuiteinden reageren sneller op prikkels. Bij de meeste mensen verdwijnen de klachten binnen enkele weken; bij een deel blijft de gevoeligheid echter langer bestaan, wat de deur op een kier zet naar remodelling.
Deze drie processen verschillen van oorzaak, maar delen dezelfde onderstroom: een immuunsysteem dat te vaak wordt geactiveerd en een luchtwegwand die daarop structureel begint te reageren.

Veranderingen op cel- en weefselniveau
Airway remodelling wordt zichtbaar wanneer men kijkt naar de bouwstenen van de luchtwegwand. De bronchiën bestaan uit meerdere lagen: slijmvlies, bindweefsel, glad spierweefsel en kleine klieren die slijm produceren. Bij langdurige prikkels gaan deze lagen zich anders gedragen; zij groeien, verdikken of verliezen hun soepelheid. Het resultaat is een luchtweg die minder meebuigt en sneller dichtklapt wanneer er iets langstrekt wat het niet vertrouwt.
Hypertrofie van glad spierweefsel
De gladde spiertjes rondom de luchtwegen zorgen normaal voor subtiele aanpassingen in diameter. Bij chronische ontsteking ondergaan zij hypertrofie, een toename in spiermassa. Dat betekent dat de luchtweg krachtiger en sneller kan samentrekken. In de praktijk voelt dat als een beklemmend borstgevoel of een plots opkomende benauwdheid tijdens inspanning.
Gobletcelhyperplasie en meer slijm
Het slijmvlies bevat gobletcellen, kleine kelkvormige cellen die slijm produceren om ingeademde deeltjes te vangen. Bij hyperplasie neemt hun aantal toe; het lichaam denkt extra bescherming nodig te hebben. Daardoor ontstaat meer, dikker slijm dat de luchtweg vernauwt. Veel mensen beschrijven dit als een rammelend of piepend geluid tijdens het ademen.
Subepitheliale fibrose
Onder het slijmvlies ligt een laag bindweefsel die normaal soepel en dun is. Bij chronische ontsteking ontstaat hier fibrose, littekenvorming die de wand stijver maakt. Een stijvere wand kan minder goed openen bij ademhaling, alsof er een dunne verstevigingslaag is aangebracht die wel beschermt maar ook beperkt.
Veranderde zenuwgevoeligheid
In de luchtwegwand bevinden zich zenuwuiteinden die prikkels doorgeven, zoals koude lucht of rook. Bij remodelling raken deze zenuwen gevoeliger; zij vuren sneller. Dat verklaart waarom sommige mensen plots reageren op kleine prikkels die zij eerder moeiteloos negeerden. De luchtweg leeft als het ware op scherp.
Op dit niveau wordt zichtbaar waarom luchtwegveranderingen niet zomaar verdwijnen. Cellen passen zich aan aan een toestand van voortdurende dreiging en bouwen de luchtwegwand om tot iets stevigers, maar ook iets minder vergevends.
Hoe je klachten herkent in het dagelijks leven
Airway remodelling is geen abstract proces; het laat zich voelen in alledaagse momenten waarop de ademhaling stroever wordt dan je gewend was. De bronchiën reageren sneller op kou, rook of inspanning en dat vertaalt zich in terugkerende signalen die je lichaam geeft. Sommige zijn zacht en sluimerend, andere komen plots op, alsof er een interne rem wordt ingetrapt.
Piepen en een ruisende adem
Wanneer de luchtweg nauwer wordt door gespannen spierweefsel of extra slijm, ontstaat een piepend of ruisend geluid tijdens het ademen. Vooral bij uitademing valt dit op. Veel mensen merken het eerst tijdens traplopen of fietsen tegen de wind in.
Druk op de borst
De combinatie van stijvere luchtwegwanden en een neiging tot samentrekken geeft een gevoel van druk of beklemming. Het is geen scherpe pijn, eerder een soort harnas dat net iets te strak zit. Dit kan op willekeurige momenten opspelen, maar ook na een verkoudheid of longinfectie.

Kortademigheid bij lichte inspanning
Omdat de luchtwegen minder soepel openen, kost elke ademteug meer moeite. Een wandeling die ooit moeiteloos ging, voelt ineens zwaarder. Niet omdat de longinhoud kleiner is, maar omdat de luchtweg een smaller kanaal vormt.
Langdurige hoest of slijmgevoel
Gobletcelhyperplasie leidt tot extra slijmproductie. Je hoeft dat niet altijd op te hoesten; soms zit er vooral een voortdurend gevoel van vastzittend slijm. Dit maakt de luchtweg prikkelbaar en kan ’s nachts tot meer hoestbuien leiden.
Deze klachten lijken soms onschuldig of wisselend, maar zij vormen samen een patroon dat iets verraadt over de onderliggende structuur. Wanneer zulke signalen blijven aanhouden, kan dat wijzen op veranderingen in de luchtwegen die aandacht vragen.
Diagnostiek: wat artsen meten en waarom
Wanneer klachten blijven aanhouden, onderzoeken artsen hoe goed de luchtwegen openen en hoeveel ontstekingsactiviteit er nog speelt. Dat gebeurt met een reeks testen die elk een ander deel van het ademhalingssysteem belichten. De bedoeling is niet alleen om astma of longschade op te sporen, maar ook om te begrijpen of er sprake is van structurele veranderingen die de luchtweg minder soepel maken.
Spirometrie
Spirometrie meet hoeveel lucht je kunt in- en uitademen en hoe snel dat gaat. Vooral de FEV1, het volume dat je in één seconde uitblaast, geeft informatie over vernauwing van de luchtwegen. Wanneer de FEV1 verbetert na een inhalatie met luchtwegverwijders, wijst dat op een omkeerbare vernauwing; blijft de verbetering uit, dan kan remodelling een rol spelen.
FeNO-meting
FeNO staat voor fractie geëxhaleerd stikstofmonoxide. Een verhoogde waarde wijst op eosinofiele ontsteking in de luchtwegen. Dit helpt artsen om te bepalen of inhalatiecorticosteroïden nodig zijn en hoe sterk de ontstekingscomponent is. Het is een eenvoudige test waarbij je rustig uitademt in een apparaat dat het gas meet.
Longfoto of CT-scan
Beeldvorming wordt niet altijd gedaan, maar een CT-scan kan verdikking van de luchtwegwand laten zien. Dat geeft indirecte aanwijzingen voor fibrose of overmatige groei van spierweefsel. Het is geen standaardonderzoek, maar soms nuttig bij langdurige of onduidelijke klachten.
Allergietesten
Aangezien astma en allergie vaak samenhangen, onderzoekt men soms of allergenen zoals huisstofmijt of pollen een rol spelen. Dat gebeurt via huidtests of bloedonderzoek op IgE, antistoffen die passen bij allergische reacties.
Deze onderzoeken vullen elkaar aan. Samen laten zij zien hoe de luchtwegen functioneren, of er actieve ontsteking speelt en of de structuur van de bronchiën mogelijk veranderd is. Zo krijgt de arts zicht op zowel het proces van vandaag als de sporen die het in de tijd heeft achtergelaten.

Behandeling en remming van verdere schade
De aanpak van airway remodelling richt zich op twee sporen: de ontsteking tot rust brengen en de luchtwegen soepel houden zodat verdere structurele verandering wordt afgeremd. Omdat remodelling ontstaat door langdurige prikkeling, draait behandeling vaak om consequentie; het lichaam heeft tijd nodig om te herstellen en oude patronen te doorbreken.
Ontstekingsremming met inhalatiemedicatie
Inhalatiecorticosteroïden verminderen de eosinofiele ontsteking in de luchtwegwand. Minder ontsteking betekent minder zwelling, minder slijm en minder prikkeling van zenuwuiteinden. Bij matig tot ernstig astma worden vaak combinaties gebruikt met LABA’s, langwerkende luchtwegverwijders die de bronchiën ontspannen. Deze combinatie helpt de luchtweg open te houden en verkleint de kans op verdere verdikking van de wand.

Biologische therapieën
Bij ernstig, therapieresistent astma bestaan er zogeheten biologics, doelgerichte antilichamen die specifieke ontstekingsroutes remmen. Voorbeelden zijn middelen tegen IgE of interleukinen zoals IL 5. Zij verminderen het aantal eosinofielen en temperen de immuunreactie die remodelling in stand houdt. Niet iedereen komt hiervoor in aanmerking; het hangt af van ontstekingstype en ernst van de klachten.
Ademhalingstraining en fysiotherapie
Ademhalingsfysiotherapie helpt om efficiënter te ademen en de neiging tot verkramping van de borstspieren te verminderen. Dit maakt de ademhaling rustiger en geeft de bronchiën minder reden om samen te trekken. Veel patiënten ervaren dat hun inspanningstolerantie hierdoor verbetert.

Vroege behandeling als sleutel
Hoe sneller ontsteking wordt behandeld, hoe kleiner de kans op blijvende schade. Dat is de reden dat artsen soms adviseren om niet te wachten tot de klachten heviger worden, maar tijdig te beginnen met onderhoudsmedicatie. Remodelling ontstaat namelijk niet van de ene dag op de andere; het is een langzaam proces dat je met consequente zorg kunt vertragen.
De kern blijft dat de luchtwegen tijd vragen om hun oude ritme terug te vinden. Door prikkels te verminderen en ontsteking actief te remmen, krijgt het lichaam ruimte om herstelprocessen op te bouwen en verdere verandering te beperken.
Leefstijl, prikkelvermijding en herstel
Naast medische behandeling speelt het dagelijkse leven een grote rol bij het dempen van luchtwegprikkels. Airway remodelling ontstaat vaak wanneer de bronchiën te lang op scherp staan; elke kleine irritatie kan dan bijdragen aan de cyclus van ontsteking en gevoeligheid. Door bewuste keuzes te maken, kan men die prikkeldrempel verhogen en de luchtwegen meer rust gunnen.
Vermijden van irriterende stoffen
Rook, parfum, baklucht, koude buitenlucht en luchtvervuiling kunnen de bronchiën gejaagd maken. Veel mensen merken dat hun klachten al verminderen wanneer zij deze triggers beperken. Een simpele sjaal voor mond en neus op koude dagen kan bijvoorbeeld voorkomen dat de luchtweg abrupt samentrekt.
Rustige opbouw van inspanning
Bewegen blijft belangrijk, maar de intensiteit moet aansluiten bij wat de luchtwegen verdragen. Een wandeling van twintig minuten kan zinvoller zijn dan een intensieve training waarbij de ademhaling oververhit raakt. In de herstelfase na een infectie helpt het om inspanning geleidelijk op te bouwen zodat de bronchiën leren meebewegen in een rustiger tempo.
Optimaliseren van binnenlucht
Droge lucht maakt het slijmvlies kwetsbaarder. Een luchtbevochtiger of voldoende ventilatie kan helpen om de luchtwegen soepel te houden. Voorbeelden uit de praktijk laten zien dat mensen ’s nachts minder hoesten wanneer de slaapkamerlucht minder droog is.

Slaap en stress
Chronische stress verhoogt de gevoeligheid van het autonome zenuwstelsel; het ademhalingssysteem reageert dan alerter. Goede slaap en momenten van ontspanning, zoals rustige ademhalingsoefeningen, kunnen dit patroon verzachten. Het lijkt klein, maar de cumulatieve effecten zijn vaak merkbaar.
Deze leefstijlaanpassingen veranderen de luchtwegen niet direct, maar zij scheppen een klimaat waarin herstel beter kan gedijen. De bronchiën hoeven minder vaak alarm te slaan en krijgen de gelegenheid om tot rust te komen. Daarmee wordt de kans kleiner dat prikkeling zich vertaalt in verdere structurele verandering.
Wanneer medische hulp nodig is
Airway remodelling kan zich sluipend ontwikkelen, maar bepaalde signalen verdienen tijdige beoordeling door een arts. De luchtwegen geven dan aan dat zij meer ondersteuning nodig hebben dan leefstijlaanpassingen of incidentele pufjes kunnen bieden. Het gaat vooral om klachten die niet meer passen bij een gewone verkoudheid of herstelperiode, maar een patroon vormen dat weken tot maanden blijft bestaan.
Aanhoudende benauwdheid of piepen
Wanneer je vaker piepend ademt, zelfs bij lichte inspanning of in rust, kan dat wijzen op een blijvende vernauwing van de bronchiën. Een huisarts kan via spirometrie meten of de luchtwegen voldoende openen en of behandeling moet worden aangepast.
Klachten die ’s nachts verergeren
Nachtelijke benauwdheid, voortdurende hoestbuien of een gevoel van druk op de borst zijn rode vlaggen. Zij laten zien dat de luchtweg prikkelbaar blijft op momenten dat deze juist tot rust zou moeten komen.
Slechte inspanningstolerantie
Wanneer traplopen of wandelen ineens zwaar wordt zonder duidelijke oorzaak, is het zinvol om dit te laten beoordelen. Soms ligt astma op de achtergrond; soms speelt een restontsteking mee na een infectie. Beide verdienen gerichte behandeling om verdere schade te voorkomen.
Regelmatig gebruik van noodmedicatie
Als een luchtwegverwijder vaker nodig is dan enkele keren per week, is dat een teken dat de luchtwegen onvoldoende onder controle zijn. Dit patroon kan bijdragen aan verdere remodelling wanneer het onbehandeld blijft.
Medische hulp zoeken is dus geen overreactie; het is een vorm van vroeg ingrijpen die de luchtwegen beschermt. Hoe eerder de oorzaak wordt vastgesteld, hoe groter de kans dat de bronchiën hun soepelheid behouden en klachten niet verankeren in de structuur van de luchtwegwand.
Prognose: wat betekent luchtwegremodelling voor de lange termijn
Luchtwegremodelling is geen statisch eindpunt; het is een proces dat zich ontwikkelt in de tijd en zich deels laat bijsturen. De prognose hangt af van de oorzaak, de ernst van de ontsteking en de snelheid waarmee behandeling wordt gestart. Wanneer ontsteking maanden tot jaren blijft voortwoekeren, kan de luchtwegwand blijvend stijver worden, wat de ademhaling gevoeliger maakt voor inspanning en infecties. Gelukkig is veel veranderwerk van het lichaam omkeerbaar, vooral in de vroege fase: medicatie die ontsteking dempt, een consistente inhalatieroutine en het vermijden van prikkels geven de bronchiën ruimte om hun soepelheid terug te winnen. Bij ernstig of onbehandeld astma blijft een deel van de structurele verandering bestaan, maar zelfs dan kan men met de juiste therapie vaak een stabiel, leefbaar evenwicht bereiken. De prognose is dus niet louter een medisch gegeven; zij weerspiegelt hoe goed de luchtwegen worden ondersteund om uit hun gespannen patroon te geraken en opnieuw een vrij ademritme te vinden.
Slotbeschouwing: de veerkracht en kwetsbaarheid van het ademhalingssysteem
Airway remodelling laat zien hoe opmerkelijk flexibel de luchtwegen zijn en tegelijk hoe snel zij hun soepelheid verliezen wanneer prikkels te lang aanhouden. De bronchiën passen zich aan uit bescherming; zij bouwen stevigheid in waar het lichaam dreiging vermoedt. Maar diezelfde beschermlaag kan de ademhaling verzwaren en het herstel vertragen. Het is deze dubbelzinnigheid die het onderwerp zo intrigerend maakt. De luchtwegen leven voortdurend mee met wat wij inademen, met hoe wij bewegen en met de ontstekingspatronen die er in stilte doorheen lopen. Wie tijdig herkent dat prikkels te veel grip krijgen, geeft het ademhalingssysteem ruimte om zijn natuurlijke ritme terug te vinden, een ritme waarin lucht moeiteloos stroomt en de bronchiën weer doen waarvoor zij gemaakt zijn.
Lees verder
Wie meer wil weten over de bredere context van luchtwegontsteking en herstel, vindt aanvullende verdieping in gerelateerde artikelen. Bij ernstig eosinofiel astma speelt bijvoorbeeld de injectietherapie Fasenra® (benralizumab) een rol, terwijl het overzicht Astma en de pagina Eosinofiele astma laten zien hoe ontsteking en luchtwegvernauwing elkaar beïnvloeden. Ook leefstijl draagt bij; Kinderen met overgewicht hebben een hoger risico op astma bespreekt hoe gewicht en immuunreacties samenhangen. Voor wie na een infectie langdurig gevoelige bronchiën houdt, biedt Post-infectieuze bronchiale hyperreactiviteit herkenning. En wie zoekt naar natuurlijke ondersteuning kan inspiratie vinden in Schisandra chinensis, een plant die traditioneel wordt gebruikt om veerkracht en herstel te bevorderen. Deze artikelen sluiten op elkaar aan en helpen het geheel van luchtwegklachten en herstelprocessen beter te duiden.
Bronnen
- Holgate, S. T. (2012). Innate and adaptive immune responses in asthma. Nature Medicine, 18(5), 673–683. https://doi.org/10.1038/nm.2731
- Bergeron, C., & Boulet, L. P. (2006). Structural changes in airway diseases: Characteristics, mechanisms, consequences, and pharmacologic modulation. Chest, 129(4), 1068–1087. https://doi.org/10.1378/chest.129.4.1068
- Eapen, M. S., Sharma, P., Thompson, I. E., Walters, E. H., & Sohal, S. S. (2017). Airway inflammation and remodeling in chronic respiratory diseases. Pulmonary Pharmacology & Therapeutics, 47, 48–56. https://doi.org/10.1016/j.pupt.2017.05.003
- Global Initiative for Asthma (GINA). (2024). Global Strategy for Asthma Management and Prevention. GINA Report. https://ginasthma.org/gina-reports/
- Frija-Masson, J., Debray, M. P., Gilbert, M., Lescure, F. X., Travert, F., Borie, R., … & Crestani, B. (2020). Functional characteristics of patients with SARS-CoV-2 pneumonia at 30 days post-infection. European Respiratory Journal, 56(2), 2001754. https://doi.org/10.1183/13993003.01754-2020
Reacties en ervaringen
Hieronder kun je reageren op dit artikel. Je kunt er delen hoe jij omgaat met benauwdheid, langdurige prikkeling van de luchtwegen of die merkwaardige fase waarin de ademhaling gevoeliger lijkt dan voorheen. Veel lezers herkennen de zoektocht naar balans: wat helpt je werkelijk en welke prikkels maken alles juist erger. Zulke bijdragen waarderen wij zeer; zij bieden herkenning, nuance en praktische inzichten waar anderen steun aan hebben. Reacties verschijnen niet direct maar worden eerst door de redactie gelezen om spam of ongepaste inzendingen te weren. Daardoor kan het enkele uren duren voordat jouw bijdrage zichtbaar is.
