Last Updated on 12 maart 2026 by M.G. Sulman
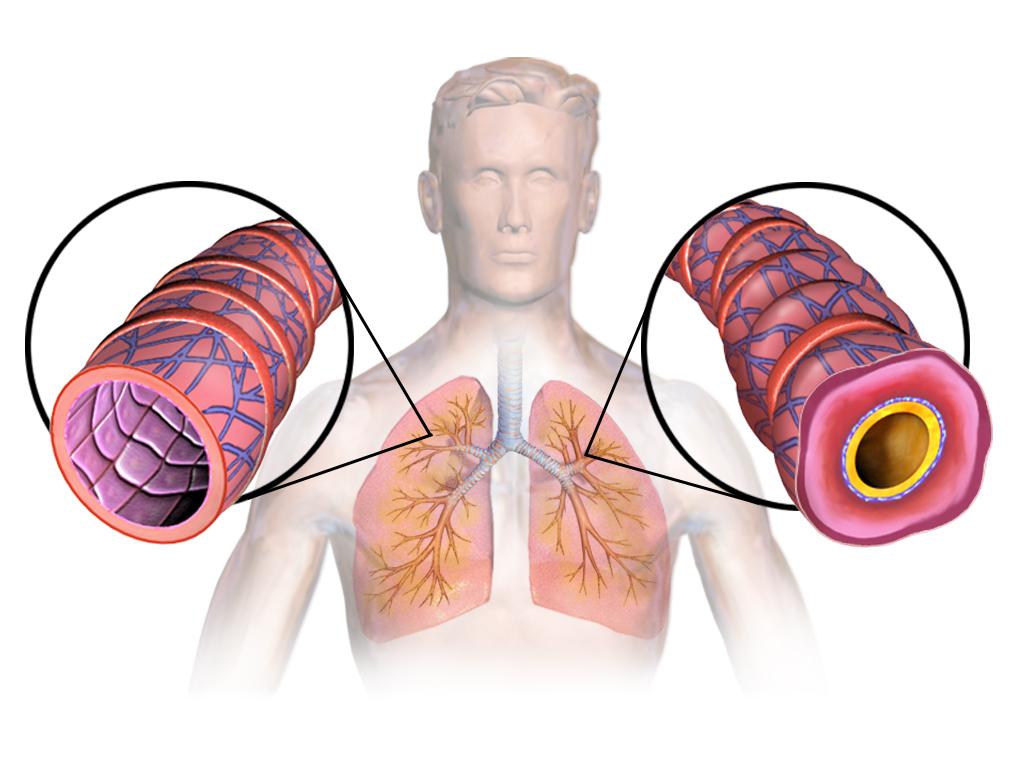
Astma is een chronische ontsteking van de luchtwegen waarbij de bronchiën sneller samentrekken dan normaal, wat benauwdheid, piepen, hoestbuien en soms een drukkend gevoel op de borst veroorzaakt. De klachten kunnen verergeren door allergieën, verkoudheden, inspanning of prikkels in de lucht. Soms blijven luchtwegen zelfs weken overgevoelig na een infectie. Wil je weten hoe je klachten herkent, welke behandelingen werken en wanneer het verstandig is om medische hulp te zoeken? Lees dan verder.
Gebruik de inhoudsopgave om snel te navigeren
- 1 Wat astma is: een aandoening die leeft in patronen
- 2 Oorzaken van astma: een web van aanleg, omgeving en immuundynamiek
- 2.1 Erfelijke aanleg: de stille basis
- 2.2 Allergische prikkels: wanneer het immuunsysteem te enthousiast wordt
- 2.3 Niet-allergische triggers: koude lucht, rook en inspanning
- 2.4 Virale infecties: de verstrooide architecten van astma bij kinderen
- 2.5 Het microbioom: de stille regisseur in je luchtwegen
- 2.6 Professionele en chemische blootstelling: van bakkerij tot schoonmaakmiddelen
- 2.7 Hormonale beïnvloeding: waarom puberteit en zwangerschap verschil maken
- 2.8 Post-virale ontregeling: de opstap naar hyperreactiviteit
- 3 Symptomen: wanneer de luchtwegen hun eigen taal spreken
- 4 Verrassende fenomenen die astma dieper kleuren
- 4.1 Airway remodelling: wanneer de luchtwegwand langzaam van karakter verandert
- 4.2 Neuro-inflammatie: de zenuwen die mee gaan praten
- 4.3 De prikkelreflex: de invloed van de nervus vagus
- 4.4 Eosinofiel astma en de rol van cytokinen
- 4.5 Het microbioom: de onzichtbare balans tussen bacteriën
- 4.6 De nasleep van infecties: de opstuwende kracht achter hyperreactiviteit
- 5 Post-infectieuze bronchiale hyperreactiviteit: wanneer een verkoudheid langer blijft hangen dan je lief is
- 6 Wanneer naar de dokter?
- 7 Diagnose: hoe de puzzel van astma wordt gelegd
- 8 Behandeling: hoe je de luchtwegen kalmeert en de ontsteking terugdringt
- 8.1 Luchtwegverwijders: directe verlichting
- 8.2 Inhalatiecorticosteroïden: het fundament van de behandeling
- 8.3 Combinatie-inhalatoren (ICS + LABA)
- 8.4 Waarom kiest de arts voor een combinatie?
- 8.5 Wanneer combinatie-inhalatoren niet meer volstaan
- 8.6 Wat is het voordeel van triple therapie?
- 8.7 Wanneer beslist de arts tot opschalen?
- 8.8 Leukotrieenantagonisten
- 8.9 Biologische therapieën: precisiewerk bij ernstig astma
- 8.10 Longfysiotherapie en ademregie
- 8.11 Triggers vermijden, luchtkwaliteit verbeteren
- 8.12 Juiste inhalatietechniek
- 9 Zelfzorgmaatregelen: wat je zelf kunt doen om je luchtwegen stabiel te houden
- 9.1 Herken je eigen patronen
- 9.2 Ventilatie en luchtkwaliteit
- 9.3 Matige, regelmatige beweging
- 9.4 Warmte en kou slim benutten
- 9.5 Voorkom rook en scherpe geuren
- 9.6 Gezonde leefstijl voor stabielere ontsteking
- 9.7 Stress verminderen
- 9.8 Houd je inhalatoren paraat en controleer de houdbaarheid
- 9.9 Werk met je omgeving mee
- 10 Kruidengeneeskunde en astma: wat wél en niet onderbouwd is
- 10.1 Gember: milde ontstekingsremmer met beperkte maar interessante data
- 10.2 Kurkuma: ontsteking remmen, mits goed opgenomen
- 10.3 Tijm en rozemarijn: oude remedies met moderne nuance
- 10.4 Zwarte komijn (Nigella sativa): interessant maar nog verre van hard bewijs
- 10.5 Munt en eucalyptus: verlichting van luchtwegprikkeling, maar geen longverwijder
- 10.6 Wat voorzichtigheid vraagt
- 10.7 De essentie
- 10.8 🌿 Overzicht: kruiden bij astma (wat wél enig bewijs heeft)
- 11 Leven met astma: houvast vinden in een aandoening die meebeweegt
- 11.1 Ritme en voorspelbaarheid geven rust
- 11.2 Herkenning van signalen verandert alles
- 11.3 De emotionele kant: onzekerheid en vertrouwen
- 11.4 De rol van omgeving en relaties
- 11.5 Leren omgaan met grenzen zonder ze als beperking te zien
- 11.6 Zelfregie als sleutel tot een betere toekomst
- 11.7 Een aandoening die niet stilstaat maar wel te sturen is
- 12 Prognose: een aandoening die meebeweegt met tijd, leeftijd en leefstijl
- 13 Lees verder
- 14 Bronnen
- 15 Reacties en ervaringen
Wat astma is: een aandoening die leeft in patronen
Astma is geen simpele verkoudheidsvariant maar een chronische ontsteking van de luchtwegen; ontsteking betekent hier dat het slijmvlies geïrriteerd is en dat immuuncellen voortdurend stand-by staan. Daardoor reageren de bronchiën, de luchtpijptakken, sneller op prikkels dan je zou verwachten. Soms sluiten zij zich als het ware half, soms produceren zij extra slijm dat je ademstroom vertraagt. Het verhaal ontwikkelt zich in patronen: periodes van rust, periodes van piepende ademhaling en tussendoor die onverwachte momenten waarop er iets schijnbaar kleins gebeurt zoals koude lucht of parfum en het hele systeem meteen protesteert. Astma gedraagt zich daarmee als een prikkelbaar ecosysteem in je borstkas; gevoelig, dynamisch en nauw verbonden met hoe je lichaam, omgeving en immuunsysteem elkaar beïnvloeden.

Oorzaken van astma: een web van aanleg, omgeving en immuundynamiek
Astma ontstaat zelden door één enkele factor; het is eerder een samenspel waarin erfelijke gevoeligheid, prikkels uit de omgeving en de manier waarop je immuunsysteem reageert elkaar allengs beïnvloeden. Sommige mensen hebben aangeboren hyperreactieve luchtwegen, anderen ontwikkelen astma na jaren blootstelling aan allergenen of irriterende stoffen. En steeds zie je hoe kleine veranderingen in leefstijl, luchtkwaliteit of hormonale balans het evenwicht kunnen verschuiven.
Erfelijke aanleg: de stille basis
Wie familieleden met astma of eczeem heeft, draagt vaak genetische varianten die de luchtwegwand gevoeliger maken. Deze genetische gevoeligheid betekent niet dat astma onvermijdelijk is; ze verlaagt slechts de drempel waarop ontsteking ontstaat. Een voorbeeld: kinderen met atopische aanleg hebben vaker een immuunsysteem dat gemakkelijk IgE aanmaakt, het antistofje dat allergische reacties aanvuurt.
Allergische prikkels: wanneer het immuunsysteem te enthousiast wordt
Veel astmatici reageren op huisstofmijt, graspollen, katten of schimmels. Bij contact produceert het lichaam histamine en andere ontstekingsmediatoren; mediatoren zijn stofjes die ontstekingsprocessen versterken. Dat veroorzaakt zwelling van de luchtwegwand en maakt de spiertjes in de bronchiën prikkelbaarder. Soms merk je dat als een lichte druk op de borst, soms als acuut piepen.

Niet-allergische triggers: koude lucht, rook en inspanning
Astma kan ook opvlammen zonder allergie. Koude, droge lucht kan de luchtwegen uitdagen; inspanning creëert een snelle luchtstroom waardoor de bronchiën tijdelijk vernauwen; rook en luchtvervuiling irriteren het slijmvlies direct. Denk aan die winterochtend waarop je buiten stapt en een scherpe ademteug al genoeg is om de borstkas te laten tegensputteren.
Virale infecties: de verstrooide architecten van astma bij kinderen
Bij jonge kinderen speelt virale schade een grote rol. Respiratoir syncytieel virus (RSV) of herhaalde luchtweginfecties kunnen de bronchiale gevoeligheid verhogen, soms zelfs jaren later. De luchtwegen blijven na zo’n infectie soms dunner, kwetsbaarder of juist overactief, waardoor astma gemakkelijker ontstaat.

Het microbioom: de stille regisseur in je luchtwegen
In gezonde luchtwegen leeft een klein doch divers ecosysteem van bacteriën. Bij astma is die diversiteit vaak lager. Minder variatie betekent minder stabiliteit; ontsteking ontstaat dan sneller. Een voorbeeld: onderzoeken tonen aan dat bepaalde bacteriesoorten die normaliter ontsteking remmen bij astmatici ontbreken, waardoor het immuunsysteem sneller in de overdrive gaat.
Professionele en chemische blootstelling: van bakkerij tot schoonmaakmiddelen
Sommige beroepsgroepen lopen meer risico. Meelstof in bakkerijen, isocyanaten in spuiterijen of reinigingsmiddelen met sterk prikkelende dampen kunnen astma uitlokken. Dit noemen we beroepsastma. Het ontstaat wanneer herhaalde irritatie leidt tot blijvende hyperreactiviteit.
Hormonale beïnvloeding: waarom puberteit en zwangerschap verschil maken
Hormonale schommelingen veranderen de gevoeligheid van slijmvliezen. Bij sommige vrouwen verbeteren klachten tijdens zwangerschap, bij anderen verergeren ze juist. Ook de puberteit kan het systeem resetten; bij sommige tieners verdwijnen de klachten zelfs volledig terwijl anderen juist astma ontwikkelen.
Na een infectie blijft het immuunsysteem soms op half-alarmsignaal staan. De zenuwuiteinden in de luchtwegwand zijn gevoeliger en reageren overdreven op prikkels. Dat gebeurt vooral na virale luchtweginfecties zoals verkoudheidsvirussen (rhinovirus), influenza of griep, RSV of SARS-CoV-2; zij irriteren het slijmvlies zodanig dat het herstel weken kan duren. Dit vormt de brug naar post-infectieuze bronchiale hyperreactiviteit, waarover later meer; een fenomeen dat duidelijk maakt dat de oorzaak van astma nooit enkel in het heden ligt maar ook in wat de luchtwegen eerder hebben meegemaakt.

Symptomen: wanneer de luchtwegen hun eigen taal spreken
Astmaklachten verschijnen zelden als één strak omlijnd signaal; het zijn variaties op een thema waarin ademhaling, slijmvliezen en prikkels elkaar beïnvloeden. Soms komt er een piep, soms een droge hoest die geen maat kent, soms een benauwdheid die niet helemaal te vatten is. De luchtwegen spreken hun eigen taal en die taal is prikkelbaar, wisselend en nauw verweven met je dagelijkse omgeving.
Piepende ademhaling en benauwdheid
De klassieke klacht is expiratoire dyspneu; dyspneu betekent kortademigheid tijdens het uitademen. Wanneer de gladde spiertjes rond de bronchiën zich plots samentrekken, wordt de doorgang smaller en ontstaat dat herkenbare piepende geluid. De borstkas voelt dan zwaarder, alsof er een hand op rust.

Hardnekkige hoest, vooral ’s nachts
Astma veroorzaakt vaak een droge, prikkelende hoest die vooral in de nacht opspeelt. Tijdens de slaap blijven de luchtwegen iets nauwer en reageert het slijmvlies gevoeliger op kleine prikkels. Een voorbeeld: een slaapkamer met iets drogere lucht kan al voldoende zijn om een reeks hoestbuien te ontketenen.
Drukkend gevoel op de borst
Veel mensen omschrijven het alsof de longen net niet volledig willen openen. Dat komt doordat ontsteking in de luchtwegwand zwelling veroorzaakt en meer slijm laat ontstaan; dat slijm vertraagt de luchtstroom en geeft een gevoel van weerstand.

Inspanningsgebonden klachten
Bij inspanning gaat de ademhaling sneller en die snelle luchtstroom droogt het slijmvlies tijdelijk uit. Hierdoor trekken de bronchiën soms reflexmatig samen. Je merkt het als een plots remmend gevoel tijdens sporten; de benen kunnen nog wel, maar de luchtwegen protesteren.
Aanhoudende gevoeligheid na verkoudheid
Een minder bekende klacht is dat astmaklachten weken kunnen nabranden na een virale infectie. De luchtwegzenuwen zijn dan overactief en reageren op koude lucht, parfum of lachen alsof het grote bedreigingen zijn. Dit verschijnsel vormt de brug naar post-infectieuze bronchiale hyperreactiviteit.
Meer slijmproductie
Slijmbekercellen, de cellen die slijm maken, worden bij astma actiever. Dat slijm is dikker en plakkeriger, wat zorgt voor krakende geluidjes bij het ademen en een gevoel dat er iets blijft hangen.
Subtielere signalen: onrust in de luchtwegen
Sommige mensen herkennen vooral een lichte interne spanning; een voorgevoel dat er iets niet klopt. Geen piep, geen echte hoest, maar een prikkelend bewustzijn van de luchtwegen. Dat gevoel ontstaat wanneer het immuunsysteem net iets te alert is en het slijmvlies nog nét niet tot een aanval overgaat.
Deze waaier aan symptomen laat zien dat astma zich nooit in één vorm vastzet; het volgt eerder patronen die je leert herkennen zodra je weet waar je op moet letten.

Verrassende fenomenen die astma dieper kleuren
Astma lijkt soms een eenvoudig verhaal van ontsteking en vernauwing, maar onder de oppervlakte speelt een rijker krachtenveld. De luchtwegen gedragen zich als een fijnmazig netwerk waarin immuuncellen, zenuwprikkels en structurele veranderingen elkaar beïnvloeden. Sommige processen zijn bekend, andere blijven onder de radar terwijl zij bepalend zijn voor de ernst, duur en grilligheid van klachten. Hieronder ontvouwt zich die verborgen laag; een laag die veel verklaart van het waarom achter astma.
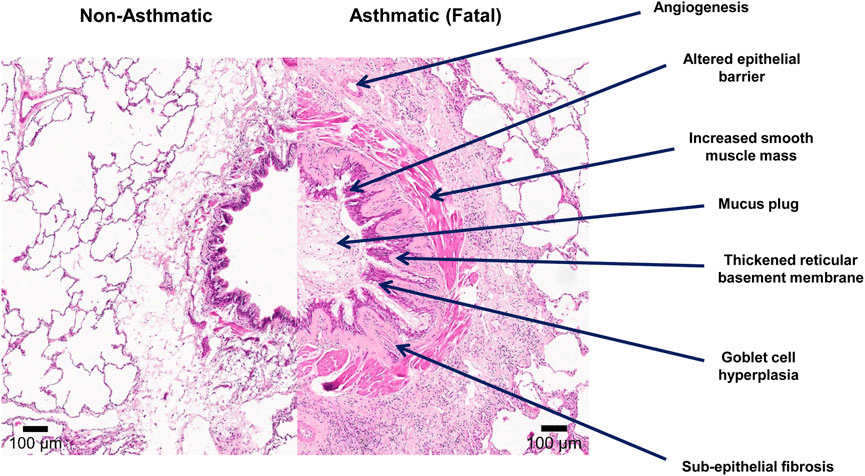
Airway remodelling: wanneer de luchtwegwand langzaam van karakter verandert
Langdurige ontsteking kan structurele veranderingen veroorzaken in de luchtwegwand; dit noemen we Airway remodelling. Het epitheel, de binnenste cel-laag, wordt dikker, de gladde spiertjes nemen toe en er verschijnen meer slijmproducerende cellen. Het resultaat is een luchtweg die stijver wordt en minder snel ontspant. Een fietspad dat allengs verandert in kasseien: je kunt er nog overheen, maar het kost meer moeite en elk hobbeltje voel je sterker.

Neuro-inflammatie: de zenuwen die mee gaan praten
Naast immuuncellen doen zenuwcellen soms mee in de ontstekingsreactie. Neuro-inflammatie verwijst naar de situatie waarin zenuwbanen zelf gevoeliger en actiever worden. Dat verklaart waarom sommige patiënten niet alleen benauwd zijn maar ook een verhoogde zintuiglijke prikkelbaarheid ervaren; parfum, kou of lachen kan dan disproportioneel binnenkomen. Het zenuwstelsel en de luchtwegen blijken onverwacht intiem verbonden.
📌 Casus: wanneer een lach te veel is
Daan, een 22-jarige sportstudent, merkte na een hardnekkige verkoudheid dat zijn luchtwegen zich eigenaardig gedroegen. Niet alleen een koude ademteug maakte hem benauwd, maar ook een onverwachte lachbui kon plots een golf van druk op de borst oproepen. Het voelde alsof zijn luchtwegen “met elke emotie meesprongen”. Bij onderzoek bleek dat de neuro-inflammatie na zijn infectie nog niet tot rust was gekomen; de zenuwuiteinden in de luchtwegwand stonden te scherp afgesteld en reageerden overdreven op kleine prikkels. Toen de ontsteking allengs zakte en zijn behandeling werd aangescherpt, verdwenen deze reacties geleidelijk.
De prikkelreflex: de invloed van de nervus vagus
De nervus vagus, de grote zwervende zenuw die ademhaling, hartslag en spijsvertering aanstuurt, reageert bij astma sneller en heviger. Een droge luchtstroom, rookwalm of zelfs een flinke lach kan via deze zenuw een reflexmatige bronchoconstrictie uitlokken; bronchoconstrictie betekent dat de spiertjes rond de bronchiën zich samenknijpen. Het laat zien hoe één enkele prikkel een systeem in beweging zet dat veel groter is dan de prikkel zelf.

Eosinofiel astma en de rol van cytokinen
Bij eosinofiel astma wemelt het in de luchtwegen van eosinofielen; dat zijn witte bloedcellen die ontsteking aanjagen. Zij produceren cytokinen, kleine signaalstofjes die andere immuuncellen activeren. Dit kan leiden tot chronische zwelling en hardnekkige klachten. Biologische therapieën zoals Fasenra richten zich op deze eosinofielen en temperen die ontstekingsgolf. Het is een precisiebenadering die aangeeft hoe verfijnd de mechanismen achter astma kunnen zijn.
Het microbioom: de onzichtbare balans tussen bacteriën
In de luchtwegen leeft een klein ecosysteem van bacteriën; dit noemen we het microbioom. Bij astma is die bacteriële balans vaak verstoord. Minder diversiteit betekent minder stabiliteit en dus een grotere kans op ontsteking. Een gezonde luchtweg lijkt op een tuin waarin verschillende planten elkaar in evenwicht houden. Wanneer dat evenwicht verschuift, krijgt ontsteking vrijer spel.

De nasleep van infecties: de opstuwende kracht achter hyperreactiviteit
Na een luchtweginfectie blijven zenuwuiteinden en slijmvliescellen soms wekenlang gevoeliger. Dat verklaart waarom astmapatiënten soms niet alleen heftiger maar ook langer reageren op triggers. Het immuunsysteem staat dan op half alarm en de luchtwegen gedragen zich als een instrument dat nog een tijdje naresoneert. Deze post-virale overgevoeligheid vormt een directe brug naar post-infectieuze bronchiale hyperreactiviteit, waar later apart op wordt ingezoomd.
Deze minder bekende fenomenen tonen dat astma geen enkelvoudige aandoening is maar een dynamisch weefsel van processen. Wie begrijpt wat er onderliggend speelt, herkent sneller waarom klachten komen en hoe zij zich ontwikkelen in de loop van de tijd.
Post-infectieuze bronchiale hyperreactiviteit: wanneer een verkoudheid langer blijft hangen dan je lief is
Soms lijkt een infectie verdwenen en toch protesteren de luchtwegen nog weken. Dat verschijnsel heet post-infectieuze bronchiale hyperreactiviteit; hyperreactiviteit betekent dat de bronchiën overdreven reageren op prikkels die normaal nauwelijks effect hebben. Het ontstaat wanneer een virus het slijmvlies tijdelijk kwetsbaarder maakt en de zenuwuiteinden gevoeliger achterlaat. Het hele systeem staat dan als het ware iets te strak gespannen.
Wat er precies misgaat
Na een infectie is het slijmvlies dunner en liggen immuuncellen nog half wakker. Daardoor reageren de luchtwegen op koude lucht, parfum of inspanning alsof er opnieuw gevaar dreigt. Een beperkte prikkel kan dan plots een salvo van hoest en benauwdheid uitlokken. Bij sommige mensen houdt dit twee weken aan, bij anderen meerdere maanden.
Toch is het mechanisme verrassend logisch. De luchtwegen proberen te herstellen maar zijn nog niet terug op hun oude stabiliteit. Het immuunsysteem speelt op safe; liever te veel reageren dan te weinig. Dat levert klachten op die nergens meer bij lijken te horen, omdat de oorspronkelijke verkoudheid al lang voorbij is.
Een voorbeeld uit de praktijk
Je loopt een supermarkt binnen en voelt een lichte parfumwalm. Voor anderen onschuldig, maar jouw longen reageren alsof er rook binnenkomt. De hoest begint, de borst trekt samen en je vraagt je af hoe lang dit nog gaat duren. Het is de overgevoeligheid die na de infectie is blijven hangen; een echo van een ontstekingsreactie die zichzelf nog niet heeft uitgezet.
Waarom dit bij astma extra vaak voorkomt
Astmapatiënten hebben al gevoeliger luchtwegen. Een verkoudheid schaft er dus niet alleen tijdelijk orde af, maar tilt de prikkelgevoeligheid naar een niveau dat pas na weken weer normaliseert. Sommige mensen ervaren het zelfs als een terugval in hun astma, terwijl het in werkelijkheid de na-ijling is van een doorgemaakte infectie.
Wanneer moet je alert zijn?
Als hoestbuien langer dan zes tot acht weken aanhouden, als inspanning plots veel moeilijker gaat of als er tegelijkertijd piepen, benauwdheid en nachtelijke verstoringen optreden, is het verstandig om een arts te raadplegen. Soms is aanvullende behandeling nodig om de luchtwegen weer tot rust te brengen.
Post-infectieuze bronchiale hyperreactiviteit laat zien hoe gevoelig het luchtwegsysteem is en hoe lang een ogenschijnlijk onschuldige verkoudheid kan doorwerken. Het vormt een sleutelfragment in het bredere astmamozaïek; wie dit stukje begrijpt, doorgrondt beter waarom klachten soms afwijkend, wisselend en langdurig kunnen zijn.
Wanneer naar de dokter?
Astma kent rustige weken, onrustige dagen en soms momenten waarop de luchtwegen zich zo nadrukkelijk melden dat professionele hulp nodig is. De kunst is om op tijd te herkennen wanneer klachten niet meer passen bij gewone variatie maar wijzen op gevaar, verslechtering of onvoldoende behandeling. Dit hoofdstuk markeert die grens; helder, concreet en zonder paniek, zodat je weet wanneer het raadzaam is om een arts te betrekken.

Rode vlaggen bij acute klachten
Er zijn situaties waarin je niet moet wachten. Bij ernstige benauwdheid, blauwe lippen, gebruik van hulpademhalingsspieren of moeite om volledige zinnen te spreken is onmiddellijke hulp nodig. Hulpademhalingsspieren zijn de spieren in de hals, schouders en borst die normaal niet veel meedoen bij rustige ademhaling; wanneer deze zichtbaar aanspannen betekent het dat de longen hard moeten werken om lucht naar binnen te krijgen. Ook een piep die plots heviger wordt en niet verbetert na een luchtwegverwijder vraagt om snelle medische beoordeling. Het lichaam trekt dan letterlijk aan de noodrem.
Wanneer klachten te lang blijven hangen
Hoest die langer dan zes tot acht weken aanhoudt, vooral na een doorgemaakte infectie, verdient aandacht. Dit kan passen bij post-infectieuze bronchiale hyperreactiviteit, maar het kan ook wijzen op onderbehandelde astma of een andere luchtwegaandoening. Een arts kan via spirometrie, FeNO-meting of allergietesten achterhalen wat er speelt.
Als de dagelijkse controle zoek raakt
Wanneer je vaker dan twee keer per week een kortwerkende luchtwegverwijder nodig hebt, ’s nachts wakker wordt door piep of druk op de borst, of merkt dat inspanning steeds lastiger wordt, is een evaluatie zinvol. Dit zijn signalen dat de ontsteking in de luchtwegwand onvoldoende onder controle is. Een aanpassing van de medicatie of inhalatietechniek kan dan al veel oplossen.
Specifieke situaties die onderzoek rechtvaardigen
Bij terugkerende longinfecties, vermoeden van beroepsmatige blootstelling of sterk allergische klachten is extra onderzoek aangewezen. Soms spelen eosinofielen, cytokinen of Airway remodelling een rol en is een gerichtere behandeling nodig. Ook tijdens zwangerschap, puberteit of overgang kan de balans verschuiven; veranderingen in klachten verdienen dan extra aandacht.
Regelmatige controles voor stabiele longen
Zelfs bij goed ingestelde astma blijft periodieke controle nodig. Huisartsen adviseren vaak eens per jaar een evaluatie, en vaker bij wisselende klachten. De arts kijkt dan naar longfunctie, medicijngebruik, inhalatietechniek en eventuele triggers die nog aandacht vragen. Deze routine houdt de luchtwegen stabiel en voorkomt dat kleine problemen grote worden.
Medische hulp zoeken is dus geen teken van zwakte maar een vorm van zorg voor een aandoening die gevoelig, veranderlijk en tegelijk goed te sturen is. Wie tijdig de grens herkent, houdt de ademruimte die het dagelijks leven nodig heeft.
Diagnose: hoe de puzzel van astma wordt gelegd
De diagnose astma ontstaat nooit uit één meetmoment; artsen combineren klachten, patronen en onderzoeken tot een samenhangend beeld. De luchtwegen laten zich namelijk niet altijd precies op het juiste moment testen. Soms is er piep, soms is er stilte, en juist dat grillige verloop maakt een zorgvuldige benadering noodzakelijk.
Longfunctieonderzoek: de eerste blik onder de motorkap
Spirometrie is het basisonderzoek waarmee artsen zien hoe soepel en krachtig de longen functioneren. Je haalt diep adem, sluit je lippen om het mondstuk en blaast zo krachtig mogelijk uit. Het apparaat meet vervolgens hoeveel lucht er in één seconde uit je longen komt; dat getal heet de FEV1. Bij astma zien we vaak dat deze waarde lager is dan verwacht, omdat de bronchiën door ontsteking of vernauwing minder lucht doorlaten. Het onderzoek is eenvoudig, veilig en geeft verrassend veel informatie over de toestand van de luchtwegen.
Daarna volgt meestal een tweede meting, maar pas nadat je een luchtwegverwijder hebt gekregen. Dit medicijn ontspant de gladde spiertjes rondom de bronchiën. Als de luchtwegen daarop reageren door wijder te worden, stijgt de FEV1 merkbaar. Dat noemen we reversibiliteit. Een duidelijke verbetering na medicatie past sterk bij astma, omdat het laat zien dat de vernauwing niet vastzit maar beïnvloedbaar is door behandeling.
Dit onderzoek vertelt niet alleen of astma waarschijnlijk is, maar ook hoe ernstig de vernauwing op dat moment is. Wanneer de waarden door de tijd heen sterk wisselen, wijst dat op prikkelbare luchtwegen. Bij langdurig verlaagde waarden kan er sprake zijn van structurele veranderingen zoals Airway remodelling. Spirometrie fungeert daarmee als een soort dagboek van de longen; het laat niet alleen zien hoe je ademhaling nu werkt, maar ook welke richting het systeem opgaat.
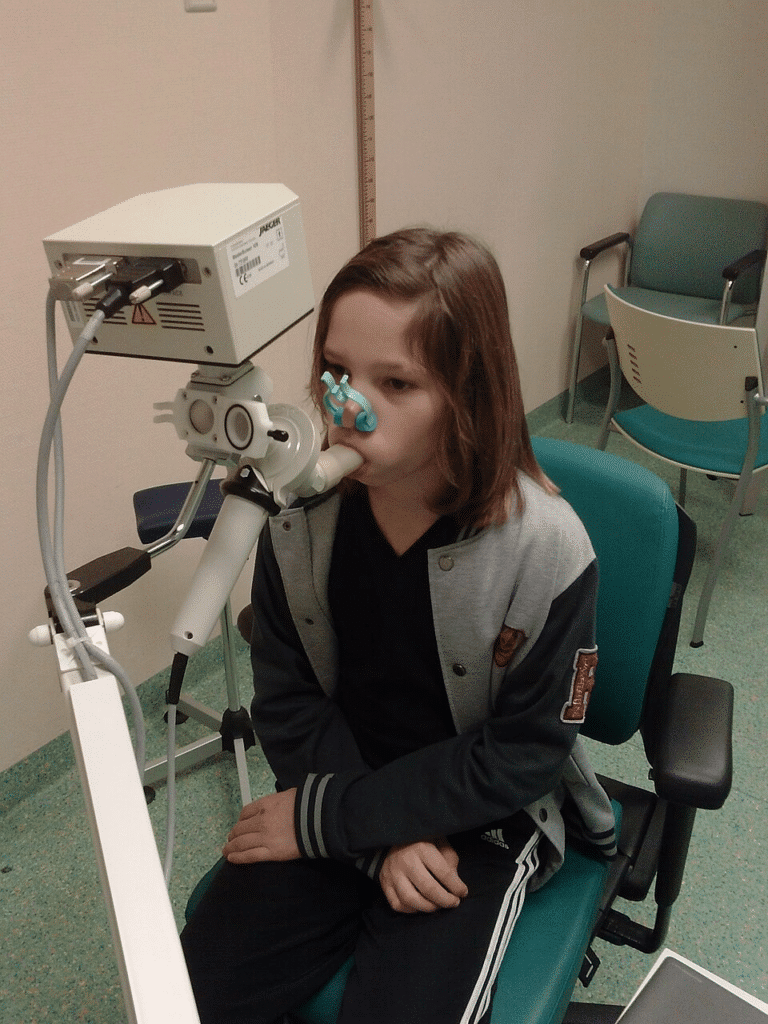
Piekstroommetingen thuis
De piekstroommeter is een eenvoudig buisje waarop je blaast om te zien hoe snel je lucht kunt uitademen. Artsen letten vooral op variatie over de dag. Grote schommelingen betekenen dat de luchtwegen wisselend vernauwd zijn, wat goed past bij astma.
Allergietesten
Met een huidpriktest of bloedonderzoek wordt gekeken naar IgE, de antistoffen die een rol spelen bij allergische reacties. Een positieve uitslag betekent niet automatisch dat de klachten daar vandaan komen, maar helpt wel om het landschap van mogelijke triggers in kaart te brengen.

FeNO-meting: de ontsteking in één adem
FeNO staat voor fractioneel exhaled nitric oxide. Het meet de hoeveelheid stikstofmonoxide in je uitgeademde lucht; een verhoogde waarde wijst op eosinofiele ontsteking in de luchtwegen. Vooral bij twijfelsituaties geeft deze meting extra houvast.
Aanvullende onderzoeken wanneer het beeld complex is
Soms blijft het verhaal diffuus en wil de arts meer zekerheid. Een CT-scan kan helpen bij verdenking op Airway remodelling of andere structurele afwijkingen. Bij terugkerende infecties wordt soms gekeken naar onderliggende immuunstoornissen. En bij beroepsastma spelen werkgerelateerde testen een rol, waarbij klachten tijdens werkuren worden vergeleken met klachten op vrije dagen.
Diagnostiek is geen checklist maar een proces dat meebeweegt met de persoon tegenover de arts. Wanneer klachten wisselend zijn, wanneer infecties lang blijven na-ijlen, of wanneer hyperreactiviteit alles vertroebelt, is die combinatie van metingen, gesprekken en patronen de sleutel om astma helder in beeld te krijgen.
Behandeling: hoe je de luchtwegen kalmeert en de ontsteking terugdringt
Astmabehandeling draait om twee grote lijnen: het dempen van ontsteking en het ontspannen van de spiertjes rond de bronchiën. Welke behandeling past hangt af van de ernst van de klachten, de patronen door de dag heen en de vraag of allergie, inspanning of infecties een hoofdrol spelen. De kunst is om de luchtwegen zo stabiel mogelijk te houden zodat zij minder snel in de kramp schieten.
Luchtwegverwijders: directe verlichting
Luchtwegverwijders zorgen voor snelle ademruimte. Kortwerkende varianten, zoals salbutamol, ontspannen binnen enkele minuten de gladde spiertjes rond de bronchiën. Dat merk je direct: de benauwdheid zakt weg en de lucht stroomt weer vrijer. Ze zijn bedoeld voor acute momenten, als je plots vastloopt in je ademhaling.
Daarnaast bestaan er langwerkende luchtwegverwijders, de zogenoemde LABA’s. Deze houden de bronchiën urenlang wijder, waardoor je ademhaling rustiger en stabieler blijft gedurende de dag en nacht. Ze pakken echter geen ontsteking aan. Daarom worden ze vrijwel altijd gecombineerd met een inhalatiecorticosteroïd.
Soorten luchtwegverwijders
Kortwerkende bèta-agonisten (SABA)
Dit zijn de bekende noodpuffers.
Ze werken snel, maar kort.
Voorbeelden
- Salbutamol (Ventolin, Airomir)
- Terbutaline (Bricanyl)
Gebruik
- bij een astma-aanval
- vóór inspanning
- als snelle redding

Langwerkende bèta-agonisten (LABA)
Deze middelen werken trager, maar houden de luchtwegen lang open.
Voorbeelden
- Formoterol
- Salmeterol
- Vilanterol
Belangrijk
Bij astma worden LABA’s nooit alleen gebruikt, maar altijd samen met een ontstekingsremmer (ICS). Alleen LABA gebruiken verhoogt het risico op ernstige aanvallen.
Anticholinerge luchtwegverwijders (LAMA en SAMA)
Deze groep werkt via het zenuwstelsel.
Kortwerkend (SAMA)
-
Ipratropium
Langwerkend (LAMA)
- Tiotropium
- Glycopyrronium
Bij astma worden LAMA’s soms toegevoegd bij ernstig of moeilijk behandelbaar astma, als extra stap naast ICS + LABA.

Inhalatiecorticosteroïden: het fundament van de behandeling
Inhalatiecorticosteroïden, afgekort ICS, vormen de ruggengraat van de astmabehandeling. Deze middelen remmen de chronische ontsteking in de wand van je luchtwegen. Minder ontsteking betekent concreet: minder zwelling, minder slijmvorming en een kleinere kans op blijvende schade, wat men airway remodelling noemt. Dat laatste is het proces waarbij je luchtwegen structureel veranderen door langdurige irritatie.
ICS werken niet acuut zoals een noodpuffer. Het effect bouwt zich geleidelijk op. Vaak merk je na enkele dagen al verbetering, maar het volle resultaat zie je pas na weken. Voor veel mensen is een lage tot matige dosis voldoende om de klachten onder controle te houden. Vandaar dat ICS het fundament vormen waarop het hele behandelplan rust. Zonder deze basis blijft elke andere therapie dweilen met de kraan open.
Bekende inhalatiecorticosteroïden
Er bestaan verschillende ICS-inhalatoren, met elk hun eigen werkzame stof. Enkele veelgebruikte voorbeelden:
- Pulmicort
Werkzame stof: budesonide
Veel voorgeschreven, ook bij kinderen. - Flixotide
Werkzame stof: fluticason
Sterk ontstekingsremmend effect. - Qvar
Werkzame stof: beclometason
Extra fijne verneveling, dringt diep in de longen door. - Alvesco
Werkzame stof: ciclesonide
Wordt pas actief in de longen, wat bijwerkingen kan beperken. - Asmanex
Werkzame stof: mometason
Vaak eenmaal daags te gebruiken.
Hoewel de namen verschillen, doen ze in essentie hetzelfde: ze temperen de ontstekingsreactie in je luchtwegen. Welke inhalator je krijgt, hangt af van je klachten, leeftijd, inhalatietechniek en eventuele bijwerkingen. Dat maakt de keuze maatwerk, geen standaardrecept.
Combinatie-inhalatoren (ICS + LABA)
Wanneer een inhalatiecorticosteroïd (ICS) alleen onvoldoende werkt, schrijft de arts vaak een combinatie-inhalator voor. Daarin zitten twee stoffen:
- een ontstekingsremmer (ICS); én
- een langwerkende luchtwegverwijder (LABA).
Die combinatie zorgt ervoor dat de ontsteking wordt afgeremd, terwijl de luchtwegen tegelijk wijder open blijven staan. Dat geeft rust op de achtergrond en meer ademruimte bij inspanning.
Je kunt het vergelijken met een deur die niet alleen wordt geolied (ontsteking remmen), maar ook actief wordt opengehouden (luchtwegverwijding). Vooral mensen die meerdere keren per dag klachten ervaren, hebben hier baat bij.
Symbicort
Symbicort bevat budesonide (ICS) en formoterol (LABA). Het bijzondere aan Symbicort is dat het soms zowel als onderhoudsmedicatie als noodinhalator wordt gebruikt. Formoterol werkt namelijk relatief snel, terwijl budesonide de ontsteking op de lange termijn afremt.Voor wie?
Mensen met matig tot ernstig astma die ondanks losse puffers klachten houden.
Foster
Foster combineert beclometason (ICS) met formoterol (LABA).
De werkzame stoffen zijn extra fijn verneveld, waardoor ze dieper in de longen doordringen. Dat kan vooral nuttig zijn bij mensen met gevoeligere of kleinere luchtwegen.
Kenmerk
Snelle werking én langdurige stabilisatie.
Seretide
Seretide bestaat uit fluticason (ICS) en salmeterol (LABA).
Salmeterol werkt lang, maar niet snel. Daarom is Seretide géén noodpuffer, maar puur bedoeld als onderhoudsbehandeling.
Belangrijk
Altijd combineren met een aparte snelwerkende inhalator voor aanvallen.
Relvar Ellipta
Relvar bevat fluticasonfuroaat (ICS) en vilanterol (LABA).
Dit middel wordt één keer per dag gebruikt, wat het gebruiksgemak vergroot.
Voordeel
Minder innamemomenten, wat therapietrouw kan verbeteren.
Flutiform
Flutiform combineert fluticason (ICS) met formoterol (LABA).
Het werkt vergelijkbaar met Symbicort, maar met een andere samenstelling.
Waarom kiest de arts voor een combinatie?
Een combinatie-inhalator wordt ingezet wanneer:
- je ondanks ICS nog benauwd blijft
- je vaak een noodpuffer nodig hebt
- je ’s nachts wakker wordt door klachten
- inspanning snel kortademigheid geeft
Dan is enkel ontstekingsremming niet genoeg. De luchtwegen moeten ook actief open worden gehouden.
📌 Kort gezegd
ICS kalmeert, LABA opent.
Samen zorgen ze voor meer stabiliteit in je ademhaling.
Wanneer combinatie-inhalatoren niet meer volstaan
Bij sommige mensen blijven de klachten bestaan, ondanks trouw gebruik van een ICS + LABA-combinatie. Je blijft benauwd, krijgt geregeld longaanvallen of merkt dat inspanning steeds lastiger wordt. In dat geval kan de arts een volgende stap overwegen: triple therapie.
Triple therapie betekent dat er drie werkzame stoffen in één inhalator zitten:
- een ontstekingsremmer (ICS)
- een langwerkende luchtwegverwijder (LABA)
- een extra luchtwegverwijder van een ander type (LAMA)
Die derde stof, de LAMA (long acting muscarinic antagonist), zorgt ervoor dat de luchtwegen nóg langer open blijven. Het is alsof er een extra grendel van de deur wordt gehaald.
Trimbow
Trimbow combineert:
- beclometason (ICS) → remt ontsteking
- formoterol (LABA) → ontspant luchtwegspieren
- glycopyrronium (LAMA) → voorkomt nieuwe vernauwing
Hierdoor pakt Trimbow je longklachten van drie kanten tegelijk aan.
Het wordt vooral ingezet bij:
- ernstig astma dat slecht onder controle blijft
- COPD met frequente exacerbaties
Trimbow is géén noodpuffer, maar een onderhoudsbehandeling die je dagelijks gebruikt.

Trelegy Ellipta
Trelegy bevat:
- fluticason (ICS)
- vilanterol (LABA)
- umeclidinium (LAMA)
Ook dit is een triple therapie-inhalator, vaak één keer per dag.
Het gebruiksgemak is groot, wat de therapietrouw kan verbeteren.
Wat is het voordeel van triple therapie?
Triple therapie kan zorgen voor:
-
minder longaanvallen
-
betere longfunctie
-
minder noodpuffers
-
meer energie bij dagelijkse activiteiten
Ofschoon het geen genezing biedt, kan het de kwaliteit van leven duidelijk verbeteren.
Wanneer beslist de arts tot opschalen?
De arts kijkt onder meer naar:
-
hoe vaak je benauwd bent
-
hoeveel exacerbaties je hebt gehad
-
je longfunctietesten
-
hoe goed je huidige medicatie werkt
Pas als blijkt dat combinatie-inhalatoren tekortschieten, wordt triple therapie overwogen. Het is dus geen “zwaar middel om zomaar te proberen”, maar een gerichte vervolgstap.
📌 Kort samengevat
ICS + LABA = basiscombinatie
ICS + LABA + LAMA = triple therapie
Meer middelen betekent niet “zwaarder”, maar slimmer afgestemd op jouw klachtenpatroon.
Leukotrieenantagonisten
Leukotriënen zijn ontstekingsstofjes die vernauwing en slijmvorming versterken. Middelen zoals montelukast blokkeren deze route. Bij mensen met allergisch astma of veel nachtelijke klachten kan dit een welkome toevoeging zijn.
Biologische therapieën: precisiewerk bij ernstig astma
Bij ernstig eosinofiel of allergisch astma worden soms biologische medicijnen ingezet. Fasenra richt zich op eosinofielen en vermindert hun aantal; Xolair bindt IgE en tempert zo allergische ontsteking; Dupixent onderdrukt specifieke ontstekingsroutes die de luchtwegen voortdurend prikkelbaar houden. Deze middelen geven geen algemene ontstekingsremming maar grijpen doelgericht in op één mechanisme.

Longfysiotherapie en ademregie
Longfysiotherapie helpt om efficiënter te ademen, slijm los te krijgen en verkeerde patronen te herkennen. Sommige mensen houden de schouders te hoog of ademen te snel, waardoor benauwdheid sneller optreedt. Ademtechniek maakt dan een groot verschil.
Triggers vermijden, luchtkwaliteit verbeteren
Rook vermijden blijft cruciaal; zelfs korte blootstelling verhoogt luchtwegontsteking. Ook luchtvervuiling, parfum en sterk stoffige ruimtes kunnen klachten versterken. Een luchtreiniger of betere ventilatie helpt om de prikkeldrempel te verhogen.
Juiste inhalatietechniek
Veel klachten blijven bestaan doordat de inhalator niet optimaal wordt gebruikt. Een te snelle inademing, een onvolledige ademstop of een vergeten uitademing vooraf kan de medicijnopname halveren. Een korte instructie van arts of apotheker verandert soms het hele beeld.
De behandeling van astma is dus geen enkelvoudige ingreep maar een combinatie van gerichte medicatie, leefstijlaanpassingen en goede vaardigheid in inhaleren. Wanneer die drie samenkomen ontstaat rust in de luchtwegen; een rust die het hele lichaam merkt.
Zelfzorgmaatregelen: wat je zelf kunt doen om je luchtwegen stabiel te houden
Zelfzorg bij astma is geen bijzaak maar een stille krachtbron. De luchtwegen reageren op ritme, omgeving en gedrag. Kleine aanpassingen maken soms meer verschil dan een extra puf. Het gaat om herkenning, preventie en het onderhouden van een leefpatroon waarin de luchtwegen minder snel in de weerstand schieten.
Herken je eigen patronen
Astma volgt vaak terugkerende lijnen. Sommige mensen piepen vooral ’s nachts, anderen bij inspanning of tijdens koude ochtenden. Door bij te houden wanneer klachten opvlammen zie je allengs welk patroon er onder ligt. Dit helpt niet alleen bij zelfzorg maar ook bij gesprekken met de arts.
Ventilatie en luchtkwaliteit
Frisse, schone lucht is een van de mildste maar krachtigste helpers. Regelmatig ventileren voorkomt dat huisstof, kookdampen of parfumresten blijven hangen. Bij smog of pollenpieken kan juist binnen blijven verstandiger zijn. Een luchtreiniger kan helpen bij fijnstofgevoeligheid; hij filtert de kleine deeltjes die het slijmvlies irriteren.
Matige, regelmatige beweging
Rustige beweging zoals wandelen of fietsen verbetert de conditie van de ademspieren en maakt de longen flexibeler. Wie last heeft van inspanningsastma kan vooraf een luchtwegverwijder gebruiken; dat verruimt de bronchiën zodat zij minder snel in de kramp schieten.

Warmte en kou slim benutten
Koude droge lucht is een klassieke trigger. Een sjaal voor mond en neus warmt de ingeademde lucht iets op. Binnen kunnen warmere douches juist slijm losmaken. Het draait om balans: de luchtwegen zijn gevoelig voor extreme verschillen.
Voorkom rook en scherpe geuren
Zelf niet roken is vanzelfsprekend, maar ook meeroken of incidentele blootstelling aan rook kan klachten opwekken. Kruidige kaarsen, sterke schoonmaakmiddelen en parfums hebben hetzelfde effect. Door deze prikkels te vermijden houd je de luchtwegwand rustiger.

Gezonde leefstijl voor stabielere ontsteking
Voldoende slaap en voeding met veel groenten en vezels ondersteunen het immuunsysteem. Een stabieler immuunsysteem betekent minder schommelingen in ontstekingsactiviteit. Bij sommige mensen helpt gewichtsafname, omdat overtollig lichaamsgewicht druk op de borstkas verhoogt en de longfunctie iets kan beperken.

Stress verminderen
Stress verhoogt de gevoeligheid van de nervus vagus, de zenuw die mede bronchoconstrictie aanstuurt. Korte ademhalingsoefeningen, vaste routines en ontspanningstechnieken kunnen dit dempen. Denk aan vier tellen inademen, twee tellen pauze, zes tellen uitademen; een eenvoudig ritme dat het ademhalingssysteem tot rust brengt.
Houd je inhalatoren paraat en controleer de houdbaarheid
Inhalatoren werken alleen goed wanneer ze up-to-date zijn en correct worden gebruikt. Controleer de doseerteller en zorg dat je altijd een werkend exemplaar bij je hebt. Een vergeten of verlopen inhalator is een klassieke oorzaak van onnodige klachten.
Werk met je omgeving mee
Familie en vrienden hoeven geen longspecialisten te worden, maar simpele afspraken helpen. Even wachten met spuiten van deodorant, ramen openen bij schoonmaken of rekening houden met pollenpieken maakt het dagelijks leven veel draaglijker.
Zelfzorg betekent niet dat je astma alleen moet oplossen; het betekent dat je luchtwegen een omgeving krijgen waarin zij minder hoeven te vechten. Zo ontstaat er ruimte, rust en een ademhaling die weer vanzelfsprekend mag aanvoelen.
Kruidengeneeskunde en astma: wat wél en niet onderbouwd is
Kruidengeneeskunde trekt veel aandacht bij astma, maar slechts een paar middelen hebben redelijke wetenschappelijke onderbouwing. De meeste kruiden zijn eerder aanvullend dan vervangend; zij beïnvloeden ontsteking of ontspanning licht, maar grijpen niet diep genoeg in om inhalatiemedicatie te vervangen. Het helpt om dat onderscheid helder te houden: wat werkt enigszins, wat is voorlopig, en wat moet je beter vermijden.
Gember: milde ontstekingsremmer met beperkte maar interessante data
Gember bevat gingerolen, stoffen met een lichte ontstekingsremmende werking. Kleine studies laten zien dat gemberextract bepaalde gladde spiercellen in de luchtwegen kan ontspannen. Dat kan theoretisch bronchoconstrictie verminderen. De effecten zijn bescheiden en wisselend, maar niet onlogisch binnen het biologische mechanisme. Gember kan dus ondersteunend zijn, vooral bij klachten die neigen naar irritatie of post-infectieuze hyperreactiviteit. Het vervangt geen inhalator, maar werkt voor sommige mensen als een soort zachte demper.

Kurkuma: ontsteking remmen, mits goed opgenomen
Kurkuma bevat curcumine; dat stofje heeft in laboratoriumonderzoek duidelijke ontstekingsremmende eigenschappen. De uitdaging is opname: curcumine wordt slecht geabsorbeerd tenzij het wordt gecombineerd met vet of piperine uit zwarte peper. Er zijn aanwijzingen dat curcumine de IgE-gemedieerde ontstekingsroute iets kan afzwakken. De klinische winst bij astma is tot nu toe bescheiden maar wel richtinggevend: iets minder ontstekingsactiviteit, iets meer subjectieve luchtwegcomfort.

Tijm en rozemarijn: oude remedies met moderne nuance
Tijm bevat thymol, een stof die slijm losser kan maken en lichte antimicrobiële werking heeft. Bij astma kan dit vooral helpen wanneer een virale infectie de luchtwegen prikkelt. Het effect is subtiel maar soms merkbaar: soepeler ophoesten en iets rustigere slijmvliezen. Rozemarijn bevat carnosol en rosmarinezuur; deze remmen bepaalde ontstekingsenzymen. De werking is mild, maar past bij mensen die vooral last hebben van prikkelgevoelige luchtwegen zonder zware exacerbaties.

Zwarte komijn (Nigella sativa): interessant maar nog verre van hard bewijs
Nigella sativa duikt regelmatig op in gesprekken over astma. Sommige kleine onderzoeken suggereren dat thymoquinone, een actieve stof uit de zaden, ontsteking kan remmen en de luchtwegen licht kan verwijden. De studies zijn klein, heterogeen en niet sterk genoeg om harde conclusies te trekken, maar wél interessant genoeg om te volgen. Het kan een plaats hebben als aanvullend middel, vooral bij mensen met allergische gevoeligheid.

Munt en eucalyptus: verlichting van luchtwegprikkeling, maar geen longverwijder
Eucalyptusolie bevat cineol, dat slijm iets dunner kan maken en een gevoel van vrijere adem geeft. Dat effect is grotendeels subjectief; de luchtwegen worden er niet daadwerkelijk wijder van. Munt werkt verfrissend op de slijmvliezen maar doet weinig aan ontsteking. Beide middelen zijn bruikbaar als comfort, niet als behandeling.
Wat voorzichtigheid vraagt
Sommige kruiden hebben interacties met medicatie. Grote hoeveelheden kurkuma kunnen de bloedstolling beïnvloeden. Eucalyptusolie mag nooit puur worden ingenomen. Kruidentheeën met sterke prikkelende etherische oliën kunnen juist hoest uitlokken wanneer de luchtwegen nog niet hersteld zijn van een infectie. De stelregel blijft eenvoudig: als het slijmvlies geïrriteerd is, vermijd dan alles wat scherp, heet of sterk aromatisch is.
De essentie
Kruidengeneeskunde kan ondersteunend zijn, vooral bij lichte ontstekingsprikkels of slijmproblemen. Maar de bewezen effecten zijn mild; geen enkel kruid komt in de buurt van de werkzaamheid van inhalatiecorticosteroïden of luchtwegverwijders. De winst zit vooral in comfort, kleine verbeteringen in herstel en het gevoel dat de luchtwegen minder druk ervaren. Wie kruiden verstandig inzet in combinatie met reguliere behandeling, kan er soms merkbaar baat bij hebben.
Leven met astma: houvast vinden in een aandoening die meebeweegt
Leven met astma betekent leven met een systeem dat gevoelig is voor nuance. De luchtwegen reageren op ritme, nachtrust, luchtkwaliteit, emoties, inspanning, infecties en soms zelfs op dat ene wolkje parfum in de gang van de supermarkt, op het werk of in de kerk. Het lijkt fragiel, maar dat is slechts één helft van het verhaal. De andere helft is dat astma opmerkelijk beïnvloedbaar is; het reageert op aandacht, op regelmaat, op goede behandeling en op een omgeving die meewerkt. Wie dat begrip eenmaal ontwikkelt, merkt dat de aandoening minder intimiderend wordt en allengs een plek krijgt in het dagelijks leven.
Ritme en voorspelbaarheid geven rust
Astma gedijt slecht bij onverwachte extremen. Onregelmatige nachten, plots zware inspanning of een kamer vol prikkelende dampen kunnen het systeem ontregelen. Daarom werkt een vast levensritme als een soort tegengewicht. Niet strak of dwingend, maar helder genoeg om de luchtwegen een voorspelbare omgeving te geven. Veel mensen ontdekken dat zij minder klachten hebben wanneer slaap, maaltijden en beweging een herkenbare cadans vormen. Het lichaam houdt van patronen; de luchtwegen des te meer.
Herkenning van signalen verandert alles
Wie astma heeft, leert na verloop van tijd de subtiele voorboden kennen. Een licht kriebelend gevoel in de borst, een hoestje zonder aanleiding, een inspanning die net iets zwaarder valt. Deze kleine signalen vormen geen bedreiging maar een uitnodiging om even op de rem te trappen. Een extra pufje gebruiken, een prikkel vermijden, een pauze nemen; het zijn kleine ingrepen die grote aanvallen kunnen voorkomen. Het is de kunst om niet pas bij piek of paniek te reageren maar al in het grensgebied waarin de luchtwegen proberen duidelijk te maken dat zij aandacht nodig hebben.
De emotionele kant: onzekerheid en vertrouwen
Benauwdheid is nooit louter lichamelijk; er zit altijd een emotionele component aan vast. Het lichaam protesteert, de adem stokt en meteen verkleurt het gevoel van veiligheid. Sommige mensen ontwikkelen daardoor een zekere hyperalertheid: telkens luisteren naar de borst, telkens checken of de lucht vrij doorstroomt. Het is begrijpelijk, maar het vraagt begeleiding. Vertrouwen keert terug wanneer de klachten voorspelbaarder worden, wanneer medicatie stabiel is ingesteld en wanneer iemand de taal van zijn eigen luchtwegen leert verstaan. Dat vertrouwen groeit langzaam maar het groeit wel, en het is een belangrijk onderdeel van de levenskwaliteit.
De rol van omgeving en relaties
Astma staat niet los van de wereld waarin iemand leeft. Een huisgenoot die rookt, een werkplek met fijnstof, een sportzaal met chloorlucht; het zijn factoren die de aandoening zwaarder kunnen maken. Wanneer de omgeving zich enigszins aanpast, ontstaat er ruimte. Soms gaat het om simpele afspraken zoals ramen openen bij schoonmaken of geen parfum gebruiken vlak voor je samen de deur uit gaat. Omstanders hoeven geen longarts te zijn, maar een beetje begrip en samenwerking scheelt veel spanning.
Leren omgaan met grenzen zonder ze als beperking te zien
Astma legt grenzen, maar het zijn grenzen die kunnen verschuiven. Velen sporten prima, reizen moeiteloos en leven voluit binnen wat voor hen werkt. Het vraagt alleen realisme. Een koude winterrun kan prima, maar misschien met een sjaal voor mond en neus. Een stedentrip lukt uitstekend, maar misschien met medicatie binnen handbereik. Zo ontstaat een natuurlijke balans tussen voorzichtigheid en vrijheid. Grenzen blijken dan geen hek maar een bewegende lijn die je steeds beter leert lezen.

Zelfregie als sleutel tot een betere toekomst
Naarmate iemand meer inzicht krijgt in hoe astma werkt, verandert de hele beleving. De aandoening verschuift van iets wat je overkomt naar iets waarmee je samenwerkt. Dat is het punt waarop levenskwaliteit echt stijgt. Slechte dagen blijven bestaan, maar ze verrassen minder. Goede dagen worden vaker mogelijk, omdat ontsteking rustiger blijft en hyperreactiviteit minder ruimte krijgt. Zelfregie verschijnt in kleine dingen: medicatie trouw gebruiken, inhalatietechniek aanscherpen, rook vermijden, nachtrust bewaken, tijdig medische hulp zoeken.
Een aandoening die niet stilstaat maar wel te sturen is
Astma beweegt mee met leeftijd, hormonen, leefstijl en omgeving. Dat maakt het grillig maar ook kneedbaar. De vooruitzichten zijn de afgelopen decennia sterk verbeterd; betere medicatie, fijnere inhalatoren en gerichte biologische therapieën maken dat veel mensen aanzienlijk minder beperkingen ervaren dan vroeger. De luchtwegen zullen altijd gevoelig blijven, maar zij kunnen ook kalm worden gehouden met de juiste zorg.
Leven met astma is geen verhaal van voortdurend gebrek maar een verhaal van balans. Het vraagt aandacht, maar die aandacht betaalt zich terug in rust, veiligheid en ademruimte. En juist dat maakt de aandoening minder een vijand en meer een systeem dat, mits goed begrepen, verrassend goed met je wil samenwerken.
Prognose: een aandoening die meebeweegt met tijd, leeftijd en leefstijl
De prognose van astma is minder lineair dan vaak wordt gedacht. Sommige kinderen groeien hun klachten allengs voorbij terwijl anderen pas op volwassen leeftijd last krijgen. Bij veel mensen verloopt astma golvend; rustige periodes, gevolgd door weken waarin de luchtwegen weer prikkelbaarder zijn. Dat wisselende karakter komt doordat ontsteking, omgeving en hormonen voortdurend van invloed zijn op de bronchiën.
De rol van behandeling en ontstekingscontrole
Wie consequent inhalatiecorticosteroïden gebruikt en prikkels weet te beperken, ziet vaak een duidelijke verbetering. Goede ontstekingsremming verkleint de kans op Airway remodelling; remodelling zijn de structurele veranderingen in de luchtwegwand die astma blijvend kunnen verergeren. Door tijdig in te grijpen blijft de luchtweg soepeler en reageert hij minder driftig op prikkels.
Leeftijd, hormonen en levensfase
In de puberteit kan astma verbeteren of juist opkomen; dit hangt samen met hormonale schommelingen die het slijmvlies gevoeliger maken. Bij volwassenen spelen leefstijl, gewicht, stress en luchtkwaliteit een grote rol. Tijdens zwangerschap zien sommige vrouwen hun klachten stabiliseren, bij anderen verscherpen zij juist. De prognose volgt dus ook de levensfase.
Het effect van infecties en hyperreactiviteit
Elke luchtweginfectie kan tijdelijk roet in het eten gooien. Soms wekenlang, zeker wanneer post-infectieuze bronchiale hyperreactiviteit een rol speelt. Toch is dat meestal een voorbijgaand fenomeen; zodra het slijmvlies hersteld is, keert de basisrust terug.
Ernstig astma: meer risico, maar betere opties
Bij ernstig eosinofiel of allergisch astma kan het ziekteverloop hardnekkiger zijn. Biologische therapieën hebben de prognose echter merkbaar verbeterd. Door gericht in te grijpen op één immuunroute wordt het aantal exacerbaties lager en neemt de longfunctie minder snel af.
Wat dit alles betekent voor het dagelijks leven
Astma hoeft het leven niet te bepalen, mits het goed wordt behandeld en de omgeving meewerkt. Veel mensen sporten, reizen en werken zonder grote beperkingen. De belangrijkste voorspeller voor een gunstige prognose is niet de ernst van het begin, maar de kwaliteit van de langdurige controle: stabiele ontsteking, gezonde luchtkwaliteit, tijdige aanpassing van medicatie en een leefstijl die de luchtwegen ondersteunt.
Lees verder
Wie verder wil lezen over de vele gezichten van astma vindt rijke aanknopingspunten in verwante artikelen: in Airway remodelling: hoe je luchtwegen allengs veranderen bij astma, long covid en hardnekkige ontsteking lees je hoe structurele veranderingen ontstaan en waarom zij klachten hardnekkiger maken; Fasenra® (benralizumab): werking astma-injectie, ervaringen en bijwerkingen laat zien hoe biologische therapie bij ernstig eosinofiel astma het verschil kan maken; wie wil begrijpen waarom sommige kinderen kwetsbaarder zijn, vindt context in Kinderen met overgewicht hebben een hoger risico op astma; een verdieping in ontstekingsprofielen volgt in Eosinofiele astma: symptomen, oorzaken en behandeling; de nasleep van virale infecties sluit naadloos aan bij Post-infectieuze bronchiale hyperreactiviteit; aanvullende ondersteuning via kruiden komt terug in Schisandra chinensis en Boswellia serrata; en wie de impact van nieuwe virussen op luchtwegen wil duiden, vindt een actuele analyse in Variant XFG (Stratus) in beeld. Zo ontstaat een bredere blik op hoe luchtwegen reageren, herstellen en soms ontregelen, afhankelijk van prikkel, aanleg en levensfase.
Let op: Deze tekst is uitsluitend bedoeld ter algemene informatie en vervangt geen professioneel medisch advies. Raadpleeg bij gezondheidsklachten altijd een arts.
Bronnen
- Global Initiative for Asthma (GINA). (2024).
Global Strategy for Asthma Management and Prevention.
https://ginasthma.org/gina-reports/
Gezaghebbende internationale richtlijn voor diagnose, behandeling, fenotypes (zoals eosinofiel astma) en longfunctietests. - Wenzel, S. E. (2012).
Asthma phenotypes: The evolution from clinical to molecular approaches.
Nature Medicine, 18(5), 716–725. https://doi.org/10.1038/nm.2678
Uitstekende bron over airway remodelling, eosinofiele ontsteking en mechanismen achter moeilijk-behandelbaar astma. - Holgate, S. T. (2012).
Innate and adaptive immune responses in asthma.
Nature Medicine, 18(5), 673–683. https://doi.org/10.1038/nm.2731
Beschrijft de immunologische basis van hyperreactiviteit, cytokinen en neuro-inflammatie. - Gibson, P. G., & Vertigan, A. E. (2015).
Chronic cough and post-infectious cough: An update.
Current Opinion in Allergy and Clinical Immunology, 15(3), 203–209.
https://doi.org/10.1097/ACI.0000000000000150
Relevante bron over post-infectieuze bronchiale hyperreactiviteit en aanhoudende prikkelhoest.
Reacties en ervaringen
Hieronder kun je reageren op dit artikel. Je kunt bijvoorbeeld je ervaringen delen over astma, of tips geven. Wij stellen reacties zeer op prijs. Reacties worden niet automatisch (direct) gepubliceerd. Dit gebeurt nadat ze door de redactie gelezen zijn. Dit om ‘spam’ of anderszins ongewenste c.q. ongepaste reacties eruit te filteren. Daar kunnen soms enige uren overheen gaan.

Mijn aanvallen komen meestal in de vooravond voor en duren soms 2 a 3 uur.
Op mijn linker zijde kan ik niet slapen want dan krijg ik een aanval. Ik hoest veel taaie slijmen op en kan soms geen lucht binnen krijgen. Ik ben in behandeling bij een longarts en krijg 2 maal per week kine kan er nog meer gedaan worden?
Geen hartproblemen of angio oedeem? Mensen met hartproblemen slapen vaak niet graag op hun linker zijde omdat het hart dan schijnbaar harder moet werken