Last Updated on 18 januari 2026 by M.G. Sulman
Osteoporose, ook wel botontkalking genoemd, is een aandoening waarbij je botten langzaam hun stevigheid verliezen doordat de botdichtheid afneemt. Het verraderlijke is dat je dit proces meestal niet voelt, totdat er plots een bot breekt na een onschuldige val. Typische risico’s zijn hogere leeftijd, hormonale veranderingen, weinig beweging en een tekort aan calcium of vitamine D. Je botten worden brozer, je houding kan veranderen en breuken liggen op de loer. Wat kun je zelf doen om schade te voorkomen?
Gebruik de inhoudsopgave om snel te navigeren
- 1 Wat is osteoporose precies?
- 2 Hoe ontstaat botontkalking?
- 3 Wie loopt extra risico?
- 4 Symptomen: de stille dief
- 5 Onderzoek en diagnose
- 6 Behandeling: wat kan de arts doen?
- 7 Wat kun je zelf doen?
- 8 Osteoporose bij jongeren?
- 9 Feiten en fabels
- 10 Wanneer moet je naar de huisarts?
- 11 Slotbeschouwing
- 12 Lees verder
- 13 Bronnen
- 14 Reacties en ervaringen
Wat is osteoporose precies?
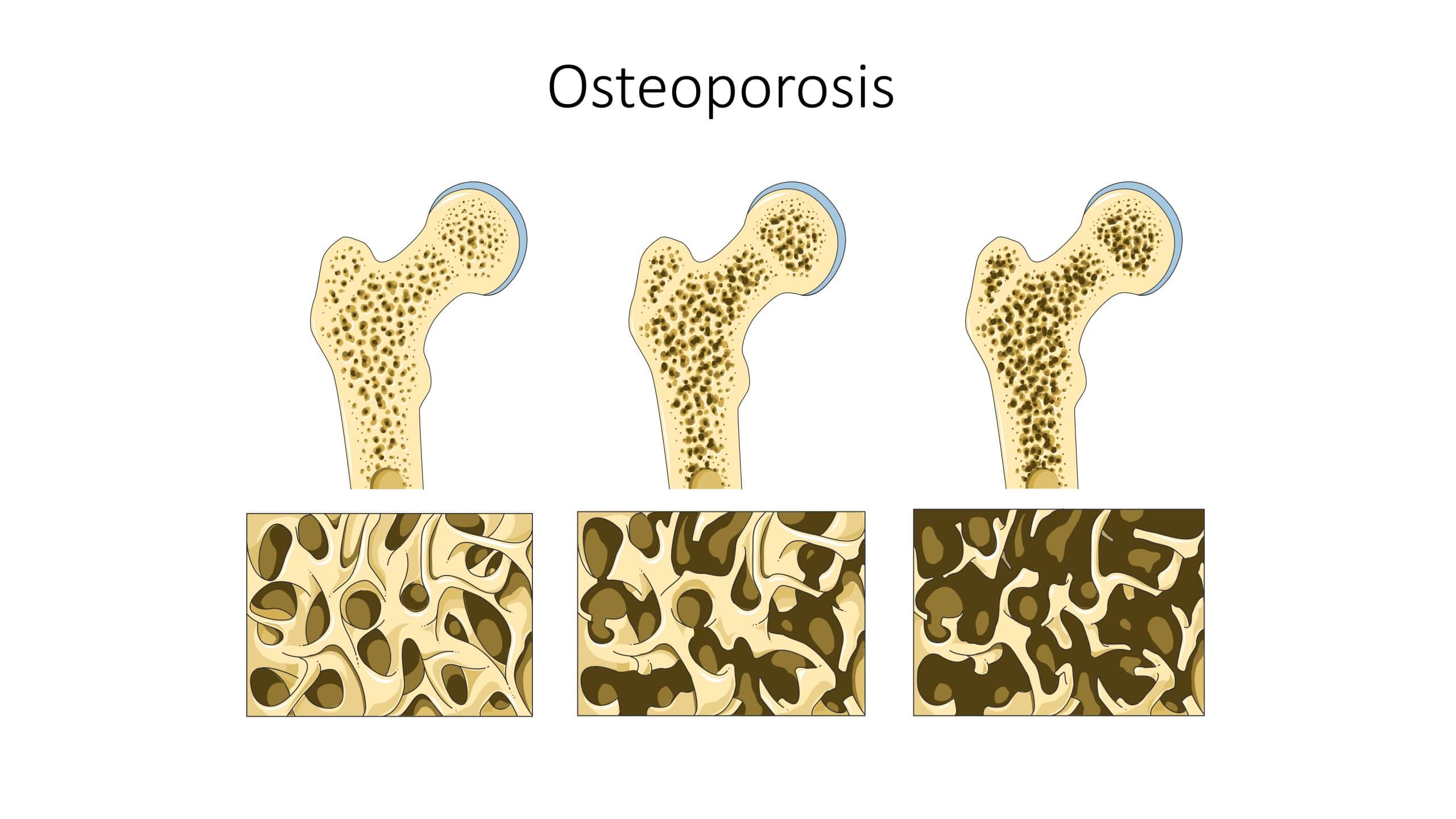
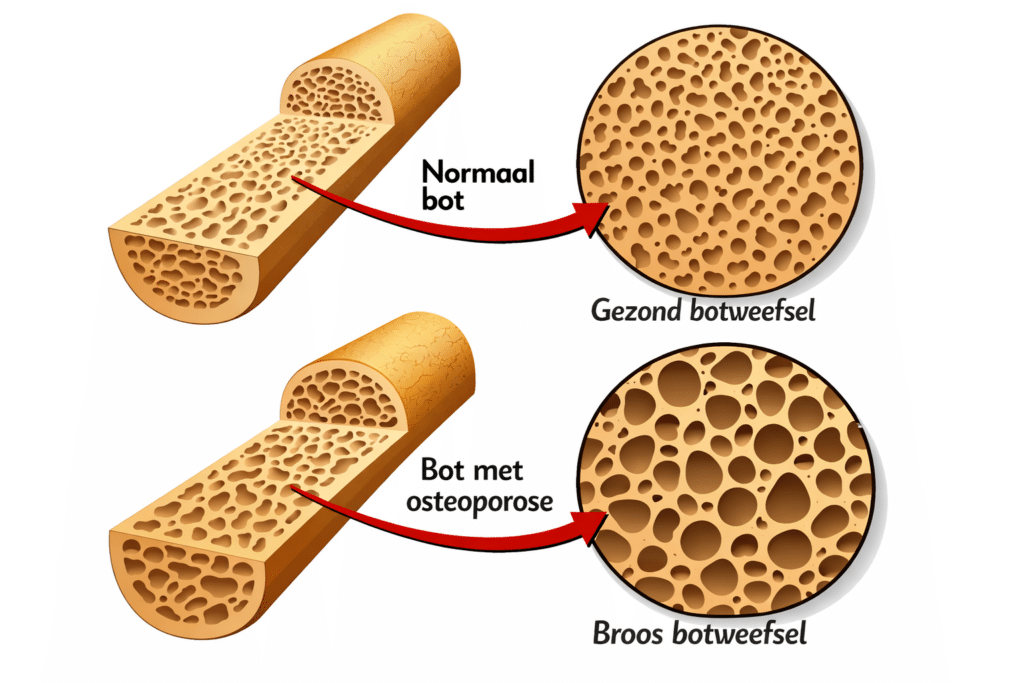
Osteoporose betekent letterlijk: poreus bot. Het is een aandoening waarbij je botten hun stevigheid verliezen doordat er meer bot wordt afgebroken dan opgebouwd. Normaal gesproken is botweefsel levend materiaal. Je skelet is dus geen dode steiger, maar een dynamische bouwplaats. Oude stukjes bot worden voortdurend afgebroken en vervangen door nieuw bot. Dat proces heet botremodellering.
Botweefsel: geen dood materiaal
In je botten werken twee soorten cellen samen.
- De osteoclasten breken oud bot af. Zie ze als de slopers op een bouwterrein.
- De osteoblasten bouwen nieuw bot op. Dat zijn de metselaars.
Bij jonge mensen is er balans. Wat wordt afgebroken, wordt netjes hersteld. Maar met het ouder worden, en vooral na hormonale veranderingen zoals de overgang, raakt die balans zoek. De slopers werken harder dan de bouwers. Gevolg: je botten worden dunner en brozer.
📌 Voorbeeld
Stel je een huis voor waarvan elke maand een paar bakstenen worden verwijderd. Normaal worden die meteen vervangen. Bij osteoporose gebeurt dat niet meer goed. Na verloop van tijd ontstaan er zwakke plekken. Het huis lijkt van buiten nog prima, maar van binnen wordt het instabiel.
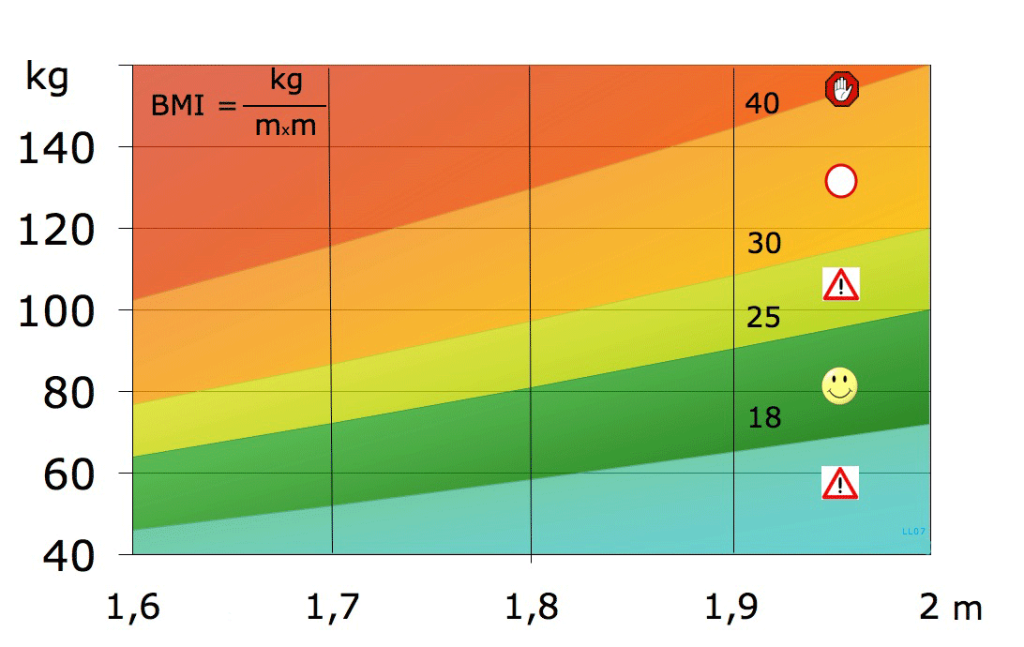
Botdichtheid en T-score
De stevigheid van je botten wordt gemeten met een DEXA-scan. Dat is een speciale röntgenmeting waarmee artsen je botdichtheid bepalen. De uitslag krijg je als een T-score.
Zie die score als een schoolrapport voor je skelet:
• boven -1: normaal
• tussen -1 en -2,5: osteopenie (lichte botafname)
• lager dan -2,5: osteoporose
Hoe lager de score, hoe zwakker het bot. En hoe groter de kans op een breuk bij iets simpels, zoals struikelen over een stoeptegel of verkeerd landen na een misstap.
Osteoporose ontwikkelt zich sluipenderwijs. Je voelt het niet aankomen. Juist daarom wordt het wel de stille dief van het skelet genoemd.
Hoe ontstaat botontkalking?
Osteoporose ontstaat niet van de ene op de andere dag. Het is een traag proces, een soort sluipende erosie van je skelet. Jaar na jaar raakt de balans tussen botopbouw en botafbraak verder zoek. Wat vroeger netjes werd hersteld, blijft nu deels liggen. Allengs ontstaan er kleine gaatjes in het bot. Dat zie je niet aan de buitenkant, maar vanbinnen verliest het skelet zijn draagkracht.
Hormonale veranderingen
Hormonen spelen hierin een sleutelrol. Bij vrouwen daalt na de overgang het oestrogeenniveau. Oestrogeen is een vrouwelijk geslachtshormoon dat botafbraak remt. Zodra dit wegvalt, krijgen de osteoclasten vrij spel. De slopers winnen terrein.
Bij mannen speelt testosteron een vergelijkbare rol. Ook daar neemt de bescherming van het bot af met de jaren, zij het meestal langzamer dan bij vrouwen.
📌 Voorbeeld
Zie hormonen als verkeerslichten. Zolang ze op groen staan, verloopt het botverkeer netjes. Gaat het licht op oranje, dan wordt het rommeliger. En bij rood ontstaat chaos.
Tekorten aan bouwstoffen
Je botten hebben grondstoffen nodig. Zonder materiaal geen huis.
Calcium
Dit mineraal vormt de harde structuur van bot. Te weinig calcium in je voeding betekent: minder bouwstenen.
Vitamine D
Vitamine D zorgt ervoor dat calcium uit je darmen wordt opgenomen. Je kunt nog zo veel melk drinken, maar zonder vitamine D komt het nauwelijks in je botten terecht.
Zonlicht is hier cruciaal. Je huid maakt vitamine D aan onder invloed van zon. In de winter of bij veel binnenzitten ontstaat snel een tekort.

Leefstijl: kleine keuzes, groot effect
Je dagelijkse gewoonten werken als een sluiproute naar sterke of zwakke botten.
Beweging
Botten worden sterker door belasting. Wandelen, traplopen en krachttraining geven je skelet een prikkel om steviger te worden. Bankhangen doet het omgekeerde.
Roken
Nicotine verstoort de botopbouw en verlaagt de oestrogeenwerking. Roken is dus letterlijk funest voor je skelet.

Alcohol
Overmatig drinken remt botvorming en verhoogt valrisico. Een slechte combinatie.
Ondergewicht
Vetweefsel produceert kleine hoeveelheden oestrogeen. Te mager zijn betekent minder hormonale bescherming.
Medicatie als verborgen boosdoener
Sommige medicijnen tasten botten aan. De bekendste is prednison. Dat is een corticosteroïd, een sterke ontstekingsremmer die onder meer wordt gebruikt bij astma, reuma en auto-immuunziekten. Langdurig gebruik versnelt botafbraak.
Ook bepaalde anti-epileptica en schildkliermedicatie kunnen invloed hebben op botdichtheid.
Secundaire osteoporose
Soms is osteoporose het gevolg van een andere ziekte. Dat heet secundaire osteoporose.
Voorbeelden:
• coeliakie (auto-immuunziekte waarbij gluten de darm beschadigen)
• schildklieraandoeningen
• chronische nierziekte
• eetstoornissen zoals anorexia
Bij deze aandoeningen worden voedingsstoffen slecht opgenomen of raken hormonen ontregeld.
Het kantelpunt rond je dertigste
Een verrassend feit:
Je hoogste botmassa bereik je rond je 30e levensjaar. Daarna begint langzaam de afbouw. Wat je vóór die tijd opbouwt, vormt je reservevoorraad voor later.
Daarom is osteoporose eigenlijk een aandoening die al in de jeugd wordt voorbereid. Je botten van nu bepalen je breukrisico van straks.
De kwintessens: botontkalking is geen ongeluk, maar een optelsom van jaren. En wat opgebouwd wordt, kan deels behouden blijven.
Wie loopt extra risico?
Osteoporose treft niet willekeurig. Sommige mensen lopen aantoonbaar meer risico dan anderen. Dat heeft te maken met hormonen, genetische aanleg, leefstijl en medicijngebruik. Het is dus geen loterij, maar een optelsom van factoren die elkaar versterken.
Vrouwen na de overgang
De grootste risicogroep bestaat uit vrouwen na de menopauze. Tijdens de overgang daalt het oestrogeenpeil sterk. Zoals eerder genoemd remt dit hormoon normaal gesproken de botafbraak. Valt die bescherming weg, dan versnelt het proces.
Daarom krijgen vrouwen gemiddeld tien jaar eerder osteoporose dan mannen.
Mannen boven de zestig
Osteoporose wordt vaak als “vrouwenkwaal” gezien, maar dat is quatsch. Ook mannen krijgen ermee te maken. Bij hen verloopt het proces trager, maar na het zestigste levensjaar neemt de botdichtheid merkbaar af. Testosteron daalt geleidelijk en daarmee ook de bescherming van het skelet.
Ongeveer één op de vijf mannen boven de 60 krijgt ooit een botbreuk door osteoporose.

Langdurig medicijngebruik
Sommige medicijnen vergroten het risico aanzienlijk.
Prednison
Dit ontstekingsremmende medicijn remt botopbouw en versnelt botafbraak. Al bij lage doseringen en langdurig gebruik kan botverlies optreden.
Anti-epileptica
Deze middelen beïnvloeden de vitamine D-stofwisseling.
Schildkliermedicatie
Een te hoge dosering kan het botmetabolisme versnellen.
Laag lichaamsgewicht
Mensen met een laag BMI hebben minder botmassa als reserve. Daarnaast produceert vetweefsel kleine hoeveelheden oestrogeen. Wie extreem mager is, mist die extra hormonale bescherming.
Voorbeeld:
Een marathonloper met extreem laag vetpercentage kan uitstekende longen hebben, maar kwetsbare botten.
Erfelijkheid
Je botten hebben een genetische gebruiksaanwijzing. Als je moeder of vader een heupfractuur had, stijgt jouw risico. Dat betekent niet dat het vastligt, maar wel dat preventie extra belangrijk is.
Eetstoornissen en ondervoeding
Bij anorexia nervosa raakt het lichaam in een soort spaarstand. De hormoonproductie daalt, menstruatie stopt vaak en botopbouw valt stil. Jongeren kunnen hierdoor al op jonge leeftijd ernstige botontkalking ontwikkelen.
Chronische ziekten
Bepaalde aandoeningen vergroten het risico:
• coeliakie
• inflammatoire darmziekten, zoals de ziekte van Crohn of colitis ulcerosa
• reumatoïde artritis
• chronische nierziekte
• hyperthyreoïdie (te snel werkende schildklier)
Bij deze ziekten is er vaak sprake van slechte opname van voedingsstoffen of hormonale ontregeling.
Roken en alcohol
Leefstijl blijft een doorslaggevende factor.
Roken
Verstoort de bloedtoevoer naar bot en remt botvorming.
Alcohol
Beïnvloedt hormonen en vergroot de kans op vallen.

Leeftijd als sluipfactor
Hoe ouder je wordt, hoe meer kleine schade zich opstapelt. Botcellen worden minder actief. Herstel verloopt trager. Dat is normaal, maar in combinatie met andere risicofactoren ontstaat versnelling.
De kwintessens: Osteoporose kiest zijn slachtoffers niet willekeurig. Wie zijn risicoprofiel kent, kan tijdig ingrijpen. Preventie is geen luxe, maar verstandig beleid.
Symptomen: de stille dief
Osteoporose staat bekend als een sluipziekte. Je voelt meestal niets zolang er geen breuk optreedt. Geen zeurende pijn, geen waarschuwingslampje. Het skelet verzwakt in stilte. Pas als het misgaat, wordt het zichtbaar. En dat maakt deze aandoening verraderlijk.
Waarom je het vaak niet merkt
Botten hebben geen pijnzenuwen zoals spieren of huid. Ze kunnen dus ongemerkt dunner worden zonder dat je iets voelt. Je kunt jarenlang rondlopen met verzwakte wervels, terwijl je denkt dat alles normaal is.
Daarom wordt osteoporose vaak pas ontdekt na een breuk. En dan is de schade al aangericht.
De eerste breuk als alarmsignaal
Een typische situatie:
Je struikelt over een stoeprand. Geen harde klap. Toch breekt je pols.
Bij gezonde botten zou dit hooguit een blauwe plek opleveren. Bij osteoporose kan zo’n onschuldige val al genoeg zijn voor een fractuur. Artsen noemen dat een laag-energetische breuk: een botbreuk door minimale kracht.
Typische breukplaatsen
Sommige botten zijn extra kwetsbaar:
• Pols
Vaak bij een val op de uitgestrekte hand.
• Heup
Zeer ernstig. Kan leiden tot langdurige revalidatie of blijvende afhankelijkheid.
• Wervelkolom
Hier ontstaan zogenoemde compressiefracturen. De wervel zakt in als een ingezakte spons.
Inzakken van wervels
Wervelbreuken zijn soms pijnlijk, maar niet altijd. Soms merk je alleen dat je:
• kleiner wordt
• krommer gaat lopen
• sneller moe bent
Door meerdere ingezakte wervels ontstaat een voorovergebogen houding. In de volksmond heet dat een “oudemensenkromming”. Medisch spreken we van kyfose.
Rugpijn zonder duidelijke oorzaak
Plotselinge rugpijn kan wijzen op een wervelbreuk. Die pijn ontstaat vaak zonder trauma. Gewoon opstaan uit bed kan al genoeg zijn.
Voorbeeld:
Je bukt om je schoen te strikken. Ineens schiet er een felle pijn door je rug. Dat kan een ingezakte wervel zijn.
Verlies van lengte
Mensen met osteoporose kunnen enkele centimeters “krimpen”. Niet omdat ze ouder worden, maar doordat wervels inzakken. Dat gebeurt millimeter voor millimeter, jaar na jaar.
Gevolgen die verder gaan dan botten
Breuken hebben een domino-effect:
• minder bewegen
• spierverlies
• angst om te vallen
• sociale isolatie
Zo wordt een botprobleem allengs een levensprobleem.
Waarom tijdige herkenning cruciaal is
Elke breuk vergroot de kans op een volgende. Dit heet het fractuurcascade-effect. Eén breuk is zelden een incident, maar vaak het begin van een patroon.
De kwintessens: Osteoporose verraadt zich pas als het te laat lijkt. Juist daarom is alertheid cruciaal. Wie de signalen herkent, kan verdere schade beperken.
Onderzoek en diagnose
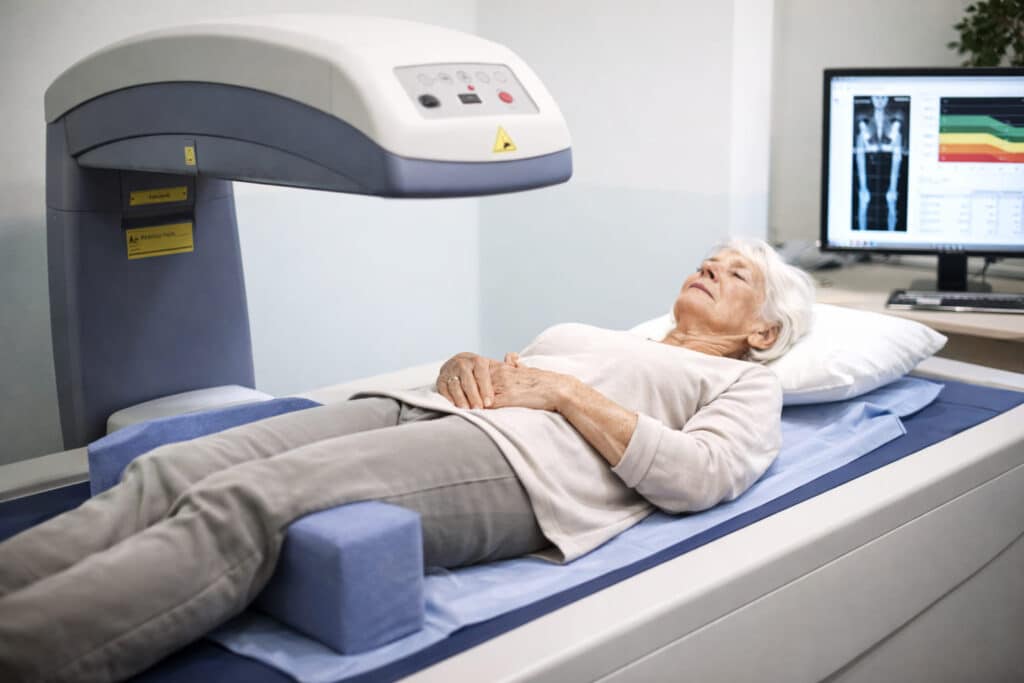
De DEXA-scan: meten is weten
De diagnose osteoporose wordt niet gesteld op vermoedens, maar op harde cijfers. Het belangrijkste onderzoek is de DEXA-scan. Dat is een speciale röntgenmeting waarmee de botdichtheid wordt bepaald. Het onderzoek is pijnloos, duurt slechts enkele minuten en gebruikt minimale straling. Je ligt op een tafel terwijl een scanner langzaam over je heupen en onderrug beweegt. Juist deze plekken zijn gevoelig voor breuken en geven een betrouwbaar beeld van de stevigheid van je skelet.

Wat betekent de T-score?
De uitslag van de DEXA-scan wordt weergegeven als een T-score. Die score vergelijkt jouw botdichtheid met die van een gezonde jonge volwassene. Zie het als een rapportcijfer voor je botten.
- Een score boven -1 geldt als normaal.
- Tussen -1 en -2,5 spreekt men van osteopenie, een lichte botafname.
- Onder -2,5 is er sprake van osteoporose.
Hoe lager de score, hoe groter de kans op een breuk bij een kleine val of verkeerde beweging.
Bloedonderzoek: zoeken naar oorzaken
Naast beeldvorming volgt vaak bloedonderzoek. De arts kijkt dan naar calcium en vitamine D, omdat beide essentieel zijn voor botopbouw. Ook wordt soms de schildklierfunctie gecontroleerd. Een te snel werkende schildklier kan namelijk botafbraak versnellen.
Bij jonge mensen of bij onverwacht ernstige botontkalking wordt verder gezocht naar onderliggende oorzaken. Denk aan coeliakie, hormonale stoornissen of chronische ontstekingen. Dit heet differentiële diagnostiek: systematisch andere ziekten uitsluiten die botverlies kunnen verklaren.
Het valrisico in kaart
Niet alleen de sterkte van je botten telt, maar ook de kans dat je valt. Daarom kijken artsen soms naar je balans, spierkracht, zicht en medicatiegebruik. Slaapmiddelen en bloeddrukverlagers kunnen bijvoorbeeld duizeligheid veroorzaken. Zo wordt osteoporose niet los bekeken, maar in samenhang met het functioneren van je hele lichaam.
Waarom deze onderzoeken cruciaal zijn
Door botdichtheid en risicofactoren goed in kaart te brengen, kan behandeling gericht worden ingezet. Niet iedereen met botverlies heeft meteen medicijnen nodig, maar zonder meting blijft het gissen. En gissen is in dit geval geen beleid.
De kwintessens: meten geeft richting. Wie zijn cijfers kent, kan gerichter handelen. Niet vanuit paniek, maar vanuit inzicht. Dat is verstandige zorg.
Behandeling: wat kan de arts doen?
Medicatie bij verhoogd breukrisico
Wanneer de botdichtheid sterk is afgenomen of wanneer je al een breuk hebt gehad, kan de arts medicijnen voorschrijven. De bekendste groep zijn de bisfosfonaten. Dit zijn middelen die de botafbraak afremmen. Ze grijpen in op de osteoclasten, de cellen die bot afbreken, en zetten die als het ware op een lager pitje. Daardoor krijgt het lichaam meer tijd om nieuw bot op te bouwen.
Voorbeelden zijn alendronaat en risedronaat. Deze medicijnen worden vaak wekelijks ingenomen. Dat vraagt discipline, want ze moeten nuchter worden geslikt met een groot glas water. Daarna mag je een half uur niet gaan liggen, om irritatie van de slokdarm te voorkomen. Het klinkt omslachtig, maar het doel is helder: minder breuken, meer stabiliteit.
Bij mensen die deze middelen niet verdragen, zijn er alternatieven, zoals denosumab. Dat is een injectie die twee keer per jaar wordt gegeven en eveneens de botafbraak remt. In ernstige gevallen kan ook teriparatide worden ingezet. Dat is een synthetische vorm van bijschildklierhormoon die juist de botopbouw stimuleert. Het wordt vooral gebruikt bij mensen met meerdere wervelbreuken.
Calcium en vitamine D als basis
Medicatie staat nooit op zichzelf. De basis van elke behandeling bestaat uit voldoende calcium en vitamine D. Calcium vormt het bouwmateriaal van bot, vitamine D zorgt dat dit mineraal daadwerkelijk wordt opgenomen uit de darm.
Veel mensen krijgen ongemerkt te weinig binnen, vooral ouderen en mensen die weinig buiten komen. Soms volstaat voeding, soms zijn supplementen nodig. De arts bepaalt dat op basis van bloedwaarden en leefstijl. Het is geen kwestie van zomaar pillen slikken, maar van gericht aanvullen.
Behandeling van onderliggende oorzaken
Als osteoporose ontstaat door een andere aandoening, richt de behandeling zich ook daarop. Bij coeliakie betekent dit strikt glutenvrij eten, zodat voedingsstoffen weer worden opgenomen. Bij een te snel werkende schildklier wordt de hormoonhuishouding gecorrigeerd. En bij langdurig prednisongebruik probeert men, waar mogelijk, de dosering te verlagen of alternatieven te zoeken.
Zo pak je niet alleen het gevolg aan, maar ook de bron van het probleem.
Valpreventie als medische strategie
Een opvallend onderdeel van de behandeling is valpreventie. Dat klinkt misschien als iets voor fysiotherapeuten, maar het is pure geneeskunde. Minder vallen betekent minder breuken.
Daarom wordt soms een balansprogramma gestart, of krachttraining voor de benen. Ook wordt gekeken naar:
• slecht passende schoenen
• losliggende kleedjes
• slechte verlichting in huis
• duizeligheid door medicatie
Kleine aanpassingen maken hier een groot verschil.
Realistische verwachtingen
Medicatie maakt botten niet weer als nieuw. Het doel is stabilisatie, niet verjonging. Je voorkomt verdere achteruitgang en verlaagt de kans op nieuwe breuken. Dat is geen spectaculaire winst, maar wel levensveranderend.
Kortom, behandeling is geen quick fix, maar een strategie. Met medicijnen, voeding en slimme preventie bouw je aan behoud van zelfstandigheid. Dat is de echte winst.
Wat kun je zelf doen?
Osteoporose is geen aandoening die je lijdzaam hoeft te ondergaan. Integendeel. Juist je dagelijkse keuzes maken verschil. Niet spectaculair, wel structureel. Wat je elke dag doet, telt op. En dat telt zwaar mee voor je botten.
Beweging als medicijn
Botten houden van belasting. Niet van stilzitten. Wanneer je beweegt, trekken spieren aan je botten. Dat geeft een prikkel om sterker te worden. Het lichaam denkt als het ware: hier moet ik steviger materiaal neerzetten.
Wandelen, traplopen, dansen en lichte krachttraining zijn ideaal. Je hoeft geen sportschoolabonnement te nemen, al mag dat natuurlijk wel. Zelfs tuinieren of boodschappen tillen helpt al. Bankhangen daarentegen is funest. Wie niet belast, breekt af. Zo simpel is het soms.

Kracht en balans
Naast beweging zijn kracht en balans cruciaal. Sterke beenspieren vangen je op als je struikelt. Een goed evenwicht voorkomt vallen. Oefeningen zoals op één been staan, tai chi of eenvoudige balansoefeningen bij de keukenaanrecht lijken klein, maar zijn goud waard.
Voorbeeld:
Tien seconden op één been staan tijdens het tandenpoetsen. Twee keer per dag. Dat is gratis training.
Voeding: bouwen van binnenuit
Je botten bestaan uit bouwstenen. Die moeten ergens vandaan komen.
Calciumrijke voeding
Denk aan zuivel, groene bladgroenten, amandelen en sesamzaad. Het hoeft geen liter melk per dag te zijn, variatie is beter.

Eiwitten
Spieren ondersteunen bot. Zonder eiwit geen spieropbouw. Vis, eieren, peulvruchten en vlees leveren die brandstof.
Vitamine K
Zit onder meer in broccoli en boerenkool. Speelt een rol bij botmineralisatie.
Zonlicht en vitamine D
Vitamine D maak je grotendeels zelf aan via zonlicht. Vijftien minuten per dag buiten, met onbedekte handen en gezicht, kan al verschil maken. In de winter of bij veel binnenzitten ontstaat snel een tekort. Dan kan een supplement nodig zijn. Geen overdaad, wel maatwerk.
Stoppen met roken en matig met alcohol
Roken remt botopbouw en verstoort de doorbloeding. Alcohol verzwakt spieren en vergroot de kans op vallen. Je hoeft geen monnik te worden, maar bewustzijn is hier geen overbodige luxe.

Gewicht en eetpatroon
Extreem diëten is slecht nieuws voor je botten. Je lichaam schakelt dan over op overleven, niet op opbouwen. Een stabiel gewicht en regelmatige maaltijden ondersteunen je hormoonhuishouding en botmetabolisme.
Zelfregie zonder obsessie
Het gaat niet om perfectie, maar om consistentie. Geen fanatisme, wel trouw. Je hoeft niet elke dag te sporten of elk etiket te lezen. Kleine stappen, volgehouden over jaren, bouwen sterkere botten dan één fanatieke maand.
Osteoporose bij jongeren?
Osteoporose wordt vaak gezien als een ouderdomsaandoening, maar dat beeld is onvolledig. Ook jongeren kunnen ermee te maken krijgen. Dat heet secundaire osteoporose. De botontkalking ontstaat dan niet door veroudering, maar als gevolg van een onderliggende ziekte, medicatie of voedingsprobleem. Het skelet bouwt in die fase juist normaal gesproken zijn hoogste reserve op. Wordt dat proces verstoord, dan betaal je daar later de prijs voor.
Chronische ziekten als boosdoener
Bij jongeren met bepaalde aandoeningen raakt de botopbouw ontregeld. Een bekend voorbeeld is coeliakie. Dat is een auto-immuunziekte waarbij gluten het darmslijmvlies beschadigen. Hierdoor worden voedingsstoffen, zoals calcium en vitamine D, slecht opgenomen. Het gevolg: een lichaam dat wíl bouwen, maar geen bouwmateriaal krijgt.
Ook chronische darmziekten, nierproblemen en hormonale stoornissen kunnen de botontwikkeling afremmen. Het lichaam is dan te druk met overleven om te investeren in sterke botten.
Eetstoornissen en ondervoeding
Bij anorexia nervosa komt het lichaam in een soort noodstand terecht. Vetreserves verdwijnen, hormoonproductie daalt en bij meisjes stopt vaak de menstruatie. Dat betekent: geen oestrogeen, dus geen bescherming van het bot. Jongeren kunnen hierdoor al op hun twintigste botten hebben van een zeventigjarige. Dat klinkt heftig, maar het gebeurt vaker dan men denkt.
Medicatie op jonge leeftijd
Langdurig gebruik van prednison bij astma, reuma of auto-immuunziekten kan ook bij jongeren botverlies veroorzaken. Het medicijn remt ontsteking, maar tegelijk de botopbouw. Dat vraagt om extra alertheid, met regelmatige controles en zo nodig preventieve maatregelen.

Sport: zegen en risico
Beweging is goed, maar extreem sporten kan averechts werken. Bij intensieve duursporten, gecombineerd met weinig eten, kan het lichaam in energietekort raken. Dit heet RED-S (Relative Energy Deficiency in Sport). Daarbij worden hormonen onderdrukt en stopt de botopbouw. Topsport vraagt dus om topvoeding. Anders bouw je geen kampioen, maar een kwetsbaar skelet.
Waarom dit vroeg signaleren cruciaal is
Wie in de jeugd te weinig botmassa opbouwt, begint zijn volwassen leven met een achterstand. Je piekbotmassa bereik je rond je dertigste. Daarna gaat het alleen nog maar omlaag. Wat je dan mist, haal je nooit meer volledig in.
De kern: Osteoporose is niet exclusief voor ouderen. Wat er in je jeugd gebeurt, schrijft je botgeschiedenis. Preventie begint dus niet op je zestigste, maar veel eerder. Dat besef maakt het verschil tussen kwetsbaarheid en veerkracht.
Feiten en fabels
Rond osteoporose doen opvallend veel misverstanden de ronde. Sommige klinken logisch, andere zijn ronduit misleidend. Tijd om ze op te ruimen, met nuchtere feiten.
“Alleen oude mensen krijgen osteoporose”
Dit is een hardnekkige fabel. Leeftijd speelt zeker een rol, maar het is niet de enige factor. Zoals je eerder las, kunnen ook jongeren botontkalking ontwikkelen door ziekte, medicatie of ondervoeding. Osteoporose is geen kalenderkwaal, maar een proces. Je biologische omstandigheden tellen zwaarder dan je geboortedatum.
“Als je genoeg melk drinkt, zit je veilig”
Melk bevat calcium, dat klopt. Maar zonder vitamine D komt dat calcium nauwelijks in je botten terecht. Bovendien speelt beweging een grote rol. Je kunt elke dag yoghurt eten, maar als je alleen op de bank zit, mist je skelet de prikkel om sterker te worden. Voeding is nodig, maar nooit voldoende op zichzelf.

“Een botbreuk is gewoon pech”
Soms wel, vaak niet. Een breuk na een kleine val is meestal geen toeval. Artsen noemen dat een fragiliteitsfractuur: een breuk die ontstaat door minimale kracht. Dat is een alarmsignaal. Het lichaam zegt dan eigenlijk: mijn botten zijn niet meer wat ze waren.
“Je merkt het vanzelf wel”
Was het maar zo. Osteoporose verloopt meestal volledig symptoomloos totdat er een breuk optreedt. Geen pijn, geen waarschuwing, geen voorafgaand ongemak. Juist daarom wordt het de stille dief genoemd. Wie wacht op klachten, is vaak te laat.
“Medicatie is gevaarlijker dan de ziekte”
Elk medicijn heeft bijwerkingen, dat is waar. Maar onbehandelde osteoporose heeft ook risico’s. Heupbreuken kunnen leiden tot blijvende invaliditeit en zelfs verhoogde sterfte. Het is dus geen keuze tussen goed en slecht, maar tussen gecontroleerd risico en onbeheerst verval.
“Sterke spieren beschermen wel genoeg”
Spieren helpen zeker, maar ze vervangen geen botkwaliteit. Zie spieren als airbags en botten als de carrosserie. Beide zijn nodig. Zonder stevig frame helpt geen airbag.
Waarom feiten ertoe doen
Fabels klinken soms geruststellend. Ze sussen. Maar ze misleiden. Feiten kunnen confronterend zijn, maar ze geven richting. En richting is precies wat je nodig hebt als het om gezondheid gaat.
Wie osteoporose bagatelliseert, loopt achter de feiten aan. Wie de realiteit onder ogen ziet, krijgt grip. En grip is altijd beter dan goedbedoelde onwetendheid.
Wanneer moet je naar de huisarts?
Niet elke pijntje is reden tot paniek, maar bij osteoporose geldt: liever te vroeg dan te laat. Omdat de aandoening zich vaak stil ontwikkelt, is alertheid geen overdreven voorzichtigheid, maar verstandig handelen. Zeker als je tot een risicogroep behoort, is het zinvol om signalen serieus te nemen.
Ga naar de huisarts als je zonder duidelijke oorzaak plots rugpijn krijgt, vooral wanneer die scherp en aanhoudend is. Dat kan wijzen op een ingezakte wervel, een zogenoemde compressiefractuur. Ook lengteverlies of een merkbaar krommere houding zijn redenen om aan de bel te trekken. Dat gebeurt niet vanzelf en is meestal geen “normale veroudering”.
Heb je een botbreuk na een lichte val, bijvoorbeeld struikelen over een stoeprand of uitglijden in huis, dan is dat een belangrijk waarschuwingssignaal. Artsen noemen dit een laag-energetische breuk. Dat past niet bij gezond bot en vraagt om verder onderzoek.
Ook bij langdurig gebruik van prednison of andere risicovolle medicatie is het verstandig om preventief je botdichtheid te laten controleren. Wacht niet tot het misgaat. Voorkomen is hier werkelijk beter dan genezen.
Tot slot: merk je dat je bang wordt om te bewegen uit angst om te vallen, dan is dat eveneens een reden om hulp te zoeken. Angst kan leiden tot minder activiteit, en dat versnelt juist botverlies. De huisarts kan dan samen met jou kijken naar onderzoek, begeleiding of doorverwijzing.
Wie tijdig aan de bel trekt, vergroot zijn speelruimte. Niet elke klacht is osteoporose, maar elke gemiste kans kan dat wel worden. Alert zijn is geen zwakte, maar wijsheid.

Slotbeschouwing
Osteoporose is geen plotseling onheil, maar een langzaam verhaal dat zich jaar na jaar schrijft in je skelet. Wat vandaag onschuldig lijkt, kan morgen bepalend zijn. Toch is het geen fatalistisch script. Je staat niet machteloos langs de zijlijn. Met kennis, aandacht en nuchtere keuzes kun je richting geven aan dat verhaal. Niet alles heb je in de hand, maar verrassend veel wel.
Sterke botten bouw je niet in een weekend. Het is het resultaat van kleine, consequente beslissingen. Bewegen als routine, eten met verstand, zonlicht niet schuwen en tijdig medisch advies inwinnen. Dat klinkt banaal, maar het is de raison d’être van duurzame gezondheid. Geen quick fixes, geen modieuze trends, maar een langetermijnblik.
Misschien is dat wel de kern. Osteoporose dwingt tot nadenken over tijd. Over wat je nu doet voor later. En over verantwoordelijkheid voor je eigen lichaam. Niet uit angst, maar uit respect. Je skelet draagt je door het leven. Zorg er derhalve voor dat het je ook blijft dragen.
Lees verder
Wie zich verdiept in osteoporose, merkt al snel dat botgezondheid zelden op zichzelf staat. Zo is voorbijgaande osteoporose van de heup een bijzondere, tijdelijke vorm die vooral jonge volwassenen kan treffen en laat zien hoe dynamisch botweefsel is. Tegelijk spelen hormonale factoren mee, zoals bij het Jod-Basedow-fenomeen, waarbij een ontregelde schildklier indirect ook invloed kan hebben op botafbraak. Ook alledaagse klachten, zoals een opgezette buik, kunnen wijzen op opnameproblemen van voedingsstoffen die je botten nodig hebben. Medicatie verdient eveneens aandacht: een cortisone-injectie of langdurig gebruik van omeprazol kan het botmetabolisme beïnvloeden. Daartegenover staat het belang van calciumrijke voeding en een goed begrip van calcium als bouwsteen van het skelet. En in zeldzame gevallen zie je hoe ernstig botproblemen kunnen worden, zoals bij avasculaire necrose van de kaak, waar bot letterlijk afsterft. Al deze thema’s tonen: botgezondheid is geen geïsoleerd hoofdstuk, maar verweven met je hele lichaam.
Bronnen
- Morin, S. N., et al. (2025). Osteoporosis: A review. PubMed. Overzicht van epidemiologie, diagnose en behandeling van osteoporose, inclusief farmacologische therapieën en risicobeoordeling.
https://pubmed.ncbi.nlm.nih.gov/40587168/ - Klemm, P. (2025). Diagnostics and treatment of osteoporosis in 2025. PubMed. Richtlijnen voor diagnose en behandelingsstrategieën bij osteoporose, met nadruk op nieuwe klinische beslissingen.
https://pubmed.ncbi.nlm.nih.gov/40377675/ - Gregson, C. L., et al. (2025). The 2024 UK clinical guideline for the prevention and management of osteoporosis. PubMed. Geactualiseerde richtlijn voor beoordeling en behandeling ter preventie van fragiliteitsfracturen.
https://pubmed.ncbi.nlm.nih.gov/40921943/ - Anupama, S., & Lim, S. Y. (2025). Updates on the role of DXA in the evaluation and monitoring of osteoporosis. Current Rheumatology Reports, 27(12), Article 01205. DXA-scan blijft de gouden standaard voor screening, diagnose en fractuurrisicobeoordeling bij osteoporose; het artikel bespreekt ook nieuwe technieken als TBS en integratie met FRAX.
https://pubmed.ncbi.nlm.nih.gov/41174328/ - Wong, P. (2025). 2024 Royal Australian College of General Practitioners and Healthy Bones Australia guideline for osteoporosis management and fracture prevention. Medical Journal of Australia, 222(9). Deze herziene richtlijn beschrijft risicobeoordeling met FRAX, calcium- en vitamine D-status, en vroege beoogde osteoanabole therapie bij hoog risicopatiënten.
https://pubmed.ncbi.nlm.nih.gov/40134107/
Reacties en ervaringen
Hieronder kun je reageren op dit artikel. Wij stellen je reactie zeer op prijs, zeker wanneer je jouw eigen ervaringen met osteoporose wilt delen. Misschien heb je een breuk meegemaakt, gebruik je medicatie zoals bisfosfonaten, of heb je juist goede resultaten met beweging en voeding; zulke verhalen helpen andere lezers om beter inzicht te krijgen in deze aandoening. Reacties worden niet automatisch geplaatst. De redactie leest ze eerst om spam en ongepaste inzendingen te filteren. Daardoor kan het enkele uren duren voordat jouw bericht zichtbaar wordt.
Goed beschreven, informatief en duidelijk.
Bij een nieuw geplaatste heupprothese is per ongeluk bij het schoonmaken de steel (shaft) door het bot gestoken. Gevolg: roestvrijstalen ringen zijn geplaatst ter ondersteuning.
Er is nu waarschijnlijk een probleem. Na een röntgenfoto is een verticale onderbreking in de femurschacht te zien ter hoogte van de eerste cerclage draad, bij een uitermate smalle botcorticalis. Ik weet niet wat er nu gaat komen.
vr. gr. bert
Dank, en heel veel sterkte gewenst!