Last Updated on 4 mei 2026 by M.G. Sulman
Cholesterol is een vetachtige stof die je lichaam nodig heeft, maar die bij te hoge waarden je bloedvaten kan beschadigen. Vooral te veel LDL-cholesterol vergroot de kans op slagaderverkalking, hartinfarct en beroerte, vaak zonder dat je er iets van merkt. Je voelt je dus niet per se ziek, terwijl het risico allengs kan oplopen. Welke waarden zijn gunstig, wanneer is behandeling nodig en wat kun je zelf doen om je cholesterol te verlagen?
Gebruik de inhoudsopgave om snel te navigeren
- 1 Cholesterol: een stof die je nodig hebt, totdat zij te veel wordt
- 2 Wat cholesterol precies is
- 3 Waarom te hoog cholesterol gevaarlijk kan worden
- 4 Wanneer is je cholesterol te hoog?
- 5 Waardoor stijgt cholesterol?
- 6 Wie loopt extra risico?
- 7 Hoe wordt cholesterol gemeten?
- 8 Cholesterol verlagen met leefstijl
- 9 Medicijnen tegen hoog cholesterol
- 10 Supplementen, rode gist rijst en andere beloftes
- 11 Wanneer moet je naar de huisarts?
- 12 Cholesterol bij vrouwen
- 13 Cholesterol bij kinderen en jongeren
- 14 Veel misverstanden over cholesterol
- 15 Cholesterol als onderdeel van een groter verhaal
- 16 📚 Special over cholesterol
- 17 Disclaimer
- 18 Geraadpleegde bronnen
- 19 Reacties en ervaringen
Cholesterol: een stof die je nodig hebt, totdat zij te veel wordt
Cholesterol heeft een slechte naam gekregen. Dat is begrijpelijk, maar niet helemaal eerlijk. Je lichaam heeft cholesterol nodig. Zonder cholesterol kun je geen stevige celwanden maken, geen galzuren vormen voor de vetvertering en geen bepaalde hormonen aanmaken. Het is dus geen gifstof die toevallig in je bloed ronddobbert. Het is een nuttige bouwstof.
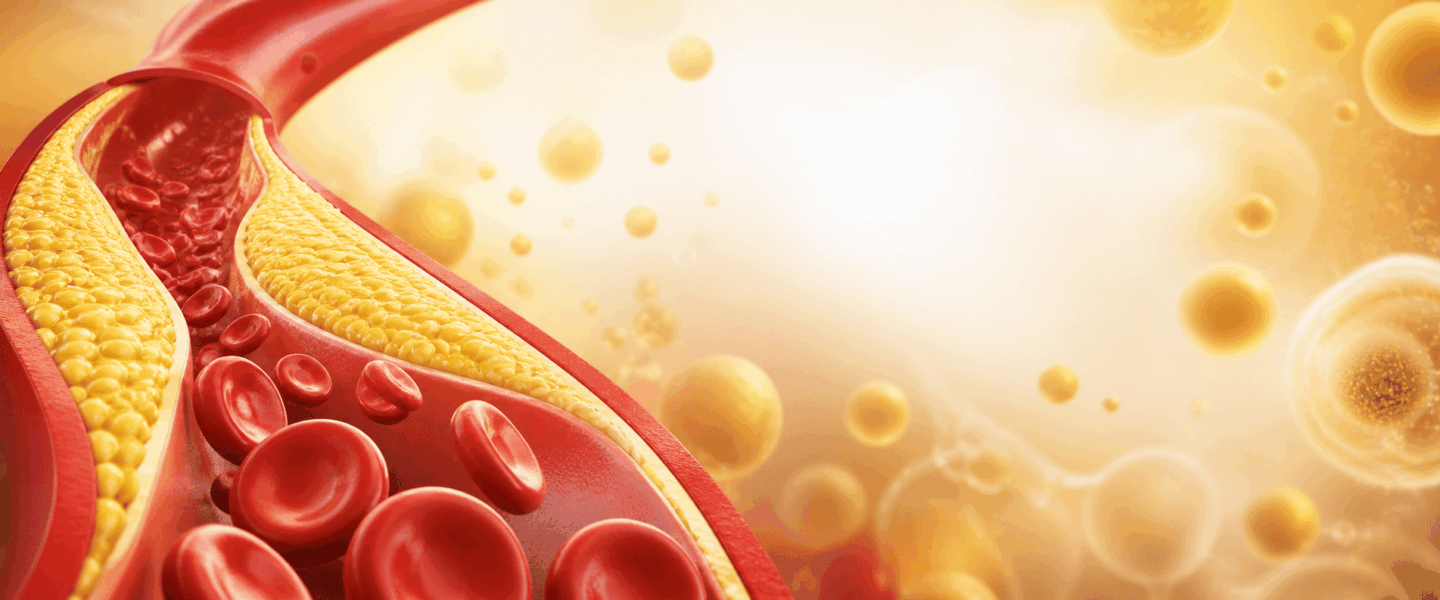
De moeilijkheid zit in de hoeveelheid, de verhouding en vooral de plek waar cholesterol terechtkomt. In je lever is cholesterol gewoon onderdeel van de stofwisseling. In de wand van een slagader kan het allengs bijdragen aan atherosclerose, oftewel slagaderverkalking. Dat is het proces waarbij vetachtige stoffen, ontstekingscellen en bindweefsel zich ophopen in de vaatwand. Je merkt daar vaak jarenlang niets van, totdat een bloedvat ernstig vernauwd raakt of plotseling afsluit.
De Nederlandse publieksinformatie van Thuisarts vat het sober samen: cholesterol is belangrijk voor het lichaam, maar een hoog cholesterol kan het risico op ziekten van hart en bloedvaten vergroten.1Thuisarts.nl. (2024). Cholesterol. Nederlands Huisartsen Genootschap.
Waarom cholesterol geen vijand is
Cholesterol wordt grotendeels door je lichaam zelf gemaakt, vooral in de lever. Een kleiner deel krijg je binnen via voeding. Vroeger werd nogal eens gedacht: eet je cholesterol, dan stijgt je cholesterol. Zo simpel ligt het niet. De hoeveelheid verzadigd vet in je voeding heeft doorgaans meer invloed op je LDL-cholesterol dan het cholesterol uit voeding zelf.
Verzadigd vet zit onder meer in roomboter, volvette kaas, vet vlees, room, snacks, koek, gebak en veel kant-en-klare producten. Onverzadigd vet, zoals in olijfolie, noten, avocado en vette vis, werkt vaak gunstiger. Dat betekent niet dat olijfolie een medicijn is of dat kaas des duivels is. Het betekent wel dat je dagelijkse patroon ertoe doet.
Het stille karakter van hoog cholesterol
Hoog cholesterol geeft meestal geen klachten. Geen pijn, geen druk op de borst, geen vreemde smaak, geen tintelingen, geen vermoeidheid die er typisch bij hoort. Precies dat maakt het lastig. Je kunt jarenlang rondlopen met ongunstige waarden en je toch prima voelen.
Daarom is cholesterol een risicofactor, geen gevoel. Net als hypertensie, oftewel een langdurig te hoge bloeddruk, kan het ongemerkt schade bevorderen. Het lichaam is thans meesterlijk in compenseren. Tot het dat niet meer is.
Wat cholesterol precies is
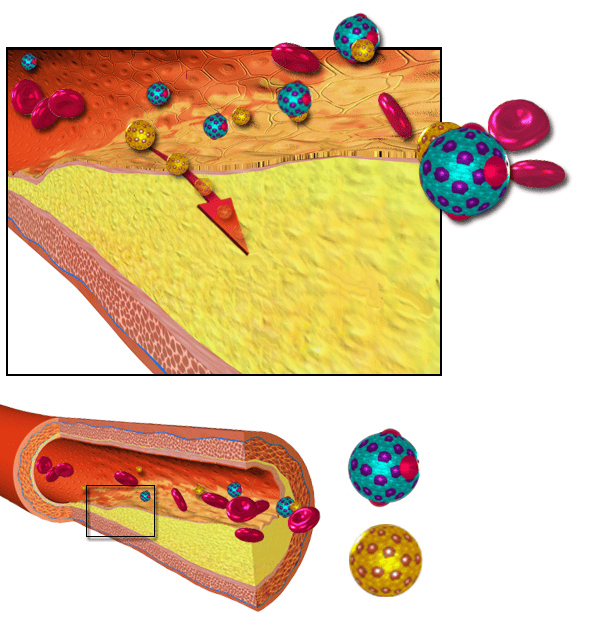
Cholesterol reist niet los door je bloed. Vet en water mengen slecht, en bloed is voor een groot deel water. Daarom verpakt je lichaam cholesterol in lipoproteïnen. Dat zijn kleine transportdeeltjes, opgebouwd uit vetten en eiwitten. Ze vervoeren cholesterol en andere vetten door het bloed.
De bekendste termen zijn LDL, HDL en triglyceriden. Die worden vaak in één adem genoemd, maar ze betekenen niet hetzelfde.
LDL-cholesterol: de vrachtwagen die kan blijven steken
LDL staat voor low-density lipoprotein. In gewone taal: een transportdeeltje dat cholesterol vanuit de lever naar lichaamscellen brengt. Je cellen hebben cholesterol nodig, maar bij te veel LDL in het bloed neemt de kans toe dat cholesterol in de vaatwand terechtkomt.
LDL-cholesterol wordt vaak “slecht cholesterol” genoemd. Dat is kort door de bocht, maar praktisch wel begrijpelijk. Het probleem is niet dat LDL als zodanig slecht is. Het probleem is dat een te hoge hoeveelheid LDL de kans op slagaderverkalking vergroot. Hoe hoger het LDL, hoe langer de blootstelling en hoe groter je totale risico, vooral als je ook rookt, diabetes hebt of een hoge bloeddruk.
De NHG-Standaard Cardiovasculair risicomanagement adviseert om cholesterolverlagende behandeling te kiezen op basis van de onbehandelde LDL-waarde en de LDL-streefwaarde die past bij iemands cardiovasculaire risico.2Nederlands Huisartsen Genootschap. (2024). NHG-Standaard Cardiovasculair risicomanagement.
HDL-cholesterol: opruimdienst, maar geen wondermiddel
HDL staat voor high-density lipoprotein. HDL-deeltjes helpen cholesterol vanuit weefsels terug te vervoeren naar de lever. Daarom wordt HDL dikwijls “goed cholesterol” genoemd.
Toch moet je HDL niet romantiseren. Een hoger HDL hangt vaak samen met een gunstiger risicoprofiel, maar het simpelweg verhogen van HDL met medicijnen heeft niet automatisch bewezen dat je minder hartinfarcten krijgt. De medische blik is de afgelopen jaren verschoven: LDL verlagen is veel steviger onderbouwd dan HDL kunstmatig verhogen.
Praktisch gezegd: een gunstig HDL is mooi, maar een te hoog LDL blijft een probleem.
Triglyceriden: vetten die iets vertellen over stofwisseling
Triglyceriden zijn vetten in het bloed. Ze stijgen vaak na een maaltijd, vooral na veel suiker, alcohol of energierijke voeding. Ze kunnen ook verhoogd zijn bij overgewicht, diabetes mellitus type 2, oftewel ouderdomsdiabetes of leefstijlgerelateerde suikerziekte, en bij leververvetting.
Een licht verhoogde triglyceridenwaarde is vaak een signaal dat de stofwisseling onder druk staat. Een zeer hoge waarde kan zeldzamer problemen geven, zoals pancreatitis, oftewel een ontsteking van de alvleesklier. Dat laatste gaat meestal gepaard met heftige buikpijn en is een reden voor snelle medische beoordeling.
Totaal cholesterol zegt lang niet alles
Je totaal cholesterol is de optelsom van verschillende cholesteroldeeltjes. Dat getal alleen kan misleiden. Iemand kan een totaal cholesterol hebben dat wat verhoogd lijkt, maar door een hoog HDL toch een ander risicoprofiel hebben dan iemand met hetzelfde totaal cholesterol en een hoog LDL.
Daarom kijkt een arts zelden naar één getal. LDL, HDL, triglyceriden, bloeddruk, roken, leeftijd, geslacht, diabetes, nierfunctie en eerdere hart- en vaatziekten horen in dezelfde berekening thuis. Cholesterol is dus geen losstaand rapportcijfer. Het is één stem in een groter koor.
Waarom te hoog cholesterol gevaarlijk kan worden
Atherosclerose: slagaderverkalking van binnenuit
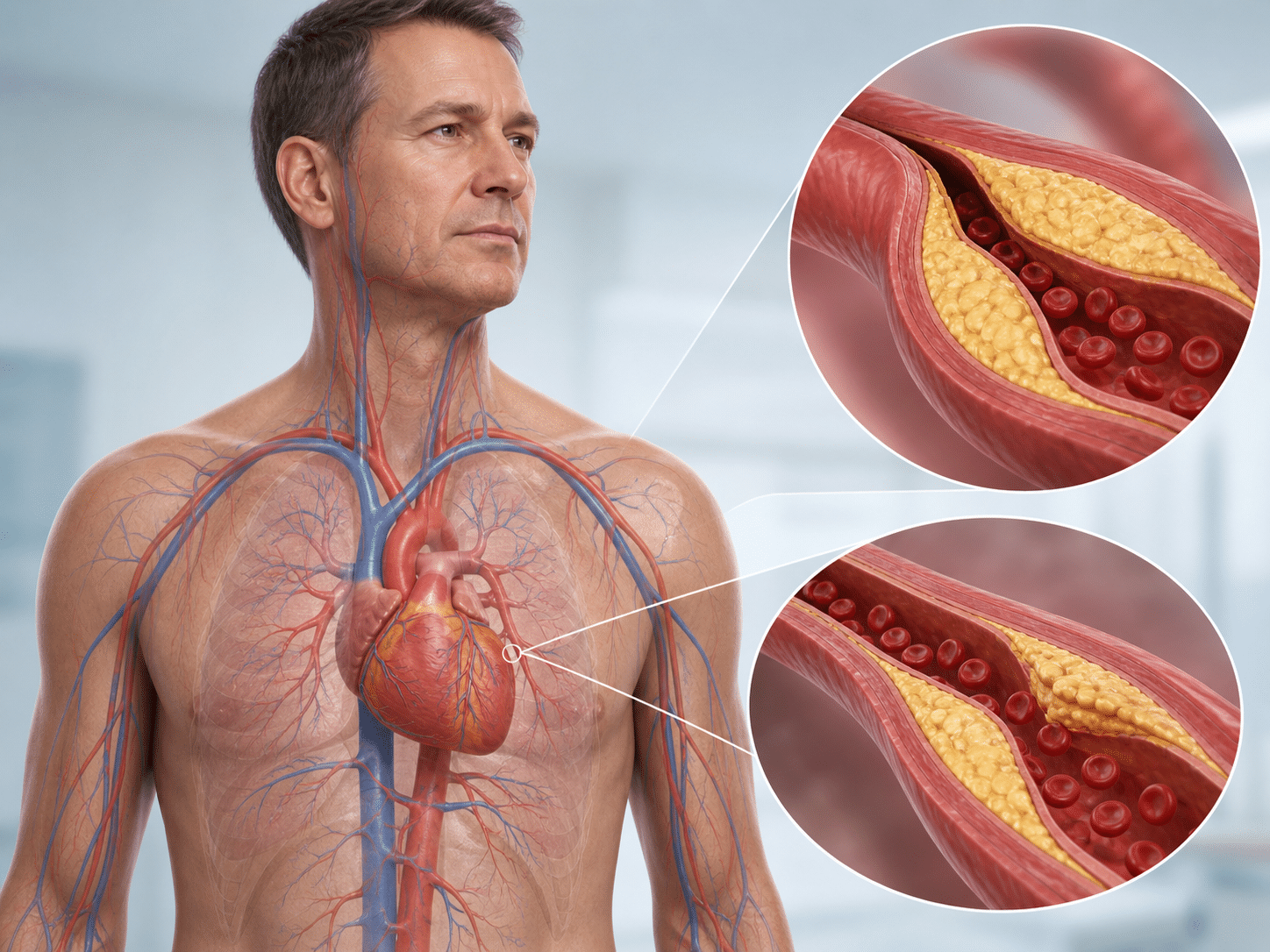
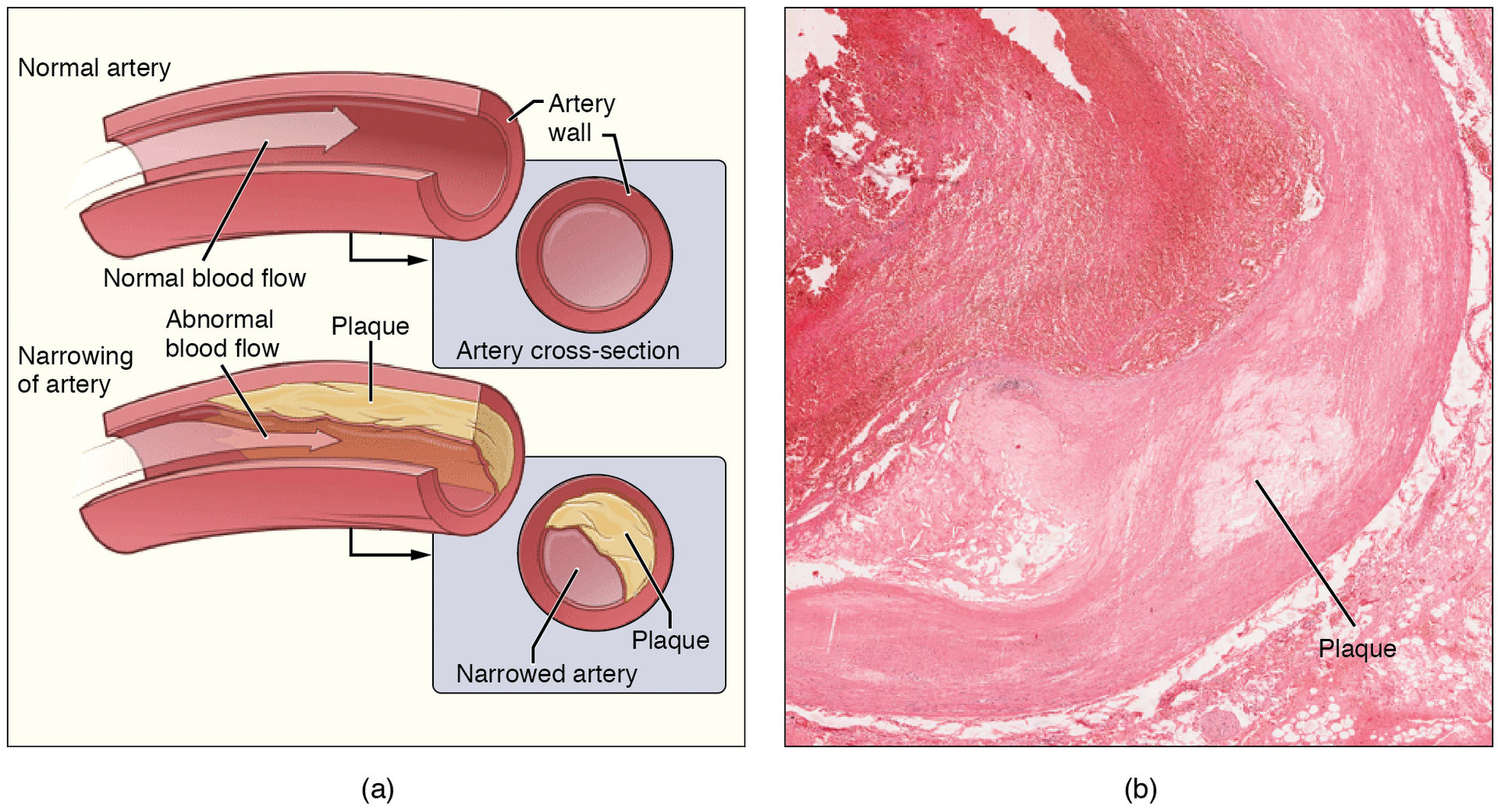
Atherosclerose, oftewel slagaderverkalking, is een langzaam proces in de wand van slagaders. Slagaders zijn bloedvaten die zuurstofrijk bloed van het hart naar organen en spieren brengen. Als LDL-deeltjes de vaatwand binnendringen, kunnen ze daar veranderen door oxidatie. Oxidatie betekent dat deeltjes chemisch reageren met zuurstofachtige stoffen, waardoor ze makkelijker ontstekingsreacties uitlokken.
Het afweersysteem reageert daarop. Witte bloedcellen nemen vetachtige stoffen op en veranderen in schuimcellen. Langzaam ontstaat een plaque. Een plaque is een verdikte plek in de vaatwand met vet, ontstekingscellen, kalk en bindweefsel. Zo’n plaque kan het bloedvat nauwer maken.
Je merkt dat soms pas bij inspanning. Denk aan angina pectoris, oftewel pijn of druk op de borst door tijdelijk zuurstoftekort van de hartspier. Bij lopen, fietsen tegen de wind in of traplopen vraagt het hart meer zuurstof. Als de kransslagaders vernauwd zijn, kan die aanvoer tekortschieten.
Van plaque naar hartinfarct of beroerte
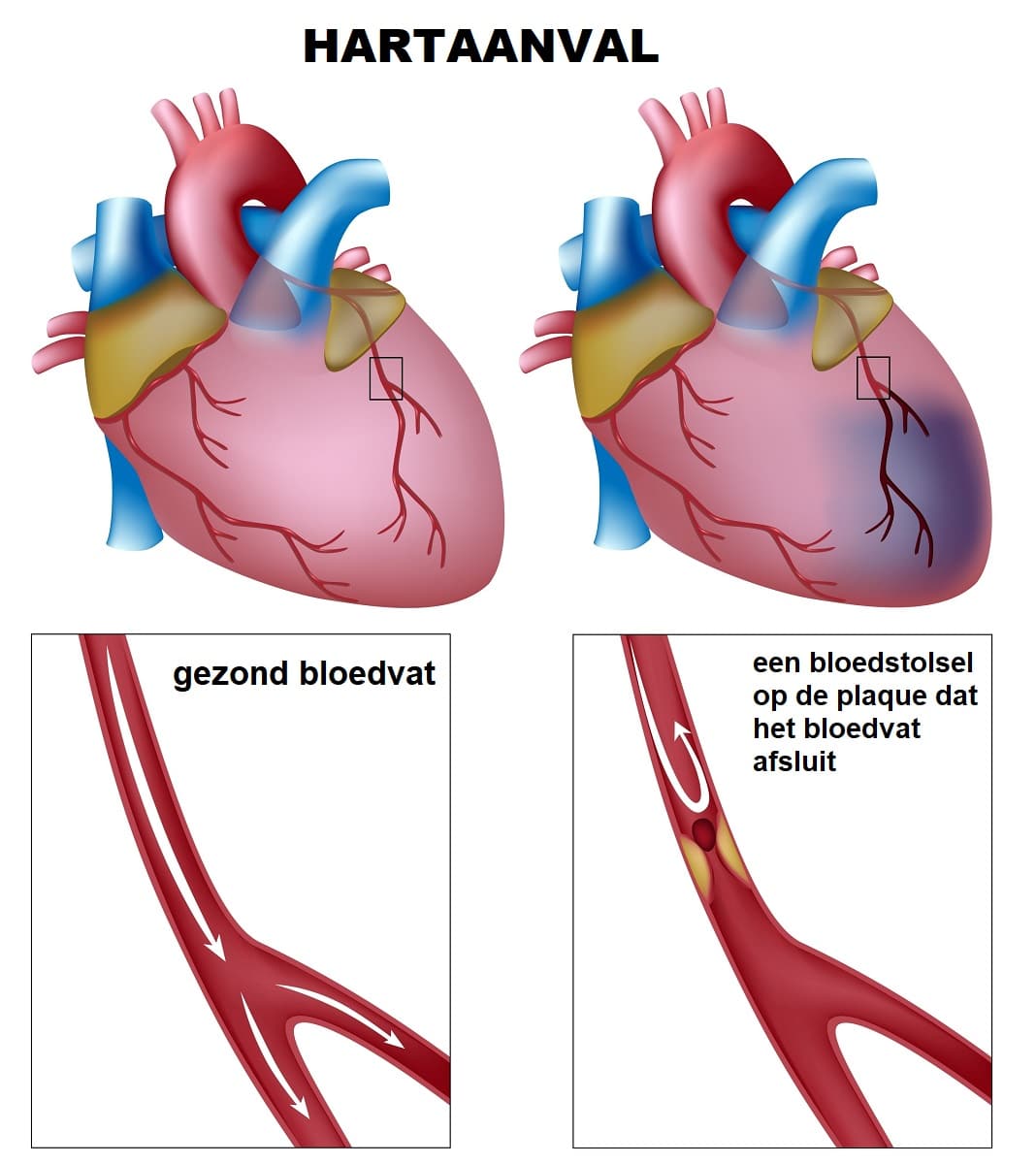
Een plaque hoeft niet alleen langzaam te vernauwen. Zij kan ook scheuren. Als de binnenkant van een plaque openbarst, ziet het bloed dat als een wond. Er ontstaat een stolsel. Zo’n stolsel kan een bloedvat plots afsluiten.
Gebeurt dat in een kransslagader van het hart, dan kan een myocardinfarct ontstaan. Myocardinfarct betekent hartinfarct: een deel van de hartspier krijgt te weinig zuurstof en raakt beschadigd. Gebeurt het in een bloedvat naar de hersenen, dan kan een herseninfarct ontstaan. Dat is een vorm van beroerte waarbij hersenweefsel zuurstof tekortkomt.
Dit klinkt dramatisch, en dat is het ook. Niet omdat iedereen met een verhoogd cholesterol morgen een infarct krijgt, maar omdat het risico zich stilletjes opbouwt. De Richtlijnendatabase beschrijft dat LDL-verlaging dosisafhankelijk samenhangt met minder hart- en vaatziekten; een verlaging van LDL-C met 1,0 mmol/L hangt in meta-analyses samen met een duidelijke daling van cardiovasculaire sterfte.3Federatie Medisch Specialisten. (2024). Streefwaarden LDL-C bij behandeling met lipidenverlagende medicatie tot en met de leeftijd van 70 jaar. Richtlijnendatabase.
Waarom je meestal niets voelt
Bloedvaten hebben reserve. Een kransslagader kan al behoorlijk vernauwd zijn voordat je klachten krijgt. Bovendien beweeg je misschien minder intensief dan vroeger, waardoor zuurstoftekort niet meteen opvalt. Iemand denkt dan: “Ik word wat ouder” of “mijn conditie is matig”, terwijl er soms meer aan de hand is.
Dat maakt controle zinvol bij mensen met risicofactoren. Niet omdat iedereen gemedicaliseerd moet worden, maar omdat onzichtbare risico’s soms zichtbaar gemaakt moeten worden voordat ze schade aanrichten.
Wanneer is je cholesterol te hoog?
Waarden in mmol/L: wat betekenen die getallen?
In Nederland worden cholesterolwaarden meestal uitgedrukt in mmol/L. Dat staat voor millimol per liter, een maat voor de concentratie van een stof in het bloed.
Veel gebruikte richtgetallen zijn:
- LDL-cholesterol onder 3,0 mmol/L wordt bij veel mensen als gunstig gezien.
- Bij een groot risico op hart- en vaatziekten wordt vaak gestreefd naar LDL onder 2,6 mmol/L.
- Bij een zeer groot risico kan een streefwaarde onder 1,8 mmol/L worden aangehouden.
- Triglyceriden boven 2,0 mmol/L zijn vaak ongunstig.
- HDL lager dan 1,0 mmol/L wordt meestal als ongunstig beschouwd.
Thuisarts noemt LDL onder 3 meestal goed, maar hanteert lagere LDL-doelen bij mensen met een groot of zeer groot risico op hart- en vaatziekten.4Thuisarts.nl. (2024). Ik heb een hoog cholesterol. Nederlands Huisartsen Genootschap.
Waarom je risico belangrijker is dan één losse waarde
Een LDL van 3,2 mmol/L betekent niet voor iedereen hetzelfde. Bij een gezonde 28-jarige die niet rookt, geen hoge bloeddruk heeft en geen familiegeschiedenis van vroege hartziekten kent, is dat een ander verhaal dan bij een 62-jarige roker met diabetes en een eerdere TIA.
Een TIA, voluit transient ischemic attack, is een tijdelijke doorbloedingsstoornis van de hersenen. De klachten lijken op een beroerte, bijvoorbeeld scheve mond, krachtsverlies of spraakproblemen, maar trekken meestal binnen korte tijd weg. Het is geen niemendalletje. Het is vaak een waarschuwing dat de bloedvaten kwetsbaar zijn.
Daarom spreken artsen over cardiovasculair risico. Cardiovasculair betekent: van hart en bloedvaten. Risicomanagement betekent vervolgens dat je kijkt naar het geheel: cholesterol, bloeddruk, roken, leeftijd, suikerziekte, nierfunctie, familiegeschiedenis en eerder doorgemaakte vaatziekten.
LDL-streefwaarden bij verhoogd risico
Bij iemand zonder hart- en vaatziekten gaat het vaak om primaire preventie. Primaire preventie betekent: schade proberen te voorkomen voordat iemand een hartinfarct, beroerte of andere vaatziekte heeft gehad.
Bij iemand die al een hartinfarct, TIA, beroerte of dotterbehandeling heeft gehad, spreek je over secundaire preventie. Dan probeer je herhaling te voorkomen. In dat geval zijn artsen meestal strenger met LDL-streefwaarden, omdat het uitgangsrisico hoger is.
De Europese ESC/EAS-richtlijn voor dyslipidemieën, oftewel stoornissen in bloedvetten, benadrukt eveneens dat LDL-doelen afhangen van het totale cardiovasculaire risico.5European Society of Cardiology & European Atherosclerosis Society. (2019). ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk.

Waardoor stijgt cholesterol?
Voeding, gewicht en beweging
Leefstijl is niet de enige factor, maar wel een factor waar je dikwijls invloed op hebt. Veel verzadigd vet, weinig vezels, weinig beweging, overgewicht, roken en veel alcohol kunnen het profiel van je bloedvetten ongunstiger maken.
Dat betekent niet dat hoog cholesterol altijd “eigen schuld” is. Dat is quatsch, en bovendien medisch lui gedacht. Twee mensen kunnen hetzelfde eten en toch andere cholesterolwaarden hebben. De lever, erfelijke aanleg, hormonen, leeftijd en andere ziekten doen mee.
Toch kan leefstijl veel betekenen. Niet alleen voor LDL, maar ook voor bloeddruk, insulinegevoeligheid, gewicht, ontstekingsniveau en conditie. Je verbetert dus niet slechts één getal, maar de hele bodem waarop hart- en vaatziekten kunnen groeien.

Erfelijke aanleg
Sommige mensen maken van nature meer LDL aan of breken het minder goed af. Dan zie je in families vaak meerdere mensen met hoog cholesterol of hart- en vaatziekten op jonge leeftijd. Denk aan een vader met een hartinfarct op zijn 48e, een tante met een bypassoperatie rond haar 50e of een broer met sterk verhoogd LDL.
Familiegeschiedenis is geen curiositeit voor in de marge. Zij kan bepalen of iemand eerder getest of behandeld moet worden.
Familiaire hypercholesterolemie
Familiaire hypercholesterolemie, vaak afgekort als FH, is een erfelijke aandoening waarbij het LDL-cholesterol vanaf jonge leeftijd sterk verhoogd is. Meestal werkt de receptor die LDL uit het bloed moet halen minder goed. Een receptor kun je zien als een soort aanlegsteiger op een cel. Als die aanlegsteiger defect is of te weinig aanwezig, blijft LDL langer in het bloed circuleren.
FH is vaak autosomaal dominant erfelijk. Autosomaal betekent dat het niet op de geslachtschromosomen ligt. Dominant betekent dat één afwijkende kopie van het gen al genoeg kan zijn om de aandoening te veroorzaken. Een kind van iemand met FH heeft dan vaak 50 procent kans om de aanleg te erven.
Het NHG-Standpunt over familiaire hypercholesterolemie beschrijft FH als een monogenetische, autosomaal dominante aandoening waarbij een mutatie de LDL-verwerking verstoort.6Nederlands Huisartsen Genootschap. (2006). Diagnostiek en behandeling van familiaire hypercholesterolemie.
FH is belangrijk omdat de blootstelling aan LDL al vroeg begint. Niet vanaf je 55e, maar soms al vanaf je kindertijd. Daardoor kan slagaderverkalking eerder ontstaan. Wie FH heeft, heeft doorgaans medische begeleiding nodig, vaak met cholesterolverlagende medicatie.
Andere oorzaken, zoals schildklier- of nierziekte
Niet elk hoog cholesterol begint bij voeding of genen. Er bestaan secundaire oorzaken. Secundair betekent hier: veroorzaakt door iets anders.
Voorbeelden zijn:
- Hypothyreoïdie, oftewel een te traag werkende schildklier. De stofwisseling draait dan lager, waardoor LDL kan stijgen.
- Nierziekten, vooral nefrotisch syndroom. Dat is een aandoening waarbij veel eiwit via de urine verloren gaat en bloedvetten kunnen stijgen.
- Cholestase, oftewel stuwing van gal, waarbij gal niet goed kan wegstromen.
- Bepaalde medicijnen, zoals sommige plastabletten, corticosteroïden of middelen tegen hiv.
- Diabetes mellitus type 2, waarbij vooral triglyceriden verhoogd kunnen zijn en HDL lager kan zijn.
Daarom kijkt een arts soms verder dan cholesterol alleen. Een bloedonderzoek naar schildklierfunctie, glucose, nierfunctie of leverwaarden kan nuttig zijn als het patroon of de voorgeschiedenis daartoe aanleiding geeft.
Wie loopt extra risico?
Leeftijd, roken, bloeddruk en diabetes
Leeftijd is een sterke risicofactor. Dat klinkt weinig poëtisch, maar het is biologisch logisch. Hoe langer bloedvaten blootstaan aan LDL, hoge bloeddruk, rookstoffen en suikerpieken, hoe groter de kans op schade.
Roken versnelt atherosclerose. Het beschadigt de binnenbekleding van bloedvaten, verhoogt de neiging tot stolling en verlaagt vaak de algemene vaatgezondheid. Hypertensie, oftewel langdurig verhoogde bloeddruk, zet mechanische druk op de vaatwand. Diabetes mellitus beschadigt bloedvaten via onder meer hoge glucosewaarden, ontstekingsprocessen en ongunstige vetstofwisseling.
Bij diabetes gaat het vaak om diabetische dyslipidemie. Dat is een typisch patroon van afwijkende bloedvetten: verhoogde triglyceriden, laag HDL en vaak kleinere, dichtere LDL-deeltjes. Die LDL-deeltjes worden als ongunstig gezien omdat ze makkelijker in vaatwanden kunnen doordringen.

Buikomvang en metabool syndroom
Buikvet is actiever dan vet op heupen of benen. Visceraal vet, oftewel vet rond de organen in de buikholte, beïnvloedt hormonen, ontstekingsstoffen en insulinegevoeligheid. Insulineresistentie betekent dat lichaamscellen minder goed reageren op insuline, het hormoon dat helpt om glucose uit het bloed op te nemen.
Bij metabool syndroom komen meerdere risicofactoren samen: buikvet, hoge bloeddruk, verhoogde glucose, hoge triglyceriden en laag HDL. Het is geen mysterieuze ziekte, maar een clustering van signalen dat de stofwisseling onder spanning staat.
📌 Voorbeeld
Iemand van 45 met een normaal LDL, maar met veel buikvet, hoge bloeddruk, verhoogde triglyceriden en beginnende diabetes heeft toch een ongunstig hart-vaatprofiel. Andersom kan iemand met een iets verhoogd totaal cholesterol en verder gunstige waarden minder risico hebben. Het geheel beslist.

Familiegeschiedenis
Een hartinfarct of beroerte bij een eerstegraads familielid op jonge leeftijd weegt zwaar. Eerstegraads betekent: ouder, broer, zus of kind. Jong betekent grofweg vóór 55 jaar bij mannen en vóór 65 jaar bij vrouwen.
Die familiegeschiedenis kan wijzen op erfelijke aanleg voor hoog LDL, hoge bloeddruk, diabetes of een combinatie daarvan. Soms is de familiegeschiedenis niet bekend, bijvoorbeeld door adoptie, verbroken contact of vroeg overlijden. Dan moet je voorzichtiger interpreteren.
Hoe wordt cholesterol gemeten?
Bloedonderzoek: nuchter of niet?
Cholesterol wordt gemeten met bloedonderzoek. Vaak hoeft dat niet per se nuchter. Voor totaal cholesterol, HDL en LDL is een niet-nuchtere bepaling meestal bruikbaar. Triglyceriden kunnen na een maaltijd wel stijgen. Als triglyceriden duidelijk verhoogd zijn, kan een arts soms vragen om een nuchtere herhaling.
Nuchter betekent meestal dat je 8 tot 12 uur niet hebt gegeten en alleen water hebt gedronken. Dat is geen morele proeve, maar een manier om meetruis te beperken.
Wat de huisarts meestal laat bepalen
Bij een cholesterolcontrole worden vaak bepaald:
- Totaal cholesterol.
- LDL-cholesterol.
- HDL-cholesterol.
- Triglyceriden.
- Soms non-HDL-cholesterol, dat is totaal cholesterol min HDL.
- Glucose of HbA1c, om diabetes of voorstadia daarvan te beoordelen.
- Nierfunctie, vaak met creatinine en eGFR.
- Soms schildklierfunctie, vooral bij onverwacht hoge waarden.
HbA1c is een maat voor de gemiddelde bloedsuiker over de afgelopen twee tot drie maanden. eGFR is een schatting van hoe goed je nieren filteren. Zulke waarden helpen om het totale risico beter te duiden.
Wanneer extra onderzoek zinvol is
Extra onderzoek is niet altijd nodig. Een scan “voor de zekerheid” klinkt geruststellend, maar levert lang niet altijd betere beslissingen op. Bij twijfel over erfelijke hypercholesterolemie kan DNA-onderzoek of verwijzing naar een lipidenpolikliniek aan de orde zijn. Een lipidenpolikliniek is een gespecialiseerde poli voor mensen met ernstige of erfelijke stoornissen in bloedvetten.
Soms wordt lipoproteïne(a) gemeten, afgekort Lp(a). Dat is een erfelijk bepaald lipoproteïne dat lijkt op LDL, maar met een extra eiwit eraan. Een hoge Lp(a)-waarde kan het risico op hart- en vaatziekten verhogen. Omdat Lp(a) vooral erfelijk bepaald is, verandert leefstijl deze waarde meestal weinig. Toch kan kennis ervan nuttig zijn, omdat artsen dan andere risicofactoren extra serieus nemen.
Cholesterol verlagen met leefstijl
Minder verzadigd vet, meer onverzadigd vet
De meest praktische voedingsstap is niet exotisch. Vervang een deel van verzadigd vet door onverzadigd vet. Dus vaker olijfolie of vloeibare bak- en braadproducten in plaats van roomboter. Vaker noten of hummus in plaats van vette kaas of worst. Vaker vis of peulvruchten in plaats van vet vlees.
Dat hoeft niet te betekenen dat je nooit meer een plak oude kaas eet. Het gaat om het patroon. Je cholesterol reageert niet op één zaterdagavond, maar op wat je weken en maanden doet.

Vezels: kleine gewoonte, meetbaar effect
Voedingsvezels helpen. Vooral oplosbare vezels kunnen LDL verlagen. Oplosbare vezels zitten onder meer in havermout, gerst, peulvruchten, fruit en bepaalde vezelproducten zoals psyllium. Psyllium is een vezel uit de zaadhuid van Plantago ovata. Het vormt een gel in de darm en kan de opname en verwerking van galzuren beïnvloeden, waardoor de lever meer cholesterol gebruikt om nieuwe galzuren te maken.
Concreet: havermout bij het ontbijt, linzen in de soep, bonen door een salade, volkorenbrood in plaats van witbrood. Geen magie. Wel biochemie aan de keukentafel.

Bewegen: geen sportheld nodig
Beweging verbetert je vetstofwisseling, bloeddruk, insulinegevoeligheid en conditie. Je hoeft geen marathonloper te worden. Stevig wandelen, fietsen, zwemmen, krachttraining of tuinieren kan al verschil maken, mits het regelmatig gebeurt.
Voor HDL en triglyceriden is beweging vaak gunstig. Voor LDL is het effect meestal bescheidener dan van voeding of medicatie, maar in het totale risicoprofiel telt het stevig mee. Zeker als bewegen helpt om buikvet te verminderen en bloeddruk te verlagen.
Thuisarts adviseert bij hoog cholesterol onder meer gezond eten en drinken, voldoende bewegen, minder zitten, afvallen bij overgewicht, stoppen met roken en geen alcohol drinken.7Thuisarts.nl. (2024). Ik wil mijn cholesterol lager maken. Nederlands Huisartsen Genootschap.

Afvallen, alcohol en roken
Als je overgewicht hebt, kan gewichtsverlies je cholesterolprofiel verbeteren. Vooral triglyceriden dalen vaak duidelijk. Ook bloeddruk en bloedsuiker kunnen gunstiger worden.
Alcohol is dubbelzinnig. In oudere verhalen werd matige alcohol soms bijna als hartmedicijn gepresenteerd. Die tijd is grotendeels voorbij. Alcohol levert calorieën, kan triglyceriden verhogen, verstoort slaap en verhoogt bij sommige mensen de bloeddruk. Bij hoge triglyceriden is alcohol beperken of vermijden vaak verstandig.
Stoppen met roken is misschien wel de krachtigste leefstijlmaatregel voor je hart en bloedvaten. Zelfs als je cholesterol niet spectaculair verandert, daalt je cardiovasculaire risico. Dat is belangrijk: het doel is niet een fraai laboratoriumformulier, maar minder ziekte.

Medicijnen tegen hoog cholesterol
Statines: eerste keus bij verhoogd risico
Statines zijn cholesterolverlagende medicijnen die de aanmaak van cholesterol in de lever remmen. Ze remmen het enzym HMG-CoA-reductase. Een enzym is een eiwit dat een chemische reactie in het lichaam versnelt. Door dit enzym te remmen, maakt de lever minder cholesterol aan en haalt zij meer LDL uit het bloed.
Voorbeelden zijn simvastatine, atorvastatine, rosuvastatine en pravastatine. Atorvastatine en rosuvastatine zijn krachtiger dan simvastatine. De NHG-Standaard adviseert de keuze mede te baseren op hoeveel LDL-daling nodig is.8Nederlands Huisartsen Genootschap. (2024). NHG-Standaard Cardiovasculair risicomanagement.
Statines worden vooral ingezet als het totale risico op hart- en vaatziekten verhoogd is, of wanneer iemand al hart- en vaatziekten heeft gehad. Bij secundaire preventie is de redenatie strenger: er is al bewijs dat de bloedvaten kwetsbaar zijn.
Ezetimib: remmen van cholesterolopname
Ezetimib is een medicijn dat de opname van cholesterol in de darm remt. Het werkt dus anders dan een statine. Vaak wordt het toegevoegd als een statine alleen onvoldoende LDL-daling geeft, of gebruikt als iemand geen statine verdraagt.
Het Farmacotherapeutisch Kompas noemt ezetimib onder meer als aanvulling op dieet bij primaire hypercholesterolemie wanneer een statine onvoldoende werkt of niet in aanmerking komt.9Zorginstituut Nederland. (z.d.). Ezetimib. Farmacotherapeutisch Kompas.
Primaire hypercholesterolemie betekent dat het hoge cholesterol niet vooral door een andere ziekte wordt veroorzaakt, maar door aanleg en stofwisseling zelf. Dat kan familiair zijn, dus erfelijk, of niet-familiair.
PCSK9-remmers en andere middelen
PCSK9-remmers zijn krachtige cholesterolverlagers. PCSK9 is een eiwit dat invloed heeft op hoeveel LDL-receptoren beschikbaar blijven op levercellen. Rem je PCSK9, dan blijven er meer LDL-receptoren over en kan de lever meer LDL uit het bloed halen.
Voorbeelden zijn alirocumab en evolocumab. Dit zijn injectiemiddelen, meestal voor mensen met zeer hoog risico, ernstige hypercholesterolemie of onvoldoende effect van statine en ezetimib. Ze worden doorgaans via de specialist ingezet.
Het Farmacotherapeutisch Kompas beschrijft PCSK9-antilichamen als middelen die LDL-cholesterol verlagen en ook invloed kunnen hebben op andere vetparameters.10Zorginstituut Nederland. (z.d.). PCSK9-antilichamen. Farmacotherapeutisch Kompas.
Er bestaan ook nieuwere middelen, zoals bempedoïnezuur en inclisiran. Die horen niet thuis in zelfdokteren of snelle internetconclusies. Ze zijn bedoeld voor specifieke situaties, meestal wanneer de gebruikelijke route niet genoeg oplevert of niet verdragen wordt.
Spierpijn en bijwerkingen: nuchter blijven
Statines kunnen bijwerkingen geven. De bekendste zijn spierpijn, spierstijfheid en spierkrampen. Lareb noemt spierklachten bekende bijwerkingen van statines.11Bijwerkingencentrum Lareb. (2024). Spierklachten en statinen.
Dat betekent niet dat elke spierpijn door de statine komt. Mensen krijgen ook spierpijn door sporten, griep, vitamine D-tekort, schildklierproblemen, stress, andere medicijnen of gewoon door leeftijd en belasting. Toch moet je klachten serieus nemen, vooral als ze duidelijk beginnen na start of dosisverhoging.
Ernstige spierafbraak, rabdomyolyse genoemd, is zeldzaam. Rabdomyolyse betekent dat spierweefsel beschadigd raakt en afbraakstoffen in het bloed komen, wat de nieren kan belasten. Alarmsignalen zijn heftige spierpijn, uitgesproken spierzwakte, koortsachtig ziek zijn of donkere cola-achtige urine. Dan moet je snel medische hulp zoeken.
Stop niet zomaar op eigen houtje met een statine na een vaag bericht op sociale media. Overleg met je arts. Soms helpt een lagere dosis, een ander statine, om de dag doseren, tijdelijk stoppen en herstarten, of combineren met ezetimib. De kunst is niet stoer doorbijten, maar verstandig bijsturen.
Supplementen, rode gist rijst en andere beloftes
Rode gist rijst wordt vaak verkocht als natuurlijk middel tegen cholesterol. Het bevat soms monacoline K, een stof die chemisch verwant is aan lovastatine, een statineachtig middel. “Natuurlijk” betekent hier dus niet: mild, onschuldig of vrij van bijwerkingen.
Lareb waarschuwt dat rode gist rijst vergelijkbare bijwerkingen kan geven als statines, zoals spierpijn en maag-darmklachten.12Bijwerkingencentrum Lareb. (z.d.). Bijwerkingen en rode gistrijst.
Dat is een mooi voorbeeld van moderne gezondheidsverwarring. Men wantrouwt een voorgeschreven statine omdat die “chemisch” klinkt, maar slikt vervolgens een supplement met een statineachtige stof waarvan de dosering en zuiverheid minder voorspelbaar kunnen zijn. Dat is geen terugkeer naar de natuur; dat is farmacologie met een etiket in sierletters.
Plantensterolen kunnen LDL enigszins verlagen. Ze zitten in sommige verrijkte margarines of yoghurtdrinks. Ze zijn niet bedoeld als vrijbrief voor ongezond eten, en ze vervangen geen medicatie bij hoog risico. Bespreek supplementen met je huisarts of apotheker als je medicijnen gebruikt, zwanger bent, leverproblemen hebt of spierklachten krijgt.
Wanneer moet je naar de huisarts?
Geen klachten, toch laten meten
Omdat hoog cholesterol geen klachten geeft, draait het om risicoprofiel. Laat je cholesterol bespreken of meten als je:
- hart- en vaatziekten hebt gehad;
- diabetes mellitus hebt;
- hypertensie hebt;
- rookt en ouder wordt;
- chronische nierschade hebt;
- een ouder, broer of zus hebt met hart- en vaatziekten op jonge leeftijd;
- familieleden hebt met sterk verhoogd cholesterol;
- overgewicht hebt met andere risicofactoren;
- eerder een TIA, beroerte, hartinfarct, dotterbehandeling of bypassoperatie hebt gehad.
Bij jonge, gezonde mensen zonder risicofactoren is routinematig meten meestal minder dringend. Maar bij een belaste familiegeschiedenis ligt dat anders.

Alarmsignalen horen bij hart en vaten, niet bij cholesterol zelf
Cholesterol geeft geen directe alarmsymptomen. Hart- en vaatziekten wel. Bel direct 112 bij klachten die passen bij een hartinfarct of beroerte.
Bij een hartinfarct kun je denken aan:
- drukkende of knellende pijn op de borst;
- uitstraling naar arm, kaak, rug of schouder;
- zweten, misselijkheid of grauwe kleur;
- benauwdheid;
- plotselinge ernstige zwakte of angstig gevoel.
Bij een beroerte kun je denken aan:
- scheve mond;
- verwarde spraak of niet goed uit woorden komen;
- krachtsverlies of gevoelloosheid aan één kant;
- plots dubbelzien of verlies van zicht;
- acute ernstige duizeligheid met uitvalsverschijnselen.
Dit zijn geen klachten om “even aan te kijken”. Tijd is dan letterlijk hersen- of hartweefsel.

Wanneer erfelijkheid verdacht is
Denk aan familiaire hypercholesterolemie als het LDL zonder behandeling zeer hoog is, bijvoorbeeld boven 5,0 mmol/L, of als totaal cholesterol boven 8,0 mmol/L ligt, zeker in combinatie met hart- en vaatziekten op jonge leeftijd in de familie. Het NHG-Standpunt noemt zulke sterk verhoogde onbehandelde waarden als reden om FH te overwegen.13Nederlands Huisartsen Genootschap. (2006). Diagnostiek en behandeling van familiaire hypercholesterolemie.
Soms zie je lichamelijke tekenen, zoals xanthomen. Xanthomen zijn cholesterolophopingen in pezen of huid. Peesxanthomen bij de achillespees of handpezen zijn klassiek bij FH, maar lang niet iedereen heeft ze. Een arcus lipoides, een lichte ring rond het hoornvlies van het oog, kan bij ouderen onschuldig zijn, maar bij jonge mensen met hoog cholesterol extra verdacht.
Cholesterol bij vrouwen
Cholesterolzorg is lang wat mannelijk gekleurd geweest. Dat is aan het schuiven. Vrouwen krijgen gemiddeld later hart- en vaatziekten dan mannen, maar ze krijgen ze wel degelijk. Na de overgang verandert de hormoonhuishouding. Oestrogeen, een vrouwelijk geslachtshormoon, daalt. Daardoor kan LDL stijgen en HDL dalen.
Zwangerschapscomplicaties kunnen eveneens iets vertellen over later risico. Pre-eclampsie, oftewel zwangerschapsvergiftiging met hoge bloeddruk en orgaanbelasting, hangt samen met een hoger risico op hart- en vaatziekten later in het leven. Ook zwangerschapsdiabetes verdient aandacht, omdat het de kans op latere diabetes type 2 verhoogt.
Dat betekent niet dat elke vrouw na de overgang aan de pillen moet. Het betekent wel dat klachten en risico’s bij vrouwen niet weggewuifd moeten worden met “stress” of “overgang”. Soms is het dat. Soms spreekt het bloedvat.

Cholesterol bij kinderen en jongeren
Bij kinderen wordt cholesterol niet standaard gemeten. Toch kan het nodig zijn bij verdenking op familiaire hypercholesterolemie. Als een ouder FH heeft, is onderzoek bij kinderen belangrijk, omdat vroege behandeling latere schade kan beperken.
Bij kinderen met obesitas, diabetes of andere risicofactoren kan de arts ook naar bloedvetten kijken. De insteek is dan anders dan bij volwassenen. Het gaat niet om paniek over één waarde, maar om vroeg herkennen van een ongunstig patroon.
Een kind met erfelijk zeer hoog LDL heeft geen “volwassenenziekte op kinderleeftijd”. Het heeft een erfelijke stofwisselingsaandoening die vroeg begint. Dat vraagt rustige uitleg, familieonderzoek en medische begeleiding.
Veel misverstanden over cholesterol
“Ik ben slank, dus mijn cholesterol zal wel goed zijn”
Slank zijn helpt vaak, maar garandeert niets. Erfelijke aanleg kan ook bij slanke mensen tot hoog LDL leiden. Andersom kunnen mensen met overgewicht soms redelijk gunstige cholesterolwaarden hebben, ofschoon hun totale risico door bloeddruk, glucose of buikvet toch verhoogd kan zijn.
“Ik voel me gezond, dus mijn bloedvaten zijn gezond”
Dat kan, maar het volgt er niet automatisch uit. Atherosclerose ontwikkelt zich vaak langzaam. Veel mensen voelen pas iets wanneer de vernauwing ernstig is of wanneer een plaque scheurt. Gezondheid is deels ervaring, deels meting. Beide hebben hun plaats.
“Als mijn HDL hoog is, maakt LDL minder uit”
Een gunstig HDL is prettig, maar het wist een hoog LDL niet zomaar uit. LDL is causaal betrokken bij atherosclerose. Dat is de reden waarom richtlijnen zo sterk op LDL-verlaging sturen.
“Statines zijn gevaarlijker dan cholesterol”
Statines kunnen bijwerkingen geven, en die moeten serieus genomen worden. Tegelijk behoren statines tot de best onderzochte medicijnen in de cardiovasculaire geneeskunde. Bij mensen met verhoogd risico kan de winst aanzienlijk zijn. De verhouding tussen nut en bijwerking hangt af van je persoonlijke risico. Daar zit de nuance, niet in angst of jubel.
“Een supplement is veiliger dan een medicijn”
Soms wel, vaak niet per se. Supplementen kunnen werkzame stoffen bevatten, wisselende doseringen hebben en bijwerkingen geven. Rode gist rijst is daarvan het schoolvoorbeeld. Natuurlijk is geen synoniem voor veilig. Digitalis komt ook uit een plant, en daar wil je evenmin achteloos mee strooien.
Cholesterol als onderdeel van een groter verhaal
Cholesterol verdient aandacht, maar geen hysterie. Het is een risicofactor, geen karakteroordeel. Het zegt niets over je discipline, je waarde of je toekomst alsof die reeds in steen gebeiteld is. Het vertelt wel iets over de omstandigheden waarin je bloedvaten hun werk moeten doen.
Wie cholesterol goed wil begrijpen, moet af van twee uitersten. Aan de ene kant de achteloze houding: “Ik voel niets, dus er is niets.” Aan de andere kant de krampachtige fixatie op elk cijfer achter de komma. Beide missen de kwintessens.
Het gaat om risico in de tijd. Hoe hoog is je LDL? Hoe lang is het al hoog? Rook je? Hoe is je bloeddruk? Heb je diabetes? Wat zit er in je familie? Heb je al vaatziekte gehad? Wat kun je met voeding, beweging, gewicht en slaap? En wanneer is medicatie geen nederlaag, maar verstandig onderhoud aan een kwetsbaar systeem?
📌 Denkhaakje
Cholesterol is geen vijand die uitgeroeid moet worden, maar een signaal dat verstaan moet worden. Wie naar dat signaal luistert, kijkt niet alleen naar vet in het bloed, maar naar de toekomst van hart, hersenen en bloedvaten.
📚 Special over cholesterol
Disclaimer
Dit artikel is bedoeld als algemene gezondheidsinformatie en vervangt geen persoonlijk medisch advies. Cholesterolwaarden moeten altijd worden beoordeeld in samenhang met je leeftijd, bloeddruk, rookgedrag, diabetes, nierfunctie, familiegeschiedenis en eventuele eerdere hart- en vaatziekten. Heb je sterk verhoogde waarden, gebruik je cholesterolverlagende medicijnen, ervaar je bijwerkingen of heb je klachten zoals pijn op de borst, benauwdheid, uitvalsverschijnselen of plots krachtsverlies, overleg dan met je huisarts of neem bij spoed direct contact op met 112.
Geraadpleegde bronnen
- Bijwerkingencentrum Lareb. (2024). Spierklachten en statinen. https://www.lareb.nl/geneesmiddel-kennis-pagina?naam=Spierklachten+en+statinen&type=TIS
- European Society of Cardiology & European Atherosclerosis Society. (2019). ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. https://www.escardio.org/guidelines/clinical-practice-guidelines/all-esc-practice-guidelines/dyslipidaemias-management-of/
- Federatie Medisch Specialisten. (2024). Cardiovasculair risicomanagement. Richtlijnendatabase. https://richtlijnendatabase.nl/richtlijn/cardiovasculair_risicomanagement_cvrm/
- Nederlands Huisartsen Genootschap. (2006). Diagnostiek en behandeling van familiaire hypercholesterolemie. https://richtlijnen.nhg.org/medisch-inhoudelijke-nhg-standpunten/diagnostiek-en-behandeling-van-familiaire-hypercholesterolemie
- Nederlands Huisartsen Genootschap. (2024). NHG-Standaard Cardiovasculair risicomanagement. https://richtlijnen.nhg.org/standaarden/cardiovasculair-risicomanagement
- Thuisarts.nl. (2024). Cholesterol. https://www.thuisarts.nl/cholesterol
- Thuisarts.nl. (2024). Ik heb een hoog cholesterol. https://www.thuisarts.nl/cholesterol/ik-heb-hoog-cholesterol
- Thuisarts.nl. (2024). Ik wil mijn cholesterol lager maken. https://www.thuisarts.nl/cholesterol/ik-wil-mijn-cholesterol-lager-maken
- Zorginstituut Nederland. (z.d.). Ezetimib. Farmacotherapeutisch Kompas. https://www.farmacotherapeutischkompas.nl/bladeren/preparaatteksten/e/ezetimib
- Zorginstituut Nederland. (z.d.). PCSK9-antilichamen. Farmacotherapeutisch Kompas. https://www.farmacotherapeutischkompas.nl/bladeren/groepsteksten/pcsk9_antilichamen
Reacties en ervaringen
Heb je ervaring met hoog cholesterol, leefstijlaanpassingen, statines, ezetimib, bijwerkingen of gesprekken met de huisarts over je hart- en vaatrisico? Deel je reactie gerust hieronder. Persoonlijke ervaringen kunnen andere lezers helpen, mits ze nuchter en respectvol worden gedeeld. Reacties verschijnen niet altijd meteen; het controleren ervan kan soms uren duren vanwege spam.