Last Updated on 8 februari 2026 by M.G. Sulman
Een slokdarmbloeding klinkt als iets uit een ziekenhuisserie, maar in werkelijkheid is het een uiterst ernstige aandoening die zich zomaar onverwacht kan aandienen. Plotseling bloed braken – soms helderrood, soms donker als koffiedik – of een pikzwarte ontlasting die verraadt dat er inwendig iets misgaat. Zulke signalen zijn geen kleinigheid, maar alarmschoten van het lichaam. Dikwijls ligt er een dieper probleem aan ten grondslag, zoals levercirrose met gespannen aderen (varices) of een zweer die de wand van de slokdarm heeft aangetast. Wat het ook moge zijn: een slokdarmbloeding vraagt om directe medische zorg. Want uitstel is hier, letterlijk, levensgevaarlijk.
Gebruik de inhoudsopgave om snel te navigeren
- 1 Wat is een slokdarmbloeding?
- 2 Oorzaken van een slokdarmbloeding
- 3 Symptomen en signalen
- 4 Diagnose en onderzoek
- 5 Behandeling van een slokdarmbloeding
- 6 Preventie en prognose
- 7 Wanneer direct medische hulp inschakelen?
- 8 Zelfzorg en leefstijl
- 9 Veelgestelde vragen (FAQ)
- 9.1 Kan een slokdarmbloeding vanzelf stoppen?
- 9.2 Hoe herken ik een kleine of sluimerende bloeding?
- 9.3 Is een slokdarmbloeding altijd levensbedreigend?
- 9.4 Kan stress een slokdarmbloeding veroorzaken?
- 9.5 Komt een slokdarmbloeding vaak terug?
- 9.6 Hoe groot is de kans om te overlijden aan een slokdarmbloeding?
- 9.7 Kun je met een slokdarmbloeding gewoon naar de huisarts gaan?
- 9.8 Kan voeding invloed hebben op het risico?
- 9.9 Zijn er alternatieve middelen of kruiden tegen slokdarmbloeding?
- 9.10 Is er verschil tussen een maagbloeding en een slokdarmbloeding?
- 9.11 Kun je nog werken of sporten na een doorgemaakte bloeding?
- 9.12 Hoe groot is de rol van erfelijkheid?
- 9.13 Hoe snel kan een slokdarmbloeding ontstaan?
- 9.14 Kan ik na een slokdarmbloeding nog alcohol drinken?
- 10 Lees verder
- 11 Geraadpleegde bronnen
- 12 Reacties en ervaringen
Wat is een slokdarmbloeding?
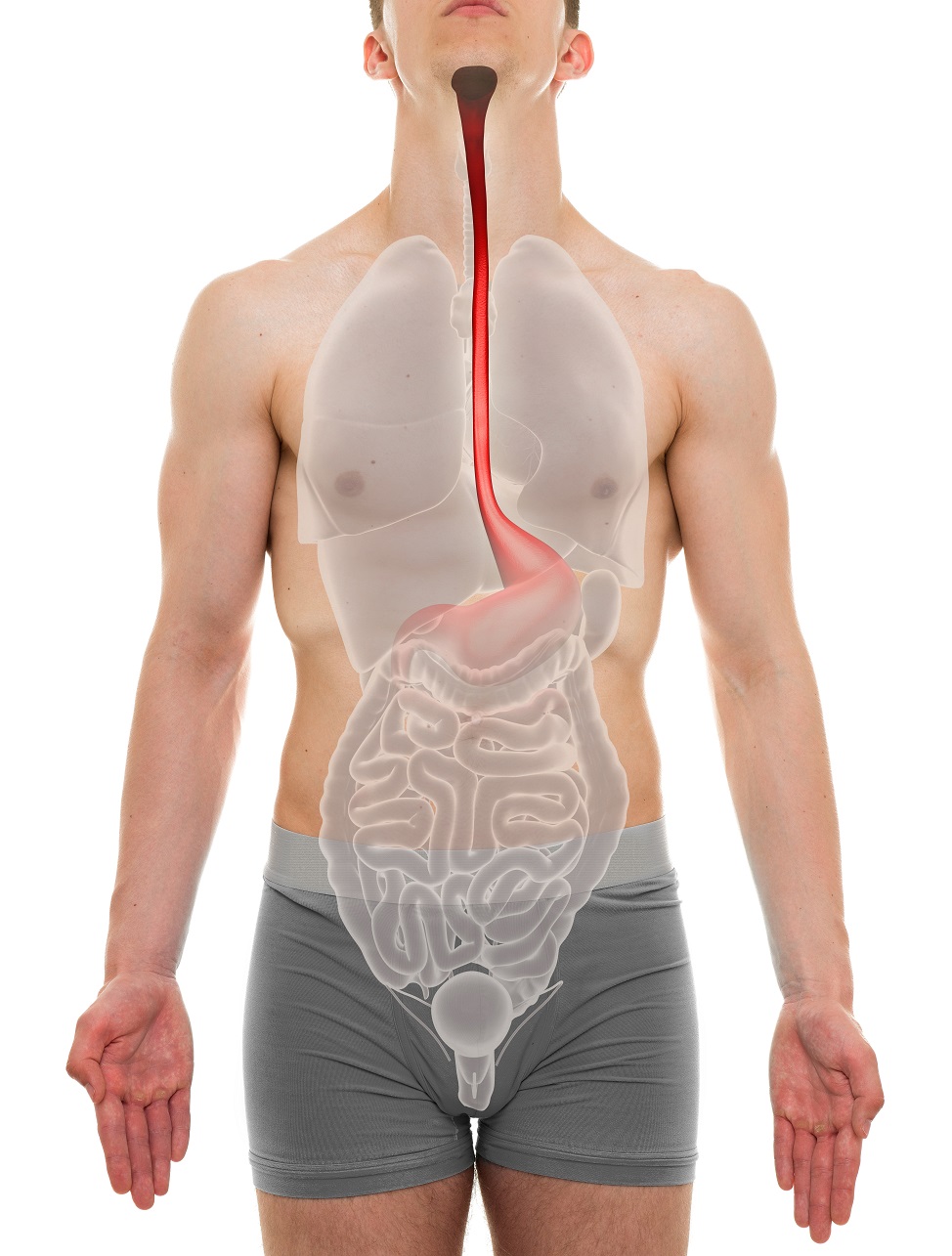
Een slokdarmbloeding is niets minder dan een inwendige bloeding in de slokdarm – de gespierde buis die mond en maag verbindt. Het klinkt technisch, maar in feite gaat het om een lekkage van bloed uit aderen of weefsel dat beschadigd is geraakt. Soms is dat een kleine bloeding die druppelsgewijs verloopt en pas opvalt door zwarte, teerachtige ontlasting. In andere gevallen breekt het als een dijk door en spuit het bloed via het braaksel naar buiten.
Acute versus sluimerende bloeding
Men onderscheidt doorgaans twee vormen.
-
De acute slokdarmbloeding: hevig, plots en levensbedreigend. Patiënten kunnen in korte tijd liters bloed verliezen, met duizeligheid, shock en bewustzijnsverlies tot gevolg.
-
De chronische of sluimerende bloeding: minder spectaculair, doch verraderlijk. Het bloedverlies is gering maar langdurig, en kan leiden tot bloedarmoede, bleekheid en extreme vermoeidheid.
Een voorbeeld uit de praktijk
Neem Jan, een man van 58, die jarenlang stevig aan de fles zat. Hij dacht dat zijn ‘brandend maagzuur’ niet meer was dan een ongemak. Tot de dag dat hij plots begon te braken – niet alleen zuur, maar donkerrood bloed. Bij onderzoek bleek hij gespannen aderen (varices) in de slokdarm te hebben, ontstaan door levercirrose. Zijn verhaal illustreert hoe een slokdarmbloeding dikwijls niet op zichzelf staat, maar het topje van een dieper liggend probleem is.

Oorzaken van een slokdarmbloeding
Een slokdarmbloeding ontstaat nooit zomaar; er schuilt altijd een onderliggende oorzaak. Hieronder de meest voorkomende, met korte duiding:
| Oorzaak | Toelichting | Voorbeeldsituatie |
|---|---|---|
| Slokdarmvarices | Opgezette aderen door levercirrose, die kunnen barsten onder hoge druk. | Alcoholmisbruik → levercirrose → varices |
| Slokdarmzweren | Ontstaan vaak bij chronische reflux (GERD) of medicijngebruik (NSAID’s). | Patiënt met jarenlang brandend maagzuur |
| Tumoren | Slokdarmkanker of andere gezwellen kunnen bloedvaten aantasten. | Chronisch roker met gewichtsverlies |
| Ernstige ontstekingen | Infecties of chemische beschadiging (bijv. door bijtende stoffen). | Kind dat schoonmaakmiddel inslikt |
| Trauma of ingreep | Verwonding na een medische procedure (bijv. sonde of endoscopie). | Complicatie na plaatsing voedingssonde |
Slokdarmvarices
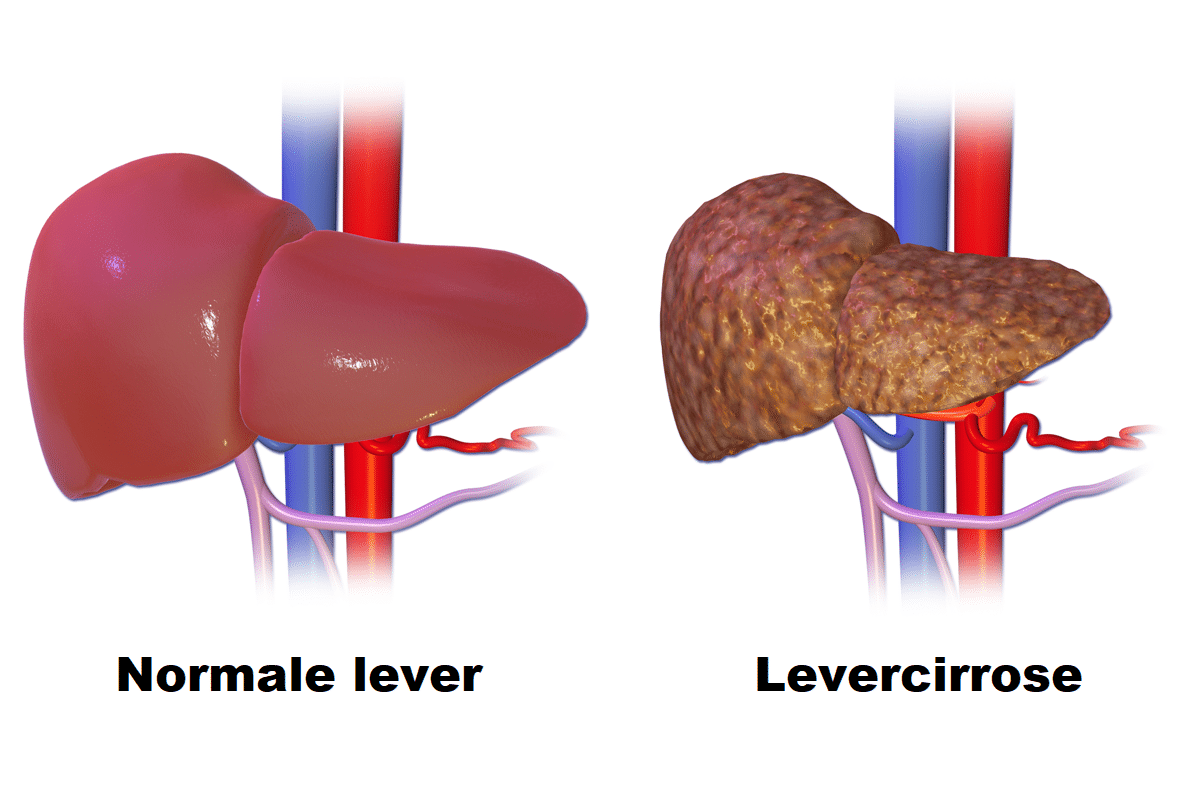
De meest beruchte oorzaak zijn slokdarmvarices: opgezwollen aderen in de slokdarm die ontstaan door verhoogde druk in de poortader, meestal als gevolg van levercirrose. Deze aderen zijn broos en gespannen als dun glaswerk. Eén scheurtje volstaat om een levensbedreigende bloeding te veroorzaken. Bij patiënten met een voorgeschiedenis van alcoholmisbruik of chronische hepatitis zien artsen dit regelmatig.
Slokdarmzweren
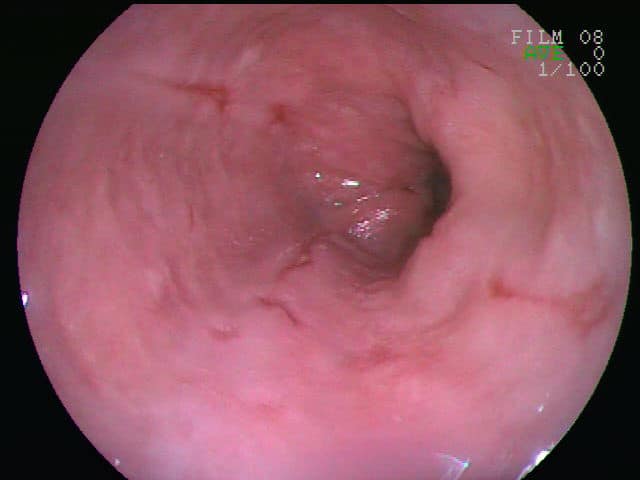
Naast varices spelen ook slokdarmzweren een belangrijke rol. Ze ontstaan vaak bij langdurige refluxziekte (GERD), waarbij maagzuur telkens de slokdarmwand irriteert en beschadigt. Ook het gebruik van bepaalde medicijnen, zoals NSAID’s (ibuprofen, naproxen) of sommige antibiotica, kan zweren uitlokken. Zodra een zweer een bloedvat aantast, kan een bloeding optreden – soms langzaam, soms plotseling.
Tumoren in de slokdarm
Een andere, ernstiger oorzaak is slokdarmkanker. Tumoren kunnen groeien in of tegen de wand van de slokdarm en daarbij bloedvaten openvreten. Vaak gaat dit gepaard met andere signalen zoals slikproblemen, gewichtsverlies of pijn achter het borstbeen. De bloeding is hier meestal een symptoom van een gevorderd ziekteproces.
Ontstekingen en chemische beschadiging
Zeldzamer maar niet minder ernstig zijn ernstige slokdarmontstekingen. Deze kunnen ontstaan door infecties (bijvoorbeeld bij patiënten met een verzwakt immuunsysteem) of door chemische schade, bijvoorbeeld bij het per ongeluk drinken van bijtende stoffen. Het weefsel raakt dan zodanig geïrriteerd en kwetsbaar dat bloedingen kunnen optreden.
Trauma en medische ingrepen
Tot slot kan een slokdarmbloeding ontstaan na trauma of als complicatie van een medische handeling. Denk aan een sonde die per ongeluk de wand beschadigt, of een endoscopische behandeling waarbij een klein bloedvaatje geraakt wordt. Zulke iatrogene (door medische ingreep veroorzaakte) bloedingen zijn zeldzaam, maar behoren wel tot de differentiaaldiagnose.
Risicofactoren: wie loopt gevaar?
Niet iedereen krijgt een slokdarmbloeding; er is meestal een voedingsbodem die het risico verhoogt. Enkele factoren springen eruit:
-
Overmatig alcoholgebruik – de klassieke boosdoener. Alcohol tast de lever allengs aan, waardoor varices ontstaan.
-
Chronische leverziekte – denk aan hepatitis B of C, die de levercirrose versnellen.
-
Langdurige reflux (GERD) – zuur dat telkens de slokdarmwand irriteert, kan leiden tot zweren en bloeding.
-
Medicijngebruik – vooral NSAID’s of bloedverdunners, die de slijmvliezen kwetsbaarder maken of het stollen hinderen.
-
Roken en slechte leefstijl – dragen bij aan tumoren en vaatproblemen in de slokdarm.
Een voorbeeld: een man die dagelijks pijnstillers slikt tegen rugklachten, combineert dat met enkele glazen wijn per avond. Hij voelt zich aanvankelijk onaantastbaar, maar onbewust tikt hij meerdere risicofactoren tegelijk aan. De kans dat hij ooit met een bloeding in de slokdarm belandt, is aanzienlijk groter dan bij iemand die geen van deze factoren kent.

Symptomen en signalen
Een slokdarmbloeding laat zich doorgaans niet zachtjes aankondigen, maar met duidelijke en soms angstaanjagende tekenen. Het lichaam zet als het ware een rode vlag uit: hier is gevaar.
Typische klachten
-
Bloed braken – soms helder rood, soms donker en korrelig als koffiedik.
-
Zwarte ontlasting (melena) – pikzwarte, teerachtige ontlasting door verteerd bloed.
-
Duizeligheid en flauwvallen – gevolg van plots bloedverlies en dalende bloeddruk.
-
Bleekheid en zwakte – verschijnselen van bloedarmoede bij chronisch verlies.
-
Shockverschijnselen – snelle hartslag, koud zweet, verwardheid of bewustzijnsverlies.

Checklist: rode vlaggen
Raadpleeg onmiddellijk medische hulp bij:
-
Plotseling bloed braken, hoe gering ook
-
Pikzwarte of bloederige ontlasting
-
Ernstige duizeligheid of wegraking
-
Hartkloppingen of bleek wegtrekken
-
Acute buikpijn gecombineerd met (een van) bovenstaande klachten
Een illustratief scenario
Stel je een vrouw van 62 voor die midden in de nacht naar het toilet gaat. Ze schrikt: de ontlasting is zwart en plakkerig, bijna als teer. Ze voelt zich licht in het hoofd en moet zich vasthouden aan de wastafel. Dit is niet iets om tot morgen af te wachten; het is een klassiek alarmsignaal van een inwendige bloeding in de slokdarm of maag.
Diagnose en onderzoek
Een slokdarmbloeding vermoeden is één ding, maar zekerheid vergt onderzoek. Artsen willen niet gissen, maar zien waar het bloed vandaan komt. Daarvoor bestaat een duidelijk stappenplan.
Eerste beoordeling
Wanneer een patiënt zich aandient met bloedbraken of melena, zal de arts allereerst de vitale functies controleren: bloeddruk, pols, ademhaling. Is er sprake van shock? Hoe ernstig is het bloedverlies? Vaak wordt al direct een infuus ingebracht, nog vóór men weet waar exact de bloeding zit.
Bloedonderzoek
Daarna volgt laboratoriumonderzoek: hemoglobine (hoeveel bloed is er al verloren?), leverwaarden (is er sprake van cirrose of hepatitis?), en de stollingstesten. Deze waarden geven richting, maar zijn slechts een aanloop naar het echte werk.
Endoscopie: de gouden standaard
De gastroscopie is het sleutelinstrument. Via een flexibele slang met camera wordt de slokdarm van binnen bekeken. Artsen zien dan letterlijk waar het bloed ontsnapt. Soms treft men een gesprongen varix die nog nabloeit; soms een zweer met een gestold propje erop. De endoscopie heeft bovendien een dubbel nut: men kan niet alleen zien, maar ook direct behandelen (bijvoorbeeld door afbinden of inspuiten).
Aanvullend onderzoek
Indien de oorzaak niet meteen helder is, kunnen aanvullende technieken nodig zijn:
-
CT-scan of echo van de lever bij verdenking varices of cirrose.
-
Biopten (stukjes weefsel) bij verdenking tumor.
-
Capsule-endoscopie in zeldzame gevallen waarbij de bloeding elders in het maag-darmkanaal wordt vermoed.
Een concreet beeld
Vergelijk het met een lekkend dak. Je kunt wel een natte plek op de vloer zien, maar pas wanneer je op het dak klimt, ontdek je de scheur in de pannen. Zo ook hier: de endoscopie legt de bron van het bloedverlies bloot, en opent de weg naar een gerichte behandeling.
Behandeling van een slokdarmbloeding
Een slokdarmbloeding duldt geen uitstel. Zodra de diagnose gesteld is – of zelfs al bij een sterk vermoeden – wordt de behandeling ingezet. Het doel is tweeledig: de patiënt stabiliseren én de bloeding stoppen.
Eerste noodmaatregelen
-
Infusen en vochttoediening – om bloeddruk en circulatie op peil te houden.
-
Bloedtransfusie – bij ernstig bloedverlies om het zuurstoftransport te herstellen.
-
Zuurstof toedienen – bij benauwdheid of lage zuurstofsaturatie.
-
Bewaken van vitale functies – hartslag, bloeddruk en ademhaling voortdurend in de gaten houden.
Endoscopische therapie
De endoscopie, die ook voor de diagnose wordt gebruikt, is vaak meteen de eerste behandelstap:
-
Bandligatie – bij varices: de lekkende ader wordt met een elastiekje afgebonden, alsof men een lekkende tuinslang dichtknijpt.
-
Injectietherapie – inspuiten van adrenaline of scleroserende stoffen om het bloeden te stelpen.
-
Clippen of coaguleren – een bloedend vat kan letterlijk worden dichtgebrand of met een clip afgesloten.
Medicamenteuze ondersteuning
-
Protonpompremmers (PPI’s) om zuurproductie te remmen en zweertjes te laten genezen.
-
Vasoactieve middelen (zoals octreotide) die de druk in de slokdarmaderen verlagen.
-
Antibiotica bij levercirrosepatiënten, omdat zij extra vatbaar zijn voor infecties.
Operatieve ingrepen
Als endoscopie en medicatie falen, rest soms een ingreep:
-
Shunt-operaties (TIPS: transjugulaire intrahepatische portosystemische shunt) om de druk in de poortader te verminderen.
-
Chirurgie als laatste redmiddel, waarbij de bloeding operatief wordt opgeheven.
Nazorg en preventie
Na het stelpen van de bloeding begint een nieuw hoofdstuk: voorkomen dat het terugkomt. Dat betekent strikte controle, medicatie, leefstijlaanpassingen en bij leverpatiënten soms regelmatige endoscopische controles.
Een beeld uit de praktijk
Een man met levercirrose wordt binnengebracht, bleek en zweterig, na hevig bloedbraken. Binnen enkele minuten krijgt hij infusen, zuurstof en een bloedtransfusie. De arts voert een spoed-endoscopie uit en bindt de gesprongen varix af met een elastiekje. Binnen een uur is de bloeding gestelpt. Een fragiel evenwicht, maar levensreddend.
Preventie en prognose
Een slokdarmbloeding kan men soms voorkomen, maar niet altijd. Toch is er veel winst te behalen door onderliggende oorzaken aan te pakken en risicofactoren te beperken.
Preventieve maatregelen
-
Screening bij leverpatiënten – mensen met levercirrose worden vaak regelmatig endoscopisch gecontroleerd. Zo kunnen varices tijdig worden ontdekt en behandeld.
-
Medicatie als voorzorg – bètablokkers (zoals propranolol) verlagen de druk in de poortader en verminderen de kans dat varices knappen.
-
Behandeling van reflux – zuurremmers voorkomen dat de slokdarmwand steeds opnieuw beschadigd raakt.
-
Alcoholbeperking – misschien wel de meest doeltreffende leefstijlmaatregel; zonder drank krijgt de lever eindelijk rust.
-
Gezonde leefstijl – stoppen met roken, matig gebruik van pijnstillers en gezond eten ondersteunen zowel slokdarm als lever.

Prognose
De vooruitzichten hangen sterk af van de achterliggende oorzaak.
-
Bij levercirrose is de prognose vaak somber: elke bloeding vergroot de kans op nieuwe, en het sterftecijfer blijft hoog.
-
Bij reflux of een zweer zijn de perspectieven doorgaans gunstiger, mits men trouw de behandeling volgt.
-
Bij tumoren bepaalt de uitgebreidheid van de kanker het verdere verloop.
Levenskwaliteit na een bloeding
Veel patiënten ervaren na een doorgemaakte slokdarmbloeding blijvende onzekerheid: komt het terug?. Regelmatige controles, gezonde keuzes en goede begeleiding door artsen kunnen dat gevoel temperen.
Voorbeeld
Een vrouw van 49 met hepatitis C en levercirrose ondergaat driemaal per jaar een endoscopie. Steeds opnieuw worden kleine varices opgespoord en afgebonden. Dankzij medicatie en alcoholonthouding weet ze de ziekte min of meer onder controle te houden. Haar prognose blijft serieus, maar de kans op een levensbedreigende bloeding is door de preventie sterk verkleind.
Wanneer direct medische hulp inschakelen?
Een slokdarmbloeding is geen klacht om mee te wachten tot morgen. Zodra de signalen zich aandienen, moet men zonder dralen de spoedeisende hulp opzoeken of 112 bellen.
Onmiddellijk actie ondernemen bij:
-
Braken van bloed (hoe gering ook)
-
Donkerbruin of koffiedik-achtig braaksel
-
Pikzwarte, teerachtige ontlasting
-
Plotselinge duizeligheid, flauwvallen of bewustzijnsverlies
-
Hartkloppingen, bleek wegtrekken of koud zweet
Waarom zo urgent?
Omdat een slokdarmbloeding razendsnel uit de hand kan lopen. In enkele uren kan een patiënt liters bloed verliezen en in shock raken. Elke minuut telt.
Beeld om te onthouden
Zie het als een brand in huis: ook al lijkt het maar een klein vuurtje, u belt onmiddellijk de brandweer. Bij een slokdarmbloeding geldt hetzelfde: wachten is levensgevaarlijk.
Zelfzorg en leefstijl
Zelfzorg bij een slokdarmbloeding klinkt paradoxaal – want tijdens de bloeding is er géén zelfzorg mogelijk, slechts medische spoed. Maar ná de acute fase kan een patiënt veel doen om herstel te ondersteunen en herhaling te voorkomen.
Wat men níet moet doen
-
Niet bagatelliseren – klachten als zuurbranden of een enkele zwarte ontlasting negeren is gevaarlijk.
-
Niet blijven drinken – alcohol versnelt leverbeschadiging en verhoogt de kans op nieuwe bloedingen.
-
Geen overmatig pijnstillers gebruiken – vooral NSAID’s (ibuprofen, naproxen) irriteren de slokdarm en maagwand.
Wat men wél kan doen
-
Leefstijl aanpassen – gezond eten, voldoende bewegen en stoppen met roken.
-
Medicatie trouw innemen – zuurremmers, bètablokkers of andere voorgeschreven middelen consequent gebruiken.
-
Regelmatig op controle – leverpatiënten laten zich periodiek endoscopisch nakijken, ook als ze zich goed voelen.
-
Rustig herstel – na een bloeding kan het lichaam weken nodig hebben om de reserves weer op te bouwen.

Praktisch voorbeeld
Een man van 55 besluit na een heftige slokdarmbloeding zijn leven om te gooien. Hij stopt met alcohol, gaat driemaal per week wandelen en neemt zijn medicatie trouw in. Bij de volgende controle blijken de varices kleiner geworden en zijn bloedwaarden verbeterd. Zijn leefstijl blijkt een stille bondgenoot in het voorkomen van nieuwe calamiteiten.
Veelgestelde vragen (FAQ)
Omdat een slokdarmbloeding veel vragen oproept, volgt hier een uitgebreid overzicht in vraag-en-antwoordvorm. Zo kan de lezer snel de meest prangende kwesties opzoeken.
Kan een slokdarmbloeding vanzelf stoppen?
Ja, in sommige gevallen stolt het bloed tijdelijk en lijkt de bloeding te stoppen. Toch blijft de kans groot dat het opnieuw gaat bloeden. Daarom moet men altijd naar het ziekenhuis, ook als de klachten even wegtrekken.
Hoe herken ik een kleine of sluimerende bloeding?
Bij een kleine bloeding is er vaak geen helder bloed te zien, maar wel zwarte, teerachtige ontlasting (melena) of onverklaarbare bloedarmoede. Vermoeidheid, bleekheid en kortademigheid kunnen de eerste tekenen zijn.
Is een slokdarmbloeding altijd levensbedreigend?
Niet elke bloeding leidt direct tot de dood, maar elke bloeding kán gevaarlijk worden. Vooral varicesbloedingen kunnen in korte tijd massaal bloedverlies veroorzaken. Vandaar dat artsen spreken van een medisch spoedgeval.
Kan stress een slokdarmbloeding veroorzaken?
Stress op zichzelf veroorzaakt geen bloeding. Wel kan langdurige stress leiden tot ongezonde leefgewoonten (alcohol, roken, slecht slapen) en daardoor indirect bijdragen aan lever- of slokdarmproblemen.
Komt een slokdarmbloeding vaak terug?
Helaas wel. Vooral bij levercirrosepatiënten is de kans op herhaling groot. Zonder preventieve behandeling keert de bloeding bij de helft van de patiënten binnen een jaar terug. Met medicatie en endoscopische controles daalt dat risico aanzienlijk.
Hoe groot is de kans om te overlijden aan een slokdarmbloeding?
Dat hangt af van de oorzaak en de algemene gezondheid. Bij varicesbloedingen ligt de sterfte nog altijd hoog (20–30%). Bij bloedingen door reflux of een zweer is de prognose beter, mits de oorzaak goed behandeld wordt.
Kun je met een slokdarmbloeding gewoon naar de huisarts gaan?
Nee. Bij verdenking op een bloeding moet men direct de spoedeisende hulp inschakelen of 112 bellen. Een huisarts kan dit niet adequaat behandelen.
Kan voeding invloed hebben op het risico?
Ja. Zure, irriterende of pittige voeding kan klachten bij reflux verergeren. Overmatig alcoholgebruik is een belangrijke risicofactor voor varices. Een vezelrijk en gevarieerd dieet ondersteunt daarentegen de darmgezondheid en helpt indirect mee om problemen te voorkomen.
Zijn er alternatieve middelen of kruiden tegen slokdarmbloeding?
Er bestaan kruiden die ondersteunend kunnen zijn bij maagzuur of leverproblemen (zoals mariadistel bij leverziekte of kamille bij reflux). Maar géén enkel kruid kan een bloeding stoppen. Bij acute klachten is er altijd medische zorg nodig; kruiden kunnen hoogstens in een preventieve of herstellende fase ondersteunend werken.

Is er verschil tussen een maagbloeding en een slokdarmbloeding?
Ja. Beide geven vergelijkbare symptomen (bloed braken, zwarte ontlasting), maar de bron verschilt. Bij een maagbloeding zit het probleem in de maagwand of een zweer, bij een slokdarmbloeding in de slokdarm zelf. De aanpak kan daardoor variëren.
Kun je nog werken of sporten na een doorgemaakte bloeding?
In de herstelfase is het raadzaam het rustig aan te doen. Het lichaam heeft tijd nodig om de verloren rode bloedcellen aan te vullen. Daarna kan men vaak weer normaal functioneren, mits de onderliggende oorzaak onder controle is.
Hoe groot is de rol van erfelijkheid?
Erfelijke factoren spelen meestal geen directe rol. Wel kan men aanleg hebben voor leverziekten (zoals hemochromatose) die op hun beurt de kans op varices vergroten.
Hoe snel kan een slokdarmbloeding ontstaan?
Dat varieert. Soms gaat het om een sluipend proces van weken, met langzaam bloedverlies. Maar een varix kan ook in een fractie van een seconde scheuren, waarna de patiënt acuut in levensgevaar verkeert.
Kan ik na een slokdarmbloeding nog alcohol drinken?
Medisch gezien is het antwoord eenvoudig: nee. Elke druppel alcohol belast de lever en verhoogt de kans op nieuwe varices of bloeding. Voor wie de doodsangst van een bloeding eenmaal heeft meegemaakt, is dit vaak een overtuigend argument.
Lees verder
Een slokdarmbloeding staat zelden op zichzelf. Vaak hangt het samen met andere aandoeningen van lever, maag of slokdarm. Meer weten? Lees dan ook deze artikelen:
-
Levercirrose: oorzaak, symptomen en behandeling – ontdek hoe een beschadigde lever leidt tot varices in de slokdarm.
-
Maagbloeding: hoe herken je het? – vergelijkbare alarmsignalen, maar met een andere bron.
-
Lever en gal: functie en aandoeningen – een bredere blik op de rol van lever en galwegen in de spijsvertering.
Zo ontstaat een samenhangend beeld van de klachten en hun achterliggende oorzaken.
Geraadpleegde bronnen
-
Gralnek, I. M., Stanley, A. J., & van Buuren, H. R. (2022). European Society of Gastrointestinal Endoscopy (ESGE) Clinical Guideline: Management of acute variceal bleeding and prevention of recurrence. Endoscopy, 54(7), 701-732.
Beschikbaar via PubMed: https://pubmed.ncbi.nlm.nih.gov/36174643/
Richtlijn van de ESGE: beschrijft actuele aanbevelingen voor diagnostiek en behandeling van varicesbloedingen. -
de Franchis, R., Bosch, J., Garcia-Tsao, G., & Reiberger, T. (2022). Baveno VII – Renewing consensus in portal hypertension. Journal of Hepatology, 76(4), 959-974.
Beschikbaar via Journal of Hepatology: https://www.journal-of-hepatology.eu/article/S0168-8278(21)02299-6/fulltext
Internationaal consensusdocument over portale hypertensie en varices: standaardreferentie wereldwijd. -
Hagström, H., & Reuterwall, C. (2023). Secondary prevention of esophageal variceal bleeding: Long-term outcomes. Clinical Gastroenterology and Hepatology, 21(5), 1205-1214.
Beschikbaar via CGH Journal: https://www.cghjournal.org/article/S1542-3565(23)00347-6/fulltext
Onderzoek naar secundaire preventie: effect van medicatie en endoscopische therapie op overleving. -
Reverter, E., Tandon, P., Augustin, S., & Bosch, J. (2014). A MELD-based model to determine risk of mortality in patients with cirrhosis and acute variceal bleeding. Gastroenterology, 146(2), 412-419.
Beschikbaar via Gastroenterology: https://www.gastrojournal.org/article/S0016-5085(13)01492-3/abstract
Bekende studie die het risico op overlijden na varicesbloeding koppelt aan de MELD-score. -
Elghezewi, A., Patel, K., & Sahakian, A. (2023). Trends in hospitalizations of esophageal varices and 6-week mortality. Gastroenterology Research, 16(3), 148-156.
Beschikbaar via Gastrores: https://www.gastrores.org/index.php/Gastrores/article/view/1627/1624
Analyse van ziekenhuisopnames in de VS, met cijfers over sterfte binnen 6 weken. -
van Buuren, H. R., Janssen, H. L. A., & ten Kate, F. J. (2008). Endoscopic therapy versus TIPS placement for secondary prevention after gastro-oesophageal variceal bleeding: Dutch multicenter study. Alimentary Pharmacology & Therapeutics, 27(3), 353-362.
Beschikbaar via PubMed: https://pubmed.ncbi.nlm.nih.gov/18410027/
Nederlands onderzoek dat endoscopische behandeling vergelijkt met TIPS bij recidiefpreventie. -
European Association for the Study of the Liver (EASL). (2018). EASL Clinical Practice Guidelines for the management of patients with decompensated cirrhosis. Journal of Hepatology, 69(2), 406-460.
Beschikbaar via EASL: https://easl.eu/wp-content/uploads/2018/10/decompensated-cirrhosis-English-report.pdf
Uitgebreide richtlijn over levercirrose, met aandacht voor complicaties zoals varices en bloedingen.
Reacties en ervaringen
Heb jij zelf ooit te maken gehad met een slokdarmbloeding of met klachten als bloed braken of pikzwarte ontlasting? Of ken je iemand die dit heeft meegemaakt? Jouw ervaring kan anderen helpen om signalen eerder te herkennen en sneller hulp te zoeken.
👉 Deel je verhaal hieronder in de reacties. Hoe heb jij de eerste symptomen opgemerkt? Wat deed het met je vertrouwen in je eigen lichaam? En hoe heb je de behandeling of het herstel beleefd?
Samen maken we deze soms angstige en ingrijpende aandoening een stukje bespreekbaarder.