Last Updated on 26 februari 2026 by M.G. Sulman
Hypoventilatie betekent dat je onvoldoende ademhaalt, waardoor koolstofdioxide, een afvalstof van je stofwisseling, zich ophoopt in je bloed. Dat kan leiden tot ochtendhoofdpijn, sufheid, vermoeidheid, concentratieproblemen en kortademigheid. Soms merk je vooral dat je minder scherp bent of sneller buiten adem raakt bij lichte inspanning. Blijft dit onbehandeld, dan kan je lichaam verzuren, een toestand die respiratoire acidose heet. Herken je deze signalen; wanneer is het tijd om medische hulp te zoeken?

Gebruik de inhoudsopgave om snel te navigeren
- 1 Wat is hypoventilatie?
- 2 Wat gebeurt er in je lichaam bij hypoventilatie?
- 3 Welke klachten kun je krijgen?
- 4 Wat zijn de oorzaken van hypoventilatie?
- 5 Hypoventilatie tijdens de slaap
- 6 Hoe stelt een arts de diagnose?
- 7 Behandeling van hypoventilatie
- 8 Wat zijn de mogelijke gevolgen op lange termijn?
- 9 Lees verder
- 10 Bronnen
- 11 Reacties en ervaringen
Wat is hypoventilatie?
Hypoventilatie betekent dat je onvoldoende ventileert. Dat klinkt technisch, maar het komt hierop neer: je ademt niet diep of krachtig genoeg om koolstofdioxide goed af te voeren. Koolstofdioxide, vaak afgekort als CO₂, is een afvalstof die vrijkomt bij elke cel in je lichaam wanneer die energie verbrandt. Normaal gesproken adem je die stof ongemerkt uit. Bij hypoventilatie blijft er te veel van achter in je bloed.
Medisch noemen we dat hypercapnie. Dat woord betekent simpelweg een verhoogde hoeveelheid CO₂ in het bloed. Wanneer dat oploopt, verandert ook de zuurgraad van je bloed. Er ontstaat dan respiratoire acidose, een vorm van verzuring doordat je te weinig uitademt. Je lichaam functioneert het best binnen nauwe grenzen; zelfs kleine verschuivingen kunnen je merkbaar beïnvloeden.
Belangrijk om te begrijpen: hypoventilatie gaat niet altijd over sneller of langzamer ademen, maar over de effectiviteit van je ademhaling. Je kunt ogenschijnlijk rustig ademen en toch onvoldoende ventileren. Het probleem zit dan niet in het aantal ademhalingen per minuut, maar in de diepte en de gasuitwisseling in de longblaasjes, ook wel alveoli genoemd. Daar hoort zuurstof je bloed in te gaan en CO₂ eruit. Als dat proces hapert, stapelt de afvalstof zich allengs op.
📌 Voorbeeld
Stel dat je in een kamer zit met de ramen dicht. Je ademt wel, maar er komt geen frisse lucht binnen en gebruikte lucht gaat niet goed naar buiten. Na verloop van tijd wordt de lucht benauwd. Iets vergelijkbaars gebeurt in je lichaam bij hypoventilatie: je ventileert, maar niet voldoende om het evenwicht te bewaren.
Hypoventilatie is dus geen modieuze term, maar een reële verstoring van je ademregulatie. En die ademhaling, hoe vanzelfsprekend ook, is letterlijk van levensbelang.
Wat gebeurt er in je lichaam bij hypoventilatie?
Je merkt het misschien eerst vaag: wat zwaarder ademen, een doffe hoofdpijn bij het opstaan, een loom gevoel dat niet past bij je nachtrust. Toch speelt er onder de oppervlakte iets concreets en meetbaars. Hypoventilatie verstoort de fijne balans tussen zuurstof en koolstofdioxide in je bloed. En die balans is geen detail; zij is de voorwaarde voor helder denken, stabiele hartslag en goed functionerende organen.
Ophoping van koolstofdioxide
Wanneer je onvoldoende ventileert, blijft koolstofdioxide, CO₂, in je bloed circuleren. Normaal adem je deze afvalstof uit bij elke uitademing. Bij hypoventilatie lukt dat niet voldoende. Het gevolg heet hypercapnie, een verhoogde CO₂-spiegel in het bloed.
CO₂ is niet zomaar een restproduct; het beïnvloedt direct de zuurgraad van je bloed. Je lichaam houdt die zuurgraad, de pH-waarde, binnen zeer nauwe grenzen. Loopt CO₂ op, dan daalt de pH. Dat noemen we respiratoire acidose, oftewel verzuring door onvoldoende uitademing. Je cellen functioneren minder efficiënt en je hersenen reageren daar als eerste op.
Effect op je hersenen
Een stijgende CO₂-waarde werkt dempend op het centrale zenuwstelsel. Je kunt je suf voelen, minder scherp, traag in je reacties. Sommige mensen beschrijven het als een waas of een druk op het hoofd. Ochtendhoofdpijn is klassiek, vooral wanneer hypoventilatie ’s nachts optreedt.
In ernstige gevallen kan het bewustzijn dalen. Dat is geen lichte bijwerking, maar een alarmsignaal. Je hersenen zijn uiterst gevoelig voor veranderingen in zuurstof en koolstofdioxide.
Invloed op hart en longen
Je ademhaling en je hart werken nauw samen. Wanneer CO₂ stijgt, probeert je lichaam dat te compenseren. Je hartslag kan toenemen. Je ademhaling kan sneller worden, zij het vaak oppervlakkig. Op de langere termijn kan chronische hypoventilatie leiden tot verhoogde druk in de longvaten, pulmonale hypertensie genoemd. Dat betekent dat het hart harder moet pompen om bloed door de longen te krijgen.
Hier zie je hoe een ogenschijnlijk subtiel probleem zich allengs kan uitbreiden. Wat begint als oppervlakkig ademen, kan uitgroeien tot een systemische verstoring.
Waarom je lichaam niet altijd direct ingrijpt
Je zou denken dat je lichaam onmiddellijk corrigeert. In veel gevallen doet het dat ook. Je ademcentrum in de hersenstam meet continu de CO₂-waarde en stuurt je ademhaling bij. Maar bij bepaalde aandoeningen, medicatiegebruik of langdurige belasting raakt dit systeem ontregeld. Dan verschuift je “normaalwaarde” langzaam en past je lichaam zich aan een minder gunstige situatie aan.
Dat maakt hypoventilatie verraderlijk. Het ontwikkelt zich niet altijd acuut; het kan zich sluipend vestigen, terwijl jij je slechts wat vermoeider voelt dan anders.
Welke klachten kun je krijgen?
Hypoventilatie kondigt zich zelden luidruchtig aan. Vaak sluipt het binnen. Je voelt je wat minder fit, wat zwaarder in je hoofd. Toch zijn de signalen concreet, en medisch goed te verklaren.
Aanhoudende vermoeidheid en sufheid
Een verhoogde CO₂-waarde werkt dempend op je hersenen. Dat kan leiden tot sufheid, traagheid en een gevoel van mentale mist. Je denkt minder scherp, reageert trager en hebt moeite met concentreren. Dit is geen gewone vermoeidheid na een drukke week; het is een dieper, fysiek loom gevoel dat niet zomaar verdwijnt na een nacht slapen.
Ochtendhoofdpijn
Hoofdpijn bij het opstaan is een klassiek symptoom, vooral wanneer hypoventilatie ’s nachts optreedt. Tijdens de slaap kan je ademhaling oppervlakkiger worden, waardoor CO₂ zich ophoopt. Die ophoping prikkelt de bloedvaten in je hersenen, wat een drukkend of bonzend gevoel kan geven.
Kortademigheid
Je kunt het gevoel hebben dat je niet diep genoeg kunt ademhalen. Dat heet dyspneu, een medische term voor benauwdheid. Soms ademt iemand sneller, maar niet effectiever. De ademhaling blijft oppervlakkig; het probleem zit in de ventilatie van de longblaasjes, niet in de snelheid alleen.
Slechtere concentratie en geheugen
Doordat je hersenen gevoelig zijn voor veranderingen in zuurstof en CO₂, kun je merken dat je minder helder bent. Kleine taken kosten meer moeite. Je leest een zin twee keer en weet nog niet wat er stond. Dat is geen karaktertrek, maar fysiologie.
In ernstige gevallen: verwardheid of bewustzijnsdaling
Wanneer de hypercapnie sterk oploopt, kan verwardheid ontstaan. In extreme situaties kan het bewustzijn dalen. Dit is een medisch spoedgeval. Het lichaam geeft dan duidelijk aan dat het evenwicht ernstig verstoord is.
📌 Voorbeeld
Stel dat je ’s ochtends wakker wordt met hoofdpijn, je overdag ongewoon slaperig bent en bij lichte inspanning sneller buiten adem raakt. Je denkt misschien aan stress of een slechte nacht. Toch kan er meer spelen. Wanneer zulke klachten aanhouden, verdient je ademhaling aandacht.
Klachten van hypoventilatie zijn dus geen losse verschijnselen; zij vormen samen een patroon. Wie dat patroon herkent, kan tijdig ingrijpen.

Wat zijn de oorzaken van hypoventilatie?
Hypoventilatie ontstaat niet uit het niets. Er is altijd een reden waarom je ademhaling onvoldoende effectief wordt. Soms ligt die in je longen, soms in je spieren, soms in je hersenen. En soms in leefstijl of medicatie. Het is daarom van belang de oorzaak scherp te krijgen; de behandeling volgt daaruit.
Longziekten: wanneer ventilatie mechanisch beperkt is
Aandoeningen zoals COPD, chronische bronchitis of ernstig astma kunnen de luchtstroom belemmeren. COPD staat voor chronische obstructieve longziekte, een aandoening waarbij de luchtwegen vernauwd zijn en de elasticiteit van de longen afneemt. Hierdoor wordt uitademen moeilijker. Lucht blijft achter in de longen, en CO₂ kan zich opstapelen.
Het probleem zit hier dus niet in je ademprikkel, maar in de uitvoering. Je wilt wel, maar je longen werken niet optimaal mee.

Obesitas-hypoventilatiesyndroom
Bij ernstig overgewicht kan het gewicht van borstkas en buik de ademhaling mechanisch beperken. Dit heet obesitas-hypoventilatiesyndroom. Obesitas betekent ernstig overgewicht; hypoventilatie verwijst naar onvoldoende ventilatie. De combinatie leidt tot chronisch verhoogde CO₂-waarden, vooral ’s nachts.
Het lichaam moet letterlijk harder werken om de borstkas te bewegen. Dat lukt niet altijd voldoende. Dit gaat vaak samen met slaapapneu, waarbij de ademhaling tijdens de slaap tijdelijk stopt.
Neuromusculaire aandoeningen: zwakke ademspieren
Je ademhaling wordt aangestuurd door spieren, waaronder het middenrif, ook wel diafragma genoemd. Bij neuromusculaire aandoeningen zoals ALS of bepaalde spierziekten raken deze spieren verzwakt. Neuromusculair betekent dat zenuwen en spieren samen betrokken zijn.
Als het middenrif onvoldoende kracht heeft, wordt je ademhaling oppervlakkig. Niet omdat je dat wilt, maar omdat je lichaam fysiek beperkt is.
Medicatie en middelengebruik
Sommige medicijnen onderdrukken het ademcentrum in de hersenen. Dit centrum ligt in de hersenstam en regelt automatisch je ademhaling. Opioïden, sterke pijnstillers zoals morfine, en benzodiazepinen, kalmeringsmiddelen tegen angst of slapeloosheid, kunnen deze prikkel verminderen.
Je ademhaling wordt dan trager en oppervlakkiger. Vooral bij hogere doseringen of combinatiegebruik kan dit gevaarlijk worden.
Aandoeningen van het ademcentrum
Zeldzamer, maar ernstig, zijn stoornissen in het ademcentrum zelf. Bijvoorbeeld door hersenletsel, tumoren of aangeboren afwijkingen. Het signaal om te ademen is dan verstoord. Je lichaam reageert minder sterk op stijgende CO₂-waarden.
Hier zie je hoe kwetsbaar dit systeem is. Het lijkt vanzelfsprekend dat je ademt. Toch berust dat op een complex samenspel van hersenen, zenuwen, spieren en longen.
📌 Kernpunt
Hypoventilatie is geen ziekte op zichzelf, maar een gevolg. Wie alleen de ademhaling bekijkt zonder naar de oorzaak te zoeken, mist de essentie. De juiste diagnose is daarom cruciaal.
Hypoventilatie tijdens de slaap
Overdag kun je nog bewust wat dieper ademhalen als je merkt dat je benauwd bent. Tijdens je slaap kan dat niet. Dan vertrouw je volledig op het automatische regelsysteem in je hersenstam. En juist daar kan het misgaan.
Wat gebeurt er ’s nachts?
Tijdens de slaap verslappen je spieren. Dat geldt ook voor de spieren die je luchtwegen openhouden. Je ademhaling wordt vanzelf wat rustiger en oppervlakkiger. Dat is normaal. Maar bij sommige mensen zakt de ventilatie te ver terug.
Daardoor stijgt de hoeveelheid koolstofdioxide in je bloed. Je merkt dat niet direct, want je slaapt. Toch reageert je lichaam. Het ademcentrum wordt geprikkeld door de stijgende CO₂-waarde, wat kan leiden tot onrustige slaap of kortdurend wakker schrikken.
Wanneer dit herhaaldelijk gebeurt, ontstaat chronische nachtelijke hypercapnie, oftewel langdurig verhoogde CO₂ tijdens de slaap.
De relatie met slaapapneu
Slaapapneu is een aandoening waarbij je ademhaling tijdelijk stopt tijdens de slaap. Apneu betekent letterlijk ademstilstand. Bij obstructieve slaapapneu klapt de keelholte tijdelijk dicht, waardoor er geen lucht meer door kan.
Niet iedereen met slaapapneu heeft hypoventilatie, maar de combinatie komt geregeld voor, vooral bij overgewicht. De ademhaling is dan niet alleen onderbroken, maar ook onvoldoende diep tussen de apneus door.
Ochtendklachten als aanwijzing
Omdat het probleem zich ’s nachts afspeelt, vallen de eerste signalen vaak bij het ontwaken op:
- Drukkende hoofdpijn
- Droge mond
- Uitgesproken vermoeidheid
- Sufheid die niet past bij de duur van je slaap
Je hebt misschien acht uur in bed gelegen, maar voelt je alsof je nauwelijks hebt gerust. Dat komt doordat je lichaam de nacht niet heeft gebruikt om te herstellen, maar om te compenseren.

Waarom dit serieus genomen moet worden
Langdurige nachtelijke hypoventilatie kan leiden tot blijvende verhoging van CO₂ overdag. Wat eerst alleen in de slaap speelde, verschuift dan naar een chronische toestand. Het hart en de longen komen onder druk te staan. Op termijn kan dat bijdragen aan pulmonale hypertensie, verhoogde druk in de longvaten.
Het lijkt een klein verschil, iets minder diep ademen in je slaap. Maar allengs kan het systeem uit balans raken. En wat sluipend begint, wordt soms pas zichtbaar wanneer de vermoeidheid je dagelijks functioneren ondermijnt.
Hoe stelt een arts de diagnose?
Klachten alleen zijn niet genoeg. Vermoeidheid en hoofdpijn komen vaker voor. Daarom zal een arts objectief willen meten wat er in je bloed en longen gebeurt. Hypoventilatie is namelijk goed aantoonbaar, mits je gericht onderzoekt.
Bloedgasanalyse: meten wat je niet ziet
De belangrijkste test is een arteriële bloedgasanalyse. Daarbij wordt bloed afgenomen uit een slagader, meestal in de pols. Dit onderzoek meet onder meer de pCO₂, de partiële druk van koolstofdioxide in je bloed. Partiële druk betekent simpel gezegd: hoeveel van een bepaalde stof aanwezig is in opgeloste vorm.
Is de pCO₂ verhoogd, dan wijst dat op hypercapnie. Tegelijk wordt de pH gemeten om te zien of er sprake is van respiratoire acidose, dus verzuring door onvoldoende uitademing.
Dit onderzoek geeft harde cijfers. Geen vermoedens, maar meetbare waarden.
Saturatiemeting: zuurstof alleen is niet genoeg
Vaak wordt ook de zuurstofsaturatie gemeten met een sensor op je vinger. Dat heet pulsoximetrie. Deze test laat zien hoeveel procent van je hemoglobine, het zuurstofdragende eiwit in je bloed, verzadigd is met zuurstof.
Belangrijk om te weten: je zuurstofwaarde kan nog redelijk lijken, terwijl je CO₂ al verhoogd is. Hypoventilatie draait immers niet alleen om zuurstoftekort, maar vooral om onvoldoende afvoer van koolstofdioxide.
Longfunctieonderzoek
Bij vermoeden van een onderliggende longziekte volgt vaak spirometrie. Dat is een longfunctieonderzoek waarbij je krachtig moet in- en uitblazen in een apparaat. Hiermee wordt gemeten hoeveel lucht je kunt verplaatsen en hoe snel dat gebeurt.
Zo kan worden vastgesteld of er sprake is van obstructie, zoals bij COPD, of een andere mechanische beperking.

Slaaponderzoek
Wanneer nachtelijke hypoventilatie wordt vermoed, kan een slaaponderzoek nodig zijn. Dat heet een polysomnografie. Tijdens zo’n onderzoek worden ademhaling, zuurstof, hartslag en soms ook CO₂ continu gemeten terwijl je slaapt.
Zo wordt zichtbaar wat jij zelf niet merkt. Het lichaam liegt niet; het laat zich meten.
📌 Kernpunt
De diagnose hypoventilatie wordt niet gesteld op gevoel, maar op basis van meetbare afwijkingen in je bloedgassen. Pas wanneer de oorzaak duidelijk is, kan gerichte behandeling volgen.
Behandeling van hypoventilatie
De behandeling van hypoventilatie richt zich niet alleen op de ademhaling zelf, maar vooral op de onderliggende oorzaak. Dat is geen detail; het is de kern. Je kunt de CO₂-waarde tijdelijk corrigeren, maar zonder aanpak van het probleem keert de verstoring terug.
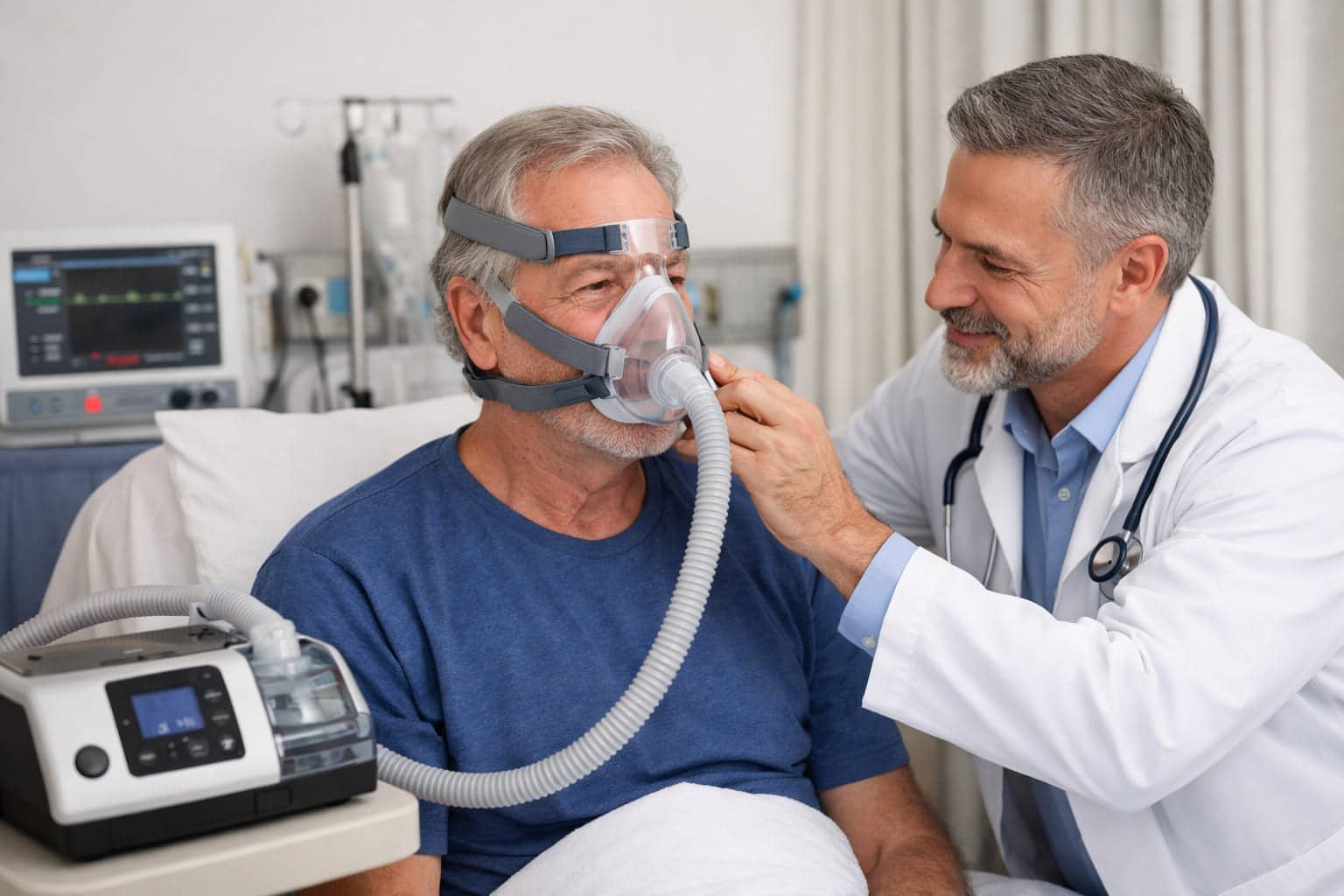
Ondersteuning van de ademhaling
Wanneer de ventilatie onvoldoende is, kan ademhalingsondersteuning nodig zijn. Veel gebruikt is non-invasieve beademing, bijvoorbeeld met een BiPAP-apparaat. BiPAP staat voor bilevel positive airway pressure. Dat betekent dat het apparaat tijdens in- en uitademing verschillende luchtdrukniveaus geeft om je ademhaling te ondersteunen.
Het apparaat duwt als het ware lucht je longen in tijdens de inademing en helpt bij het openhouden van je luchtwegen. Dit gebeurt via een masker over neus of mond. Vooral bij nachtelijke hypoventilatie kan dit het verschil maken tussen uitputting en herstel.
Behandeling van onderliggende longziekten
Als hypoventilatie samenhangt met COPD of een andere longziekte, dan richt de therapie zich op optimale longfunctie. Dat kan bestaan uit inhalatiemedicatie, longrevalidatie en stoppen met roken. Longrevalidatie betekent een gestructureerd programma van training, ademhalingsoefeningen en begeleiding.
Hier zie je hoe fysiologie en leefstijl elkaar raken. Je longen zijn geen losstaand orgaan; zij reageren op belasting, rook en conditie.
Gewichtsreductie bij obesitas-hypoventilatiesyndroom
Bij ernstig overgewicht kan gewichtsverlies de ademarbeid aanzienlijk verlichten. Minder druk op borstkas en buik betekent meer bewegingsvrijheid voor het middenrif. In sommige gevallen kan bariatrische chirurgie, een maagverkleinende operatie, worden overwogen. Dit gebeurt alleen na zorgvuldige medische afweging.
Gewichtsreductie is geen cosmetisch doel, maar hier een therapeutische noodzaak.

Aanpassing van medicatie
Wanneer opioïden of kalmerende middelen bijdragen aan hypoventilatie, zal een arts de dosering heroverwegen of alternatieven zoeken. Dit moet altijd gecontroleerd gebeuren. Zelf stoppen met sterke medicatie kan gevaarlijk zijn.
Het ademcentrum in je hersenen reageert gevoelig op deze middelen. Soms is minder werkelijk meer.
Behandeling van neuromusculaire aandoeningen
Bij spierzwakte kan langdurige ademhalingsondersteuning nodig zijn. In gevorderde gevallen wordt soms invasieve beademing overwogen, waarbij een buis in de luchtpijp wordt geplaatst. Dat is een ingrijpende stap, maar soms medisch noodzakelijk.
📌 Kernpunt
Hypoventilatie is behandelbaar, mits de oorzaak wordt herkend. De therapie kan variëren van leefstijlaanpassing tot geavanceerde beademing. Wat telt, is dat de ventilatie hersteld wordt en de CO₂-waarde normaliseert.
Ademen is automatisch. Maar wanneer dat automatische systeem hapert, vraagt het om gerichte, doordachte zorg.
Wat zijn de mogelijke gevolgen op lange termijn?
Hypoventilatie die onbehandeld blijft, is geen onschuldige bijzaak. Je lichaam kan veel compenseren, maar niet onbeperkt. Wanneer de CO₂-waarde chronisch verhoogd blijft, ontstaan er structurele veranderingen.
Chronische respiratoire acidose
Blijft de koolstofdioxide langdurig verhoogd, dan past je lichaam zich aan. Je nieren gaan extra bicarbonaat vasthouden om de verzuring te compenseren. Dat klinkt slim, en dat is het ook. Maar het betekent dat je lichaam voortdurend in een correctiestand staat.
Deze toestand heet chronische respiratoire acidose. Je voelt het misschien niet acuut, maar het is geen gezonde balans. Het is een noodoplossing.
Overbelasting van hart en longvaten
Langdurige hypoventilatie kan leiden tot pulmonale hypertensie, verhoogde druk in de bloedvaten van de longen. Wanneer die druk stijgt, moet de rechterhartkamer harder werken om bloed door de longen te pompen.
Op termijn kan dit uitmonden in rechtszijdig hartfalen. Dat betekent dat het hart het bloed niet meer effectief kan rondpompen. Je kunt dan vocht vasthouden in je benen of buik en sneller kortademig worden.
Wat begon als oppervlakkige ademhaling, kan zo uitgroeien tot een cardiaal probleem.
Cognitieve achteruitgang
Chronisch verhoogde CO₂ beïnvloedt je hersenfunctie. Concentratieproblemen, geheugenstoornissen en verminderde alertheid kunnen zich verdiepen. Niet dramatisch van de ene dag op de andere, maar allengs.
Voor iemand die werkt, studeert of verantwoordelijkheden draagt, kan dit grote impact hebben. Je bent minder scherp, minder aanwezig.
Acute verslechtering
Bij een plotselinge toename van CO₂, bijvoorbeeld door infectie of medicatie, kan een acute hypercapnische crisis ontstaan. Dan dalen bewustzijn en ademprikkel snel. Dit is een spoedsituatie en vereist onmiddellijke medische interventie.
📌 Denkhaakje
Je ademhaling is geen detail in je biologie; zij is de stille regulator van je evenwicht. Wanneer dat evenwicht structureel verschuift, raakt meer dan alleen je longfunctie uit balans.
Hypoventilatie vraagt dus om serieuze aandacht. Niet uit angst, maar uit verstandige zorg voor je eigen fysiologie.
Lees verder
Wil je dieper graven in de mechanismen achter ademhalings- en bewustzijnsstoornissen, dan is het zinvol om ook Auto-immuun encefalitis (AIE): symptomen, oorzaken en behandeling te lezen, waarin wordt uitgelegd hoe een ontstekingsreactie van het immuunsysteem je hersenen kan ontregelen en daarmee indirect ook je ademregulatie kan beïnvloeden. Daarnaast sluit Hypercapnie: symptomen, oorzaak en behandeling naadloos aan op dit artikel; daarin wordt specifiek ingegaan op de ophoping van koolstofdioxide in het bloed, de fysiologische gevolgen en de therapeutische mogelijkheden. Samen geven deze artikelen een breder perspectief op wat er gebeurt wanneer hersenen, longen en bloedgassen uit balans raken.
Bronnen
- American Thoracic Society. (2020). Obesity hypoventilation syndrome. https://www.thoracic.org/patients/patient-resources/resources/obesity-hypoventilation-syndrome.pdf
- National Heart, Lung, and Blood Institute. (z.d.). COPD (chronic obstructive pulmonary disease). https://www.nhlbi.nih.gov/health/copd
- StatPearls Publishing. (2023). Hypercapnea. In StatPearls. https://www.ncbi.nlm.nih.gov/books/NBK500012/
- UpToDate. (2024, 11 juli). Clinical manifestations and diagnosis of obesity hypoventilation syndrome. https://www.uptodate.com/contents/clinical-manifestations-and-diagnosis-of-obesity-hypoventilation-syndrome
Reacties en ervaringen
Hieronder kun je reageren op dit artikel. Heb je zelf te maken gehad met hypoventilatie of hypercapnie, een verhoogde hoeveelheid koolstofdioxide in het bloed? Misschien herken je de ochtendhoofdpijn, de sluipende vermoeidheid of de zoektocht naar een juiste diagnose. Je ervaring kan voor anderen verhelderend zijn.
Ook praktische tips zijn welkom, bijvoorbeeld over omgaan met een BiPAP-apparaat, leefstijlveranderingen of het traject bij de longarts.
Wij stellen inhoudelijke reacties zeer op prijs. Reacties worden niet automatisch direct gepubliceerd, maar eerst door de redactie gelezen. Dit om spam of ongepaste bijdragen te filteren. Daardoor kan plaatsing soms enkele uren duren.
