Last Updated on 26 februari 2026 by M.G. Sulman
Hypercapnie duidt op een toestand waarbij er te veel koolstofdioxide (CO2) in het bloed zit. Oftewel: stapeling van koolzuurgas / CO2. Het ontstaat als gevolg van gestoorde gasuitwisseling in de longen. Het kan ook komen door hypoventilatie, wat betekent dat er minder ventilatie dan normaal plaatsvindt in de longen. Dit kan tot verschillende klachten leiden, van relatief mild tot ernstig. Hypercapnie kán een symptoom zijn van een onderliggende aandoening zoals COPD.
Gebruik de inhoudsopgave om snel te navigeren
- 1 Wat is hypercapnie?
- 2 Betekenis
- 3 Acuut versus chronisch hypercapnie
- 4 Oorzaken van hypercapnie
- 5 Risicofactoren
- 6 Symptomen van hypercapnie
- 7 Relatie tussen hypercapnie en zuurstofgebruik
- 8 Hypercapnie tijdens slaap en nachtelijke verergering
- 9 Huisarts raadplegen
- 10 Onderzoek en diagnose
- 11 Behandeling van hypercapnie
- 12 Prognose
- 13 Lees verder
- 14 Geraadpleegde bronnen
- 15 Reacties en ervaringen
Wat is hypercapnie?
Hypercapnie is een verhoogd gehalte aan koolstofdioxide (CO2) in het bloed. Dit afvalproduct van het celmetabolisme wordt normaliter uitgeademd via de longen. Hypercapnie is meestal te wijten aan onvoldoende ventilatie van de longen (hypoventilatie) wanneer het gas zich ophoopt in het bloed. Dit kan bijvoorbeeld gebeuren bij de chronische longziekte COPD. Hierbij zijn de longen beschadigd, waardoor je minder zuurstof hebt en moeilijker ademt.
Betekenis
Hypercapnie is dus de medische term voor een overmatig gehalte aan koolstofdioxide in het bloed. Hyper betekent ‘bovenmatig en capnie is afgeleid van het Griekse woord ‘kapnos’, dat verwijst naar koolstofdioxide.
Acuut versus chronisch hypercapnie
In veel uitlegteksten wordt hypercapnie voorgesteld als één en dezelfde toestand. Dat is begrijpelijk, maar desalniettemin onvolledig. In de klinische praktijk maken artsen een scherp onderscheid tussen acute en chronische hypercapnie, omdat beloop, risico’s en behandeling wezenlijk verschillen.
Acute hypercapnie
Bij acute hypercapnie stijgt het koolstofdioxidegehalte in het bloed in korte tijd. Het lichaam krijgt nauwelijks gelegenheid zich aan te passen. Dit zie je bijvoorbeeld bij een plotselinge verergering van COPD, een overdosis kalmerende middelen of het inademen van lucht met een hoge CO2-concentratie.
Kenmerkend is het abrupte karakter. Klachten ontstaan snel en kunnen heftig zijn:
-
onrust en angst
-
sufheid of snelle bewustzijnsdaling
-
toenemende benauwdheid
Zonder snelle medische interventie kan acute hypercapnie overgaan in respiratoir falen.
Chronische hypercapnie
Chronische hypercapnie ontstaat allengs. Het lichaam past zich gedeeltelijk aan het verhoogde CO2-niveau aan, waardoor de klachten minder spectaculair maar verraderlijker zijn. Dit komt voor bij gevorderde COPD, het obesitas-hypoventilatiesyndroom of neuromusculaire aandoeningen waarbij de ademhalingsspieren verzwakken.
De symptomen zijn vaak vaag en sluipend:
-
concentratieproblemen
-
slaperigheid overdag
Juist omdat de alarmsignalen minder luid zijn, blijft chronische hypercapnie soms lange tijd onopgemerkt.
📌 Voorbeeld
Een patiënt met COPD kan jarenlang licht hypercapnisch zijn en dat min of meer verdragen. Bij een luchtweginfectie raakt het evenwicht echter verstoord. Wat eerst chronisch en stabiel leek, slaat dan plots om in acute ontregeling, met snelle verslechtering en ziekenhuisopname tot gevolg.
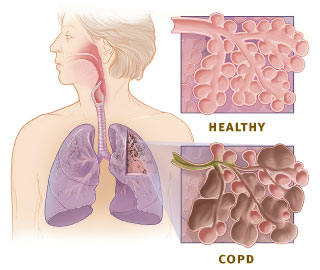
Oorzaken van hypercapnie
Hypoventilatie
Hypercapnie wordt meestal veroorzaakt door hypoventilatie. Dit betekent dat het ademen te oppervlakkig of te langzaam gaat. Te oppervlakkig ademen kan ertoe leiden dat er onvoldoende koolstofdioxide wordt uitgeademd en dit leidt tot een verhoging van het koolstofdioxidegehalte in de onvoldoende geventileerde longblaasjes en in het bloed. Hypercapnische ademhalingsinsufficiëntie kan o.a. optreden bij een plotselinge verergering van COPD.

Andere oorzaken
Hypercapnie kan ook worden veroorzaakt door metabole alkalose. Hierbij wordt je bloed te basisch doordat je stofwisseling verstoord is. Een andere oorzaak van hypercapnie is het inademen van lucht met een hoge concentratie koolstofdioxide (kooldioxidevergiftiging).
Mogelijke onderliggende aandoeningen
Bij COPD is hypercapnie een veelvoorkomend symptoom. Mogelijke andere oorzaken van hypercapnie zijn onder meer:
- hersenstamziekte (de hersenstam is een onderdeel van de hersenen waar belangrijke functies als ademhaling, bewustzijn, hartslag en bloeddruk worden geregeld)
- hersenontsteking (encefalitis)
- onderkoeling of hypothermie
- stofwisselingsstoornissen, waaronder hypothyreoïdie (te langzaam werkende schuldklier) en hyperthyreoïdie (te snel werkende schildklier)
- zenuwstelselaandoeningen zoals congenitaal (= aangeboren) centraal hypoventilatiesyndroom (CCHS), ook wel bekend als ‘Ondines vloek’
- zwaarlijvigheid / obesitas
- overdosis kalmerende middelen
- slaapapneu
- ruggenmergletsels of aandoeningen zoals het Guillain-Barré-syndroom, myasthenia gravis (MG) en spierdystrofie
- uithongering
- hartinfarct
- ziekte van Bechterew
- toxines, vergiftigingen en medicijnen zoals botulisme en tetanus
- bovenste luchtwegaandoeningen
Risicofactoren
Enkele risicofactoren voor hypercapnie, vooral als gevolg van COPD, zijn:
- (flink) roken
- leeftijd, aangezien veel aandoeningen die hypercapnie veroorzaken progressief zijn en meestal pas na de leeftijd van 40 jaar klachten geven
- het hebben van astma, vooral als je ook rookt
- inademen van dampen of chemicaliën in op je werk of elders
- een late diagnose van COPD of een andere aandoening die hypercapnie veroorzaakt, kan ook je risico verhogen

Symptomen van hypercapnie
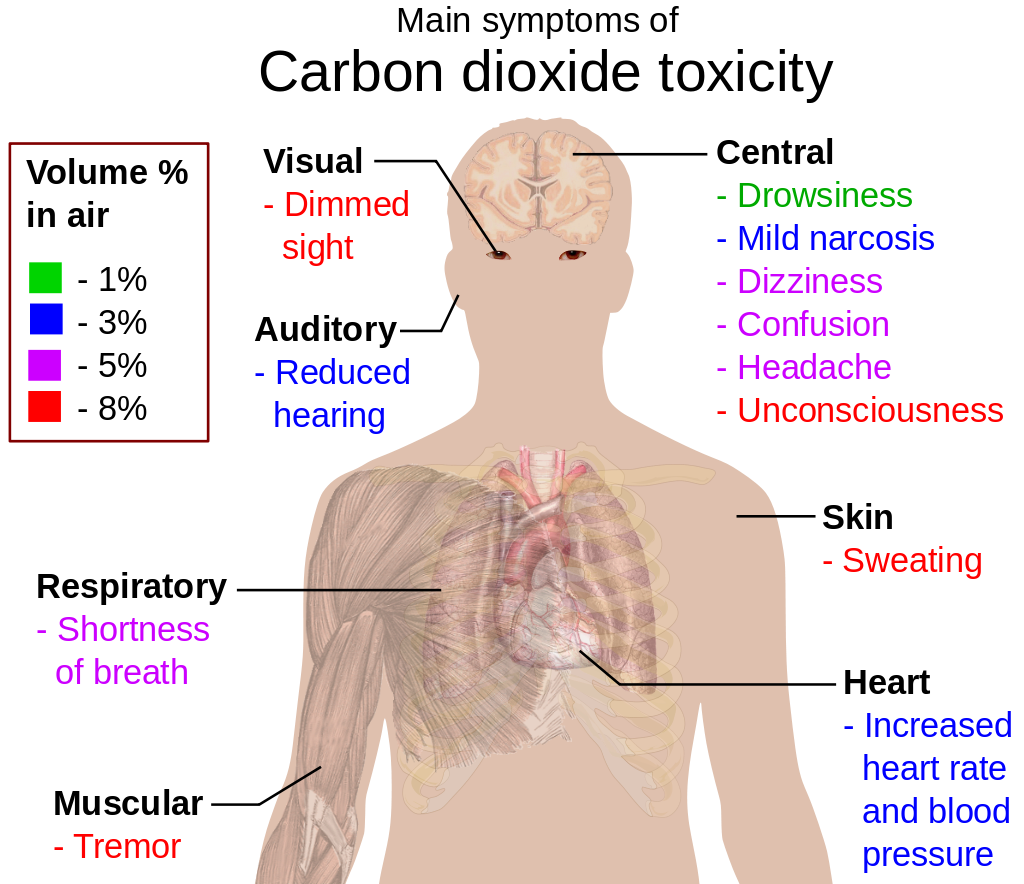
Symptomen van milde hypercapnie zijn onder meer het rood worden van de huid, hoofdpijn, spiertrekkingen, verhoogde hartslag, sufheid en lichte verwardheid. Bij een hoger gehalte aan koolstofdioxide in het bloed, is er sprake van beven (tremor), toegenomen ademhaling in een poging om de kortademigheid te compenseren (een hoge ademhalingsfrequentie van > 40-50/min), verhoging van de bloeddruk en duizeligheid.
Als je niet op tijd medische hulp krijgt en het pCO2 (d.w.z. de partiële druk van kooldioxide in het bloed) stijgt tot meer dan 50 mmHg, dan treden toevallen, zweten, hartkloppingen, paniek en hypoxie (onvoldoende toevoer van zuurstof naar het lichaam) op. De hartslag vertraagt, de bloeddruk daalt sterk. Dit wordt gevolgd door bewustzijnsstoornissen met toenemende slaperigheid. Je raakt in coma (CO2-coma). Als er in dit stadium van hypercapnie geen beademing wordt gegeven, worden je lippen blauw (blauwe lippen, cyanose) en kom je te overlijden als gevolg van ademhalingsfalen (respiratoire insufficiëntie of respiratoir falen).
Relatie tussen hypercapnie en zuurstofgebruik
Zuurstoftherapie klinkt vanzelfsprekend bij benauwdheid. Minder zuurstof erin, dus zuurstof erbij. Dat is intuïtief logisch, maar bij hypercapnie ligt het ingewikkelder. Met name bij mensen met COPD kan zuurstoftoediening, paradoxaal genoeg, juist leiden tot een verdere stijging van het koolstofdioxidegehalte in het bloed.
Waarom zuurstof hypercapnie kan verergeren
Bij gezonde mensen wordt de ademhaling vooral gestuurd door het CO2-gehalte in het bloed. Stijgt CO2, dan ga je dieper en sneller ademen. Bij sommige mensen met chronische longziekten verschuift dit mechanisme allengs. Hun ademprikkel wordt mede afhankelijk van het zuurstofgehalte.
Als dan plots veel zuurstof wordt toegediend, kunnen er drie dingen gebeuren:
-
Verminderde ademprikkel
De prikkel om te ademen neemt af, waardoor de ventilatie daalt en CO2 zich verder opstapelt. -
Ventilatie-perfusiemismatch
Zuurstof opent longgebieden die slecht geventileerd worden. Het bloed stroomt daarheen, maar CO2 wordt onvoldoende afgevoerd. -
Haldane-effect
Door extra zuurstof laat hemoglobine gemakkelijker CO2 los in het bloed, waardoor de pCO2 stijgt.
Deze processen samen verklaren waarom een patiënt zich met zuurstof soms rustiger lijkt te voelen, terwijl de bloedgassen juist verslechteren.
Praktische consequenties
Zuurstof is bij hypercapnie geen vrij onschuldig hulpmiddel, maar een nauwkeurig te doseren therapie. In de praktijk betekent dit:
-
zuurstof geven op geleide van zuurstofsaturatie én bloedgasanalyse
-
liever gecontroleerde toediening dan hoge flow
-
alertheid op sufheid of gedragsverandering na start van zuurstof
📌 Voorbeeld
Een COPD-patiënt met benauwdheid krijgt ruim zuurstof toegediend. De ademhaling wordt rustiger, maar enkele uren later raakt de patiënt suf en verward. Bloedgasonderzoek laat een fors gestegen pCO2 zien. De benauwdheid leek behandeld, maar de hypercapnie werd juist verergerd.
Essentie in één zin
Bij hypercapnie is zuurstof geen standaardoplossing, maar een medicijn dat zorgvuldig moet worden gedoseerd. Ongecontroleerd gebruik kan het probleem maskeren en tegelijk verdiepen.
Hypercapnie tijdens slaap en nachtelijke verergering
Hypercapnie is geen statische toestand. Bij veel mensen verergert zij juist ’s nachts, wanneer het lichaam zich terugtrekt in de slaap en de ademhaling vanzelf oppervlakkiger wordt. Dit aspect blijft vaak onderbelicht, terwijl het klinisch van groot belang is.
Wat verandert er tijdens de slaap?
Tijdens de slaap, en vooral in de REM-slaap, neemt de ademhalingsdrive af. De ademhaling wordt trager en minder diep. Bij gezonde mensen is dat geen probleem; bij mensen met een beperkte ademhalingsreserve echter wel.
Daarnaast speelt de houding mee. In rugligging drukken buikorganen tegen het middenrif, waardoor de longen minder goed kunnen uitzetten. Bij mensen met overgewicht of zwakke ademhalingsspieren versterkt dit effect zich allengs.
Het gevolg: minder ventilatie, meer CO2-retentie.
Typische nachtelijke signalen
Nachtelijke hypercapnie uit zich zelden in acute benauwdheid. De signalen zijn subtieler en worden vaak pas overdag opgemerkt:
-
ochtendhoofdpijn
-
niet-verkwikkende slaap
-
overmatige slaperigheid overdag
-
concentratieproblemen of traag denken
-
nachtelijk zweten of onrust
Deze klachten worden gemakkelijk toegeschreven aan “slecht slapen”, terwijl de onderliggende oorzaak een stijgend pCO2 is.
📌 Voorbeeld
Een man met obesitas en lichte COPD slaapt acht uur per nacht, maar staat elke ochtend op met hoofdpijn en een loom gevoel. Overdag dut hij weg. Overdag gemeten bloedgassen zijn slechts licht afwijkend. Nachtelijk onderzoek laat echter forse CO2-stijgingen zien tijdens de slaap.
Rol van slaapgerelateerde ademhalingsstoornissen
Slaapapneu en het obesitas-hypoventilatiesyndroom vormen een belangrijke schakel. Tijdens ademstops of hypoventilatie-episodes stapelt CO2 zich op. Dit kan jarenlang onopgemerkt blijven, totdat er hart- en longcomplicaties ontstaan.
Behandeling: nachtelijke ondersteuning
Bij nachtelijke hypercapnie is extra zuurstof zelden voldoende. De kern ligt in ondersteuning van de ventilatie. In de praktijk gebeurt dit vaak met niet-invasieve beademing, zoals BiPAP, waarbij de ademhaling ’s nachts actief wordt geholpen.
Dit kan leiden tot:
-
daling van het nachtelijke pCO2
-
verdwijnen van ochtendhoofdpijn
-
verbetering van alertheid overdag
-
ontlasting van hart en longen
Waarom dit hoofdstuk essentieel is
Wie hypercapnie alleen overdag beoordeelt, mist vaak het halve verhaal. De nacht is geen rustmoment voor de aandoening, maar juist een kwetsbare fase. Zonder aandacht voor slaap en nachtelijke ademhaling blijft behandeling symptoombestrijding en geen oorzaakgerichte zorg.

Huisarts raadplegen
Overleg in de volgende gevallen met je huisarts:
- bij ernstige symptomen van hypercapnie
- als je reeds enkele dagen milde symptomen van hypercapnie hebt
- als symptomen van hypercapnie gepaard gaan met andere symptomen
- als je een andere reden hebt om je zorgen te maken over je gezondheid
Het is belangrijk om de oorzaak van de hypercapnie te vinden en te behandelen om daarmee het risico op complicaties te verminderen.
Onderzoek en diagnose
Vraaggesprek en lichamelijk onderzoek
De arts informeert naar je klachten, neemt je medische geschiedenis in ogenschouw en doet lichamelijk onderzoek.
Bloedgasanalyse
Het belangrijkste symptoom is kortademigheid. Deze klacht is meestal de aanleiding voor een bloedgasanalyse. De bloedgasanalyse registreert de omvang van de hypercapnie en tegelijkertijd ook de pH-waarde en de zuurstofverzadiging van het bloed.
Behandeling van hypercapnie
De behandeling van hypercapnie is afhankelijk van de oorzaak.
Beademing
Als je zelf niet meer goed kunt ademen, kun je beademd worden in een ziekenhuis middels kunstmatige beademing.
Medicatie
Bepaalde medicijnen kunnen helpen bij het ademen, zoals:
- antibiotica om (bacteriële) longontsteking of andere luchtweginfecties te behandelen
- luchtwegverwijders: deze zorgen ervoor dat de spiertjes van de luchtwegen zich ontspannen, zodat de luchtwegen weer wat open gaan staan
- corticosteroïden om ontstekingen in de luchtwegen te verminderen
Zuurstoftherapie
Als het zuurstofgehalte in je bloed te laag is, kan zuurstoftherapie uitkomst bieden. Zuurstoftherapie wordt vooral gebruikt bij mensen die lijden aan COPD.
Ademhalingsoefening
Ademhalingsoefeningen bij hypercapnie kunnen zinvol zijn. Doordat het het gehalte aan CO2 in je bloed verhoogt, prikkel je bepaalde receptoren waaronder die van je longen, lever en nieren. Middels deze oefeningen kun je herstel bevorderen bij mogelijk schade van de longen na COVID-19, astma en COPD of na lang roken.
Leefstijlveranderingen
De arts kan voedingsveranderingen (gezond en gevarieerd eten) en lichamelijke beweging aanbevelen. Als je rookt, zal de arts adviseren om daarmee te stoppen.

Operatieve ingreep
Als de longen of luchtwegen beschadigd zijn, kan een operatie nodig zijn. Opties zijn onder meer:
- het verkleinen van het longvolume, waarbij beschadigd bovenste longweefsel wordt verwijderd.
- een longtransplantatie waarbij een beschadigde long wordt vervangen door een gezonde long van een donor
Prognose
De prognose hangt af van de onderliggende oorzaak. Hypercapnie bij COPD is geassocieerd met een slechte prognose.
Lees verder
Wie breder wil kijken naar de samenhang tussen ademhaling, stofwisseling en lichamelijke regulatie, komt al snel uit bij andere systemen die eveneens allengs uit balans kunnen raken. Zo speelt de darm een grotere rol dan vaak wordt gedacht: een vezelrijke aanpak met psyllium kan niet alleen de stoelgang ondersteunen, maar ook bloedsuikerschommelingen dempen en daarmee de algehele belasting van het lichaam verlagen. Ook de relatie tussen bloedgroep en darmgevoeligheid werpt licht op waarom sommige mensen sneller klachten ontwikkelen, terwijl met name bij bloedgroep A het immuunsysteem voortdurend op scherp lijkt te staan. Aan de metabole kant kan ondersteuning met kruiden zoals Gymnema sylvestre, bekend om het temperen van suikertrek en het stabiliseren van de bloedsuiker, indirect bijdragen aan meer fysiologisch evenwicht. Ten slotte raakt ook de circulatie aan dit geheel: hoge bloeddruk bij het opstaan kan wijzen op een ontregelde nachtelijke regulatie, waarbij ademhaling, stresshormonen en vaattonus elkaar beïnvloeden. Samen laten deze thema’s zien hoe sterk systemen in het lichaam met elkaar verweven zijn, en waarom klachten zelden op zichzelf staan.
Let op: Deze tekst is uitsluitend bedoeld ter algemene informatie en vervangt geen professioneel medisch advies. Raadpleeg bij gezondheidsklachten altijd een arts.
Geraadpleegde bronnen
- Mechanismen van hypercapnie en respiratoire insufficiëntie
Nanayakkara, B., & Santamaria, J. (2024). Pathophysiology of chronic hypercapnic respiratory failure. PubMed. https://pubmed.ncbi.nlm.nih.gov/39095137/ - Acute hypercapnische respiratoire insufficiëntie bij COPD
MacIntyre, N. R., & et al. (2023). Acute hypercapnic respiratory failure in COPD. PMC. https://pmc.ncbi.nlm.nih.gov/articles/PMC10289623/ - Hypercapnie in COPD: oorzaken, gevolgen en therapie
Csoma, B., & Bélteki, G. (2022). Hypercapnia in COPD: causes, consequences, and therapy. PubMed. https://pubmed.ncbi.nlm.nih.gov/35683563/ - Respiratoire failure en classificatie, met hypercapnie
Lamba, T. S., & et al. (2016). Pathophysiology and classification of respiratory failure. PubMed. https://pubmed.ncbi.nlm.nih.gov/26919670/ - Hypercapnie tijdens slaap-hypoventilatie
O’Donoghue, F. J., & et al. (2003). Sleep hypoventilation in COPD and hypercapnia development. PubMed. https://pubmed.ncbi.nlm.nih.gov/12797491/
Reacties en ervaringen
Hieronder kun je reageren op dit artikel. Je kunt bijvoorbeeld je ervaringen delen over hypercapnie. Of tips geven. Wij stellen reacties zeer op prijs. Reacties worden niet automatisch (direct) gepubliceerd. Dit gebeurt nadat ze door de redactie gelezen zijn. Dit om ‘spam’ of anderszins ongewenste c.q. ongepaste reacties eruit te filteren. Daar kunnen soms enige uren overheen gaan.