Last Updated on 20 februari 2026 by M.G. Sulman
Eierstokatrofie is het krimpen van de eierstokken, waarbij ze minder vrouwelijke hormonen zoals oestrogeen en progesteron aanmaken. Dat kan leiden tot onregelmatige of uitblijvende menstruatie, opvliegers, vaginale droogheid, stemmingswisselingen en verminderde vruchtbaarheid. Soms gebeurt dit geleidelijk tijdens de overgang, soms onverwacht op jongere leeftijd door ziekte of medische behandeling. Je merkt het vaak eerst aan je cyclus die verandert of simpelweg stopt. Wanneer is dit een normale fase, en wanneer moet je naar de dokter?
Gebruik de inhoudsopgave om snel te navigeren
Wat is eierstokatrofie?
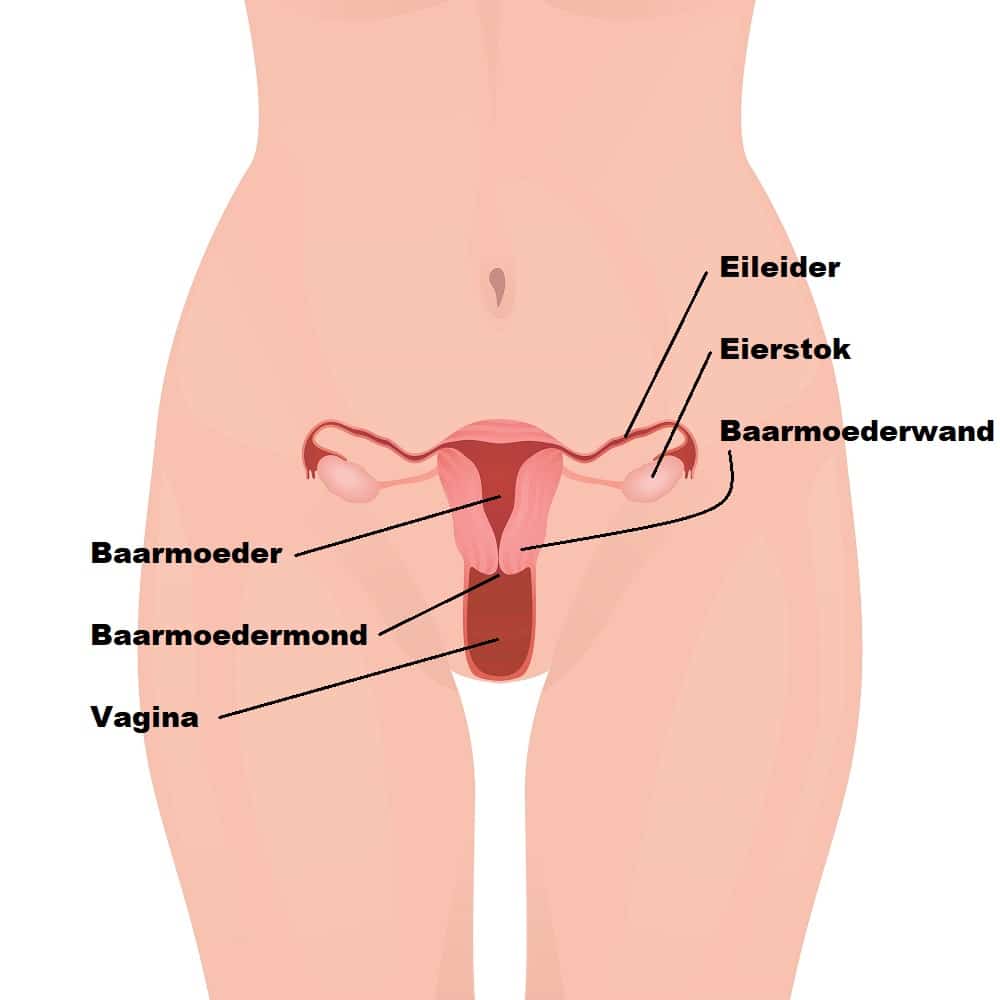
Eierstokatrofie is een medische term voor het kleiner worden van je eierstokken door verlies van actief weefsel. Atrofie betekent letterlijk krimp; het gaat niet om een plotselinge beschadiging, maar om een geleidelijke afname van functie. Je eierstokken, ook wel ovaria genoemd, maken normaal gesproken hormonen aan zoals oestrogeen en progesteron. Deze hormonen regelen je menstruatie, beïnvloeden je stemming en spelen een rol bij je botgezondheid.
Wanneer de eierstokken atrofiëren, produceren ze minder hormonen en rijpen er minder eicellen. Dat merk je vaak aan veranderingen in je cyclus. Soms stopt de menstruatie helemaal. Bij de natuurlijke overgang is dit een normaal proces; bij jonge vrouwen kan het wijzen op prematuur ovarieel falen, wat betekent dat de eierstokken eerder dan verwacht hun functie verliezen.
Op een echo zie je dan meestal kleinere ovaria met weinig follikels. Een follikel is een klein met vocht gevuld blaasje in de eierstok waarin een eicel rijpt. Minder follikels betekent minder eicelreserve. En juist daar ligt de kern van eierstokatrofie: minder reserve, minder hormonen, minder activiteit.
Hoe herken je eierstokatrofie?
Eierstokatrofie ontwikkelt zich meestal geleidelijk. Je lichaam verandert niet van de ene op de andere dag; het schakelt allengs terug. De klachten ontstaan vooral doordat de aanmaak van oestrogeen daalt. Oestrogeen is een vrouwelijk hormoon dat je menstruatie regelt, je slijmvliezen gezond houdt en je botten beschermt. Minder hormoon betekent merkbare verschuivingen in je lichaam.
Veranderingen in je menstruatie
Vaak merk je het eerst aan je cyclus.
- Je menstruatie wordt onregelmatig
- Je cyclus wordt langer of korter
- Je menstruatie blijft maanden uit
- Uiteindelijk stopt de menstruatie helemaal
Dit komt doordat er minder follikels rijpen. Een follikel is een klein vochtblaasje in de eierstok waarin een eicel groeit. Minder follikels betekent minder eisprongen, en zonder eisprong geen normale cyclus.
Hormonale klachten
Een daling van oestrogeen kan verschillende lichamelijke signalen geven:
- Opvliegers, plotselinge warmteaanvallen
- Nachtelijk zweten
- Vaginale droogheid
- Minder zin in seks
- Stemmingswisselingen
Vaginale droogheid ontstaat doordat het slijmvlies dunner wordt. Dat heet atrofie van het vaginale slijmvlies, ook wel urogenitale atrofie genoemd. Het kan leiden tot irritatie of pijn bij gemeenschap.

Gevolgen voor vruchtbaarheid
Eierstokatrofie kan invloed hebben op je vruchtbaarheid. De eicelreserve neemt af. De eicelreserve is het aantal eicellen dat nog beschikbaar is in je eierstokken. Als die voorraad kleiner wordt, wordt zwanger worden moeilijker.
Bij jonge vrouwen kan dit plotseling en confronterend zijn. Bij vrouwen rond de menopauze hoort het bij het natuurlijke verouderingsproces.
Minder zichtbare effecten
Niet alles voel je direct. Oestrogeen beschermt ook je botten. Bij langdurig lage hormoonspiegels kan botontkalking ontstaan. Botontkalking heet medisch osteoporose. Dat betekent dat je botten brozer worden en sneller breken.
Je merkt dus niet alleen veranderingen in je cyclus, maar mogelijk ook subtiele verschuivingen in energie, stemming en lichamelijke stevigheid. Dat maakt het belangrijk om klachten serieus te nemen.

Oorzaken van eierstokatrofie
Eierstokatrofie ontstaat niet zomaar. Soms is het een natuurlijk proces, soms het gevolg van ziekte of behandeling. De kern is steeds dezelfde: het aantal actieve follikels neemt af, waardoor de hormoonproductie daalt. Maar de reden daarachter verschilt.
De natuurlijke overgang
De meest voorkomende oorzaak is de menopauze. Rond je vijftigste levensjaar raken je eicellen geleidelijk op. Je wordt geboren met een vaste voorraad; die slinkt elke maand. Wanneer de reserve bijna uitgeput is, reageren je eierstokken minder goed op hormonale signalen uit de hersenen.
Je hypofyse, een hormoonklier in je hersenen, maakt dan meer FSH aan. FSH staat voor follikelstimulerend hormoon en probeert de eierstokken als het ware harder aan te sporen. Maar als er weinig follikels over zijn, blijft die prikkel zonder effect. Het gevolg is krimp van de eierstokken en daling van oestrogeen.
Vervroegde overgang
Wanneer dit proces vóór je veertigste optreedt, spreken artsen van prematuur ovarieel falen. Dat betekent dat je eierstokken eerder dan verwacht hun functie verliezen.
Mogelijke oorzaken zijn:
- Auto-immuunziekten, waarbij je afweersysteem je eigen eierstokweefsel aanvalt
- Erfelijke afwijkingen, zoals het syndroom van Turner
- Onbekende factoren
Soms blijft de precieze oorzaak onduidelijk. Dat kan frustrerend zijn, maar komt vaker voor dan je denkt.
Medische behandelingen
Chemotherapie en bestraling kunnen de eierstokken beschadigen. Deze behandelingen richten zich op snel delende cellen, maar eicellen en follikels zijn daar gevoelig voor. Het gevolg kan tijdelijke of blijvende atrofie zijn.
Ook operaties waarbij eierstokweefsel wordt verwijderd, of langdurige hormonale onderdrukking, kunnen bijdragen aan functieverlies.
Leefstijl en andere factoren
In zeldzame gevallen spelen ernstige ondervoeding, extreem laag lichaamsgewicht of chronische stress een rol. Het lichaam schakelt dan naar een energiebesparende stand. De voortplanting is biologisch gezien geen prioriteit wanneer het systeem onder druk staat.
Dat betekent niet dat elke onregelmatige menstruatie wijst op eierstokatrofie. Maar als klachten aanhouden, is het verstandig om medisch onderzoek te laten doen.

Onderzoek en diagnose
Als je klachten hebt die passen bij eierstokatrofie, zal je huisarts of gynaecoloog verder onderzoek doen. Niet elke onregelmatige menstruatie betekent dat je eierstokken krimpen. Daarom kijkt men naar het totaalplaatje: je klachten, je leeftijd en je bloedwaarden.
Bloedonderzoek
De eerste stap is meestal bloedonderzoek. Daarbij wordt onder andere gekeken naar:
- FSH, het follikelstimulerend hormoon
- LH, het luteïniserend hormoon
- Oestradiol, een vorm van oestrogeen
FSH is een hormoon uit de hypofyse, een kleine klier in je hersenen. Wanneer je eierstokken minder reageren, stijgt het FSH. Dat is een belangrijk signaal. Een hoog FSH in combinatie met een laag oestradiol kan wijzen op eierstokatrofie.
Soms wordt ook AMH gemeten. AMH staat voor anti-Müller-hormoon en geeft een indruk van je eicelreserve. Hoe lager de waarde, hoe kleiner de voorraad rijpbare eicellen.
Echografie
Een transvaginale echo wordt vaak ingezet. Dat is een inwendige echo waarbij een dunne sonde in de vagina wordt gebracht om de eierstokken goed in beeld te krijgen. Het klinkt misschien spannend, maar het onderzoek duurt meestal maar enkele minuten.
Op de echo kijkt de arts naar:
- De grootte van de eierstokken
- Het aantal zichtbare follikels
- De structuur van het weefsel
Bij atrofie zijn de eierstokken kleiner en zijn er weinig follikels zichtbaar.
Wanneer verder onderzoek nodig is
Bij jonge vrouwen met vervroegde uitval kan aanvullend onderzoek nodig zijn. Denk aan genetisch onderzoek of testen op auto-immuunziekten. Een auto-immuunziekte betekent dat je afweersysteem zich tegen je eigen lichaam keert.
Diagnose is dus geen gok. Het is een combinatie van klachten, hormoonwaarden en beeldvorming. Pas als die puzzelstukjes samenkomen, kan men spreken van eierstokatrofie.
Behandeling en wat je zelf kunt doen
De behandeling van eierstokatrofie hangt af van je leeftijd, je klachten en je kinderwens. Bij de natuurlijke overgang is het een normaal biologisch proces. Bij jonge vrouwen ligt dat anders. Dan vraagt het om gerichte begeleiding.
Hormoontherapie
Wanneer je veel klachten hebt, kan hormoontherapie worden overwogen. Dat heet hormoonsubstitutietherapie, vaak afgekort als HRT. Je krijgt dan oestrogeen, soms gecombineerd met progesteron. Deze hormonen vullen het tekort tijdelijk aan.
Oestrogeen helpt tegen opvliegers, vaginale droogheid en botverlies. Progesteron wordt toegevoegd om het baarmoederslijmvlies te beschermen als je nog een baarmoeder hebt.
Hormoontherapie is geen standaardoplossing voor iedereen. De arts weegt voordelen en risico’s zorgvuldig af. Leeftijd, familiaire belasting en persoonlijke gezondheid spelen mee.
Vruchtbaarheid en kinderwens
Als je zwanger wilt worden en er sprake is van sterk verminderde eicelreserve, kan verwijzing naar een fertiliteitscentrum volgen. Soms is IVF mogelijk. IVF staat voor in-vitrofertilisatie, waarbij eicellen buiten het lichaam worden bevrucht.
Bij ernstige atrofie kan het zijn dat er nauwelijks nog rijpe eicellen beschikbaar zijn. Dan bespreekt men andere opties, zoals eiceldonatie. Dat zijn ingrijpende keuzes, maar je staat daar niet alleen in.
Leefstijl en botgezondheid
Omdat oestrogeen je botten beschermt, is aandacht voor je skelet belangrijk. Lage oestrogeenspiegels kunnen leiden tot osteoporose. Osteoporose betekent dat je botten poreuzer worden en sneller breken.
Je kunt zelf bijdragen aan bescherming door:
- Voldoende calcium in je voeding
- Voldoende vitamine D
- Regelmatig kracht- en weerstandstraining
- Niet roken
Beweging stimuleert botopbouw. Dat is geen bijzaak, maar een wezenlijk onderdeel van preventie.

Mentale impact
Verlies van vruchtbaarheid of vervroegde overgang kan emotioneel zwaar zijn. Je kunt gevoelens ervaren van rouw, onzekerheid of verlies van controle. Dat is geen zwakte, maar een begrijpelijke reactie.
Bespreek dit met je arts of vraag om ondersteuning. Hormonale veranderingen raken niet alleen je lichaam, maar ook je identiteit en toekomstbeeld. Juist daarom verdient dit onderwerp aandacht, zonder schaamte of bagatellisering.
Prognose en wat je kunt verwachten
De prognose bij eierstokatrofie hangt sterk af van de oorzaak en je leeftijd. Rond de natuurlijke menopauze is het een normaal fysiologisch proces. Je lichaam rondt een levensfase af; de hormoonproductie daalt blijvend en de eierstokken worden kleiner. Dat is geen ziekte, maar een overgang.
Wanneer eierstokatrofie op jonge leeftijd optreedt, ligt dat anders. Bij prematuur ovarieel falen is spontaan herstel zeldzaam, maar niet onmogelijk. Soms treden nog incidentele eisprongen op. De hormonale situatie kan echter wisselend en instabiel zijn.
Vruchtbaarheid op langere termijn
Als de eicelreserve sterk verminderd is, is de kans op natuurlijke zwangerschap klein. Dat betekent niet automatisch nul. Er zijn vrouwen bij wie onverwacht toch een eisprong optreedt. Toch is het realistisch om tijdig met een specialist te spreken als je een kinderwens hebt.
Het meten van AMH en het volgen van je cyclus geven een indicatie, maar geen absolute zekerheid. De voortplanting laat zich niet volledig voorspellen.
Gezondheid op lange termijn
Lage oestrogeenspiegels hebben invloed op meer dan alleen je cyclus. Oestrogeen beschermt je hart- en vaatstelsel en je botten. Langdurig tekort kan het risico op osteoporose verhogen en mogelijk ook op hart- en vaatziekten.
Daarom is opvolging belangrijk. Soms adviseert de arts periodieke controle van botdichtheid. Een botdichtheidsmeting heet een DEXA-scan. Daarmee wordt gemeten hoe stevig je botten nog zijn.
Leven met de diagnose
Eierstokatrofie vraagt aanpassing. Dat kan medisch zijn, maar ook emotioneel. Je relatie tot je lichaam verandert. Je toekomstplannen kunnen verschuiven. Dat is ingrijpend, maar niet hopeloos.
Met goede begeleiding, aandacht voor leefstijl en open gesprek met je arts kun je stabiliteit vinden. De situatie is reëel, maar niet het einde van je gezondheid. Het is een fase die vraagt om inzicht, begeleiding en soms moed.
Historie, feiten en misverstanden
Eierstokatrofie is geen moderne aandoening. Al in de negentiende eeuw beschreven artsen dat de eierstokken na de menopauze kleiner en minder actief werden. Men zag het bij obducties, maar begreep het hormonale mechanisme nog niet. Pas in de twintigste eeuw werd duidelijk welke rol oestrogeen speelt in botten, stemming en hartgezondheid.
Toch bestaan er nog steeds misverstanden.
“Mijn eierstokken verdwijnen”
Nee. Ze verdwijnen niet. Ze worden kleiner en minder actief, maar blijven aanwezig. Op een echo zijn ze vaak nog zichtbaar, zij het met minder follikels.
“Atrofie betekent dat ik ernstig ziek ben”
Niet per se. Bij vrouwen rond de menopauze is eierstokatrofie een normaal biologisch proces. Het woord atrofie klinkt dramatisch, maar beschrijft simpelweg krimp van weefsel door functieverlies. Het is een medische term, geen oordeel.
“Ik kan nooit meer zwanger worden”
Bij natuurlijke menopauze is zwangerschap vrijwel uitgesloten. Maar bij vervroegde uitval kunnen soms nog sporadische eisprongen optreden. De kans is klein, maar niet altijd nul. Dat maakt goede begeleiding belangrijk.
“Het zit tussen mijn oren”
Hormonale veranderingen zijn meetbaar. Verhoogd FSH, laag oestradiol en een lage AMH-waarde zijn objectieve aanwijzingen. Stemmingswisselingen of vermoeidheid zijn dus geen aanstellerij, maar kunnen hormonale wortels hebben.
Eierstokatrofie raakt een intiem deel van je identiteit. Daarom verdient het een nuchtere benadering. Geen paniek, geen bagatellisering, maar heldere informatie. Dat is de kern.
Lees verder
Wil je het grotere plaatje zien? Bekijk dan de ⭐ special over schrompelorganen, waarin je leest hoe chronische schade kan leiden tot littekenvorming en functieverlies in uiteenlopende organen. Verdiep je daarnaast in een schrompelblaas, een schrompelgalblaas, een schrompelmilt en een schrompelnier; elk met eigen klachten, maar hetzelfde onderliggende mechanisme van weefselatrofie. Ook buiten de buik kan krimp optreden. Lees bijvoorbeeld over krimpende hersenen (hersenatrofie), waarbij hersenweefsel volume verliest, en over krimpende teelballen, waar hormonale of vaatproblemen een rol kunnen spelen. Samen geven deze artikelen inzicht in wat orgaanatrofie betekent voor je lichaam als geheel.
Disclaimer
Dit artikel is bedoeld als algemene, informatieve toelichting op eierstokatrofie en hormonale veranderingen. De inhoud vervangt geen persoonlijk medisch advies, onderzoek of behandeling door een arts of gynaecoloog. Heb je klachten zoals uitblijvende menstruatie, opvliegers op jonge leeftijd, vruchtbaarheidsproblemen of langdurige hormonale symptomen, neem dan contact op met je huisarts. Alleen gericht onderzoek, zoals bloedonderzoek en echografie, kan duidelijkheid geven over jouw situatie. Wacht bij twijfel niet af. Vroegtijdige beoordeling kan belangrijk zijn voor je gezondheid op de lange termijn.
Bronnen
- American College of Obstetricians and Gynecologists. (2017). Hormone therapy in primary ovarian insufficiency (Committee Opinion No. 698). https://www.acog.org/clinical/clinical-guidance/committee-opinion/articles/2017/05/hormone-therapy-in-primary-ovarian-insufficiency
- European Society of Human Reproduction and Embryology. (2024). International guideline on premature ovarian insufficiency (POI) 2024. https://www.eshre.eu/-/media/sitecore-files/Guidelines/POI/2024/INTERNATIONAL-GUIDELINE-ON-POI_2024_2.pdf
- Mayo Clinic Staff. (2023, October 20). Primary ovarian insufficiency: Symptoms and causes. Mayo Clinic. https://www.mayoclinic.org/diseases-conditions/premature-ovarian-failure/symptoms-causes/syc-20354683
- NHS. (z.d.). Early or premature menopause. https://www.nhs.uk/conditions/early-or-premature-menopause/
- Lumsden, M. A., et al. (2025). European Society of Endocrinology clinical practice guideline (menopause, early menopause, POI). European Journal of Endocrinology, 193(4), G49. https://academic.oup.com/ejendo/article/193/4/G49/8281862
Reacties en ervaringen
Heb jij te maken met eierstokatrofie of vervroegde overgang? Dan kan het helpen om je verhaal te delen. Misschien merkte je het eerst aan een veranderende cyclus. Misschien kwam de diagnose onverwacht, midden in een periode waarin je nog helemaal niet met overgang of vruchtbaarheid bezig wilde zijn.
Hoe verliep het onderzoek bij jou? Welke klachten sprongen eruit? En wat hielp je het meest: hormoontherapie, leefstijlaanpassingen, begeleiding bij een fertiliteitsarts, of juist goede uitleg van je huisarts?
Je ervaring kan herkenning bieden voor anderen. Reageren kan hieronder. Houd er rekening mee dat reacties worden gemodereerd en geen vervanging zijn van medisch advies. Bij persoonlijke klachten blijft overleg met je arts altijd de eerste stap.
