Last Updated on 13 april 2026 by M.G. Sulman
Mesenteriale veneuze trombose is een zeldzame, maar ernstige verstopping van een ader die bloed uit de darm afvoert. Daardoor kan de darmwand opzwellen en in het ergste geval zuurstof tekortkomen. Je krijgt vaak buikpijn, misselijkheid, braken of diarree, maar de klachten zijn niet altijd meteen duidelijk. Juist dat maakt deze aandoening verraderlijk. Hoe herken je op tijd dat er meer aan de hand is dan gewone buikklachten, en wanneer moet je direct medische hulp inschakelen?
Gebruik de inhoudsopgave om snel te navigeren
- 1 Wat is mesenteriale veneuze trombose?
- 2 Hoe ontstaat het?
- 3 Welke klachten kun je krijgen?
- 4 Hoe stellen artsen de diagnose?
- 5 Behandeling: wat gebeurt er in het ziekenhuis?
- 6 Herstel, complicaties en vooruitzichten
- 7 Wanneer moet je direct medische hulp zoeken?
- 8 Slotsom
- 9 📚 Lees verder
- 10 Disclaimer
- 11 Bronnen
- 12 Reacties en ervaringen
Wat is mesenteriale veneuze trombose?
Mesenteriale veneuze trombose is een bloedstolsel in een ader van het mesenterium, het vliesachtige steunweefsel waarmee de darmen in de buik zijn opgehangen. In dat mesenterium lopen ook bloedvaten, zenuwen, lymfebanen en vetweefsel. Als zo’n ader verstopt raakt, kan het bloed uit de darm minder goed wegstromen, waardoor de darmwand opzwelt en in ernstige gevallen zuurstof tekortkomt.
Het gaat dus niet om een slagader die verstopt raakt, maar om een vene, een afvoerbaan van bloed uit de darm terug naar de lever en de rest van de bloedsomloop. Meestal zit het stolsel in de vena mesenterica superior, de belangrijkste darmader. Als daar een prop ontstaat, stroomt het bloed niet goed weg. Daardoor neemt de druk toe en kan de doorbloeding allengs ontsporen. In ernstige gevallen krijg je darmischemie, oftewel zuurstoftekort van de darm, en uiteindelijk zelfs een darminfarct.
Dat maakt deze aandoening verraderlijk. Zij is zeldzaam, maar bepaald niet onschuldig. In het begin is de pijn soms nog vaag of diffuus, terwijl er intussen iets gaande is dat spoed vereist. Juist dat is de raison d’être van een goed publieksartikel over dit onderwerp: je wilt begrijpen waarom aanhoudende of heftige buikpijn soms geen “buikgriepje” is, maar een signaal van iets wezenlijk ernstigers.
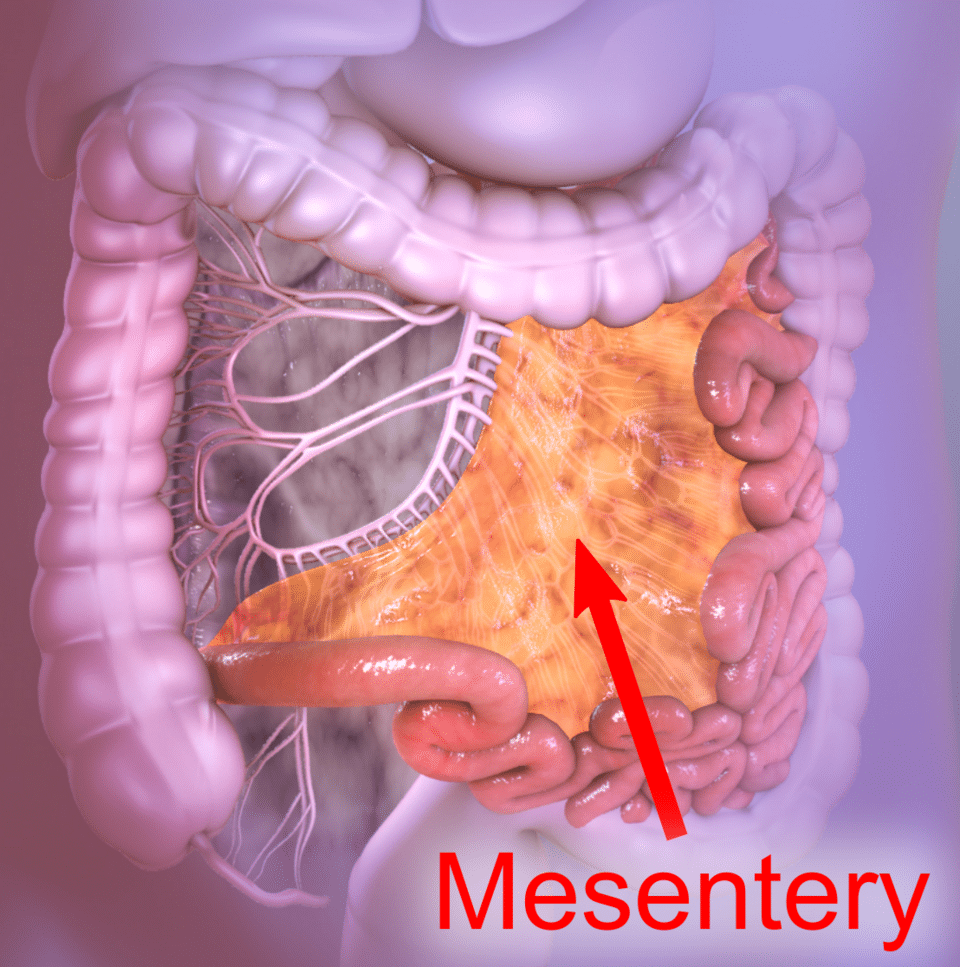
Een stolsel in het veneuze afvoersysteem van de darm
Om het concreet te maken: stel dat het bloed wel naar je darm toe kan, maar er onvoldoende uit weg kan. Dan krijg je een soort verkeersopstopping in het veneuze systeem. De darmwand wordt dikker door oedeem, dat is vochtophoping, en de druk in het weefsel loopt op. Eerst merk je dat als buikpijn, misselijkheid of diarree. Later kan de darmwand zó beschadigd raken dat bacteriën uit de darm naar buiten lekken, met kans op sepsis, een ernstige ontregeling door infectie en ontsteking in het hele lichaam.

Waarom dit gevaarlijk kan worden
Bij een acute mesenteriale veneuze trombose is er doorgaans sprake van klachten die in dagen tot soms een paar weken zijn ontstaan. Het gevaar zit vooral in progressie: het stolsel kan uitbreiden, de darm kan ischemisch worden en bij uitstel kan een deel van de darm afsterven. Tegelijk is er ook een chronische vorm, waarbij de trombose langer bestaat en soms toevallig wordt ontdekt, bijvoorbeeld op een scan die om een andere reden is gemaakt. Die chronische vorm kan weer leiden tot collateralen, dat zijn omleidingsvaatjes, en tot gevolgen van verhoogde druk in het poortadersysteem, zoals spataderen in slokdarm of maag.
Hoe ontstaat het?
Artsen denken bij trombose klassiek aan de triade van Virchow: tragere bloedstroom, beschadiging van de vaatwand en een verhoogde stollingsneiging. Dat klinkt abstract, maar in de praktijk is het tamelijk bruikbaar. Als jij bijvoorbeeld een onderliggende stollingsstoornis hebt én tegelijk een buikontsteking, operatie of kanker, dan wordt de kans groter dat het bloed op een verkeerde plek gaat klonteren. Bij mesenteriale veneuze trombose zijn zulke combinaties niet ongewoon.
De rol van vertraagde bloedstroom, vaatwandprikkeling en stollingsneiging
Een verhoogde stollingsneiging heet in medische taal een hypercoagulabele toestand. Dat betekent eenvoudig gezegd dat je bloed sneller dan normaal de neiging heeft om stolselvorming op gang te brengen. Zo’n neiging kan erfelijk zijn, zoals bij factor V Leiden of de protrombine-mutatie, maar ook verworven. Denk aan kanker, leverziekte, ontstekingsziekten, infecties, hartfalen of de periode na een operatie. Ook lokale prikkeling in de buik, zoals pancreatitis of inflammatoire darmziekte, kan een rol spelen.
Een apart punt is de JAK2-mutatie. Die hangt samen met myeloproliferatieve aandoeningen, ziekten waarbij het beenmerg te veel bloedcellen maakt. Juist bij mesenteriale veneuze trombose kan zo’n aandoening zich voor het eerst aandienen. Daarom blijft de diagnostiek niet steken bij “er zit een stolsel”; artsen willen ook weten waarom het daar is ontstaan. Dat is geen detailzucht, maar goed geneeskundig beleid met gevolgen voor de duur van de behandeling en het risico op herhaling.
Onderliggende oorzaken en risicofactoren
Veel patiënten hebben één duidelijke uitlokkende factor, maar niet zelden is er meer dan één. Onderliggende buikontstekingen, recente buikchirurgie, maligniteit, leverziekte, zwangerschap of kraambed, stollingsafwijkingen en systemische ontsteking kunnen allemaal meespelen. Een deel van de gevallen lijkt aanvankelijk idiopathisch, dat wil zeggen zonder duidelijke oorzaak, maar bij grondiger onderzoek blijkt dikwijls toch een verklaring aanwezig.
📌 Voorbeeld
Je hebt iemand met enkele dagen toenemende buikpijn, weinig eetlust en wat diarree. Eerst lijkt het op een darminfectie. Maar als die persoon kort tevoren buikoperatie heeft gehad en ook nog een aangeboren stollingsneiging blijkt te hebben, dan gaat de verdenking ineens een heel andere kant op. Dat is precies waarom context in de geneeskunde zo belangrijk is.
Welke klachten kun je krijgen?
Hier begint de moeilijkheid. De klachten zijn vaak niet spectaculair specifiek. De pijn kan fors zijn, maar de buik voelt in het begin soms nog niet opvallend hard of heftig gespannen aan. Dat maakt dat zowel patiënten als artsen in eerste instantie aan iets veel alledaagser kunnen denken. Juist daardoor kan kostbare tijd verloren gaan.
Vroege klachten die vaag kunnen lijken
De meest voorkomende klacht is buikpijn. Vaak is die diffuus, dus niet mooi op één plek aanwijsbaar. Daarnaast komen misselijkheid, braken, diarree en verlies van eetlust geregeld voor. Sommige mensen hebben klachten die al enkele dagen spelen en allengs erger worden. Dat trage of subacute beloop is typisch voor deze veneuze vorm; het is soms minder explosief dan bij een acute arteriële afsluiting, maar daarom niet minder serieus.
Je kunt het vergelijken met een file die steeds verder terugloopt. In het begin merk je alleen hinder. Later staat alles vast. Zo werkt het ook hier: eerst is er pijn en malaise, later wordt de darmwand steeds kwetsbaarder. De pijn kan dan intenser worden, en je kunt een ziek, slap en koortsig gevoel krijgen.
Alarmsignalen die passen bij darmischemie of buikvliesprikkeling
Koorts, lokale drukpijn, een stilliggende darm, bloed bij de ontlasting, tekenen van sepsis of een buik die duidelijk geprikkeld raakt, zijn alarmsignalen. Buikvliesprikkeling betekent dat het buikvlies, het dunne vlies rond de buikorganen, geïrriteerd is. In gewone taal: de buik wordt pijnlijk bij aanraken, aanspannen of loslaten, en de situatie kan snel kantelen. Dat past bij gevorderde ischemie, perforatie of darminfarct.
Bij zulke signalen hoort geen afwachtend “kijken hoe het morgen gaat”. Dan is spoedzorg geboden. Zeker als je hevige buikpijn hebt die niet past bij wat je normaal kent, of als je er zichtbaar ziek van bent, is dat een moment om direct medische hulp in te schakelen.
Hoe stellen artsen de diagnose?
Waarom bloedonderzoek alleen niet genoeg is
Er bestaat geen bloedtest die mesenteriale veneuze trombose netjes aantoont of uitsluit. Bloedonderzoek kan wel laten zien dat er iets mis is, bijvoorbeeld ontsteking, uitdroging, verzuring of orgaanstress, maar het zegt niet met voldoende zekerheid waar het probleem zit. Lactaat wordt in de praktijk vaak genoemd bij ischemie, maar ook dat is niet vroeg of specifiek genoeg om op zichzelf de doorslag te geven. Artsen gebruiken bloedonderzoek dus als puzzelstuk, niet als eindantwoord.
CT-scan met contrast als sleutelonderzoek
Het kernonderzoek is een CT-scan met contrast, bij verdenking liefst in arteriële én portoveneuze fase. Simpel gezegd: de scan wordt zo getimed dat artsen zowel de slagaders als het veneuze afvoersysteem goed kunnen bekijken. Daarmee zien zij niet alleen of er een stolsel in de mesenteriale venen zit, maar ook hoe uitgebreid het is en of de darm al secundaire schade laat zien, zoals wandverdikking, uitzetting, vetinfiltratie, gas in de darmwand of gas in het poortadersysteem.
Dat CT-onderzoek moet bij verdenking niet onnodig worden uitgesteld. De huidige richtlijnen zijn daar tamelijk stellig in. Bij acute mesenteriale ischemie hoort snelle beeldvorming, juist omdat tijdverlies het verschil kan maken tussen behandelbare ischemie en onomkeerbare darmschade.
Aanvullend zoeken naar de oorzaak
Na de diagnose houdt het werk niet op. Dan begint de tweede vraag: waardoor is dit ontstaan? Richtlijnen adviseren om gericht te zoeken naar onder meer een intra-abdominale maligniteit, inflammatoire aandoeningen, myeloproliferatieve ziekten, chronische leverziekte en bepaalde infecties. Bij geselecteerde patiënten kan ook aanvullend trombofilieonderzoek worden overwogen, vooral als de antistolling na enkele maanden mogelijk wordt gestopt.
Dat klinkt misschien als veel onderzoek ineens, maar het is logisch. Een stolsel in een ongebruikelijke ader is dikwijls geen los incident. Soms is het het eerste zichtbare spoor van een dieper liggend probleem.
Behandeling: wat gebeurt er in het ziekenhuis?
De behandeling speelt zich in de regel af in het ziekenhuis, en niet zelden met chirurgische of interne bewaking. Dat is nodig omdat het beloop kan veranderen. Sommige patiënten knappen op met antistolling en ondersteunende zorg; anderen verslechteren ondanks behandeling en hebben een ingreep nodig.
Antistolling als eerste stap
De eerste pijler van de behandeling is anticoagulatie, oftewel antistolling. In de acute fase gebeurt dat meestal met heparine, vaak laagmoleculairgewichtheparine of ongefractioneerde heparine. Het doel is niet dat een bestaand stolsel direct oplost als sneeuw voor de zon, maar dat uitbreiding wordt voorkomen en het lichaam de kans krijgt om het stolsel geleidelijk af te breken en de ader deels of geheel te heropenen. Vroege anticoagulatie verbetert de kans op recanalisatie, dus het weer openkomen van het vat.
Ongefractioneerde heparine heeft in de acute setting het praktische voordeel dat het sneller kan worden bijgestuurd of geneutraliseerd als een operatie nodig blijkt. Laagmoleculairgewichtheparine wordt eveneens veel gebruikt. In de Nederlandse richtlijn voor buikvenetrombose is therapeutisch gedoseerde LMWH in de acute fase de aanbevolen basis.
Rust, vocht en bewaking
Daarnaast krijgen patiënten ondersteunende behandeling: pijnstilling, vocht en elektrolyten via het infuus, soms nuchter beleid en zo nodig een maagsonde bij ileus, dus wanneer de darm stilvalt. Antibiotica horen niet standaard bij iedereen, maar wel wanneer er aanwijzingen zijn voor perforatie, sepsis, pyleflebitis of ernstige bacteriële translocatie vanuit een beschadigde darmwand.
In gewone taal: niet iedere patiënt met deze aandoening heeft direct een operatiekamer of een batterij antibiotica nodig, maar niemand wordt lichtvaardig naar huis gestuurd met alleen een paracetamoladvies. Het is een diagnose die serieuze observatie verdient.

Wanneer een ingreep of operatie nodig is
Als klachten aanhouden of verergeren ondanks antistolling, of als er tekenen zijn van peritonitis, perforatie, orgaanfalen of darminfarct, dan kan een operatie nodig zijn. Het doel daarvan is dood of onherstelbaar beschadigd darmweefsel verwijderen en zoveel mogelijk gezonde darm sparen. Soms komt ook endovasculaire behandeling in beeld, zoals kathetergerichte trombolyse of mechanische trombectomie, maar dat is doorgaans voor geselecteerde patiënten die tijdens antistolling verslechteren en in een centrum met ervaring worden behandeld.
Dat is dus niet de standaard eerste stap voor iedere patiënt. Eerst antistolling en intensieve bewaking; invasieve behandeling vooral bij verslechtering of duidelijke darmcomplicaties. Dat onderscheid is wezenlijk.
Herstel, complicaties en vooruitzichten
Wat kan er misgaan als de diagnose te laat komt
De ernstigste complicatie is darminfarct met necrose, dus afsterven van darmweefsel. Dat kan leiden tot perforatie, buikvliesontsteking, sepsis en soms tot een uitgebreide darmresectie. Wanneer een groot deel van de dunne darm moet worden verwijderd, kan short bowel syndrome ontstaan. Dat is het korte-darmsyndroom: je houdt dan te weinig opnemend darmoppervlak over om voeding en vocht normaal op te nemen. In het dagelijks leven kan dat betekenen: chronische diarree, gewichtsverlies, uitdroging, voedingstekorten en soms langdurige afhankelijkheid van kunstmatige voeding.
Bij chronische of uitgebreide trombose kunnen ook gevolgen van veneuze hypertensie optreden, zoals collateralen en varices. Dat zijn verwijdde aderen die kunnen bloeden. Niet iedere patiënt krijgt daarmee te maken, maar het laat wel zien dat dit geen banaal stolsel is op een toevallige plek.
Hoe lang duurt herstel?
Dat hangt sterk af van de ernst. Iemand die tijdig wordt gediagnosticeerd en goed reageert op antistolling kan na ziekenhuisopname en verdere behandeling thuis geleidelijk herstellen, al duurt het vaak even voordat conditie, eetlust en vertrouwen terug zijn. Heeft er een operatie plaatsgevonden of is een deel van de darm beschadigd geraakt, dan wordt het herstel vanzelf complexer en langer. Vermoeidheid, buikgevoeligheid en angst voor terugkeer van klachten zijn in die fase bepaald niet vreemd.
Hoelang moet je antistolling gebruiken?
Voor de meeste patiënten geldt dat antistolling minimaal drie tot zes maanden wordt voortgezet. In de acute fase start men meestal met heparine; daarna volgt vaak overgang naar een vitamine K-antagonist of in geselecteerde gevallen een DOAC, een direct werkend oraal antistollingsmiddel. De Nederlandse richtlijn noemt VKA als gebruikelijke vervolgstap, met DOAC als optie in passende situaties, maar met terughoudendheid bij onder meer veneuze darmischemie, ernstige nierfunctiestoornis of bepaalde leverproblemen.
Bij een idiopathische trombose, dus zonder duidelijke tijdelijke aanleiding, of bij blijvende risicofactoren zoals een stollingsstoornis of myeloproliferatieve aandoening, komt langdurige of zelfs onbepaalde antistolling in beeld. Dat is een afweging tussen kans op recidief en kans op bloedingen. Er is dus zelden een one size fits all-beleid. Hier telt nuance meer dan bravoure.
Wanneer moet je direct medische hulp zoeken?
Direct hulp zoeken is verstandig bij:
- hevige of snel toenemende buikpijn
- buikpijn met koorts, braken of ziek gevoel
- een harde, gespannen of duidelijk pijnlijke buik
- bloed bij de ontlasting
- flauwvallen, verwardheid of tekenen van shock
- ernstige buikpijn na recente buikoperatie, bij kanker, bekende stollingsstoornis of eerdere trombose
Aanhoudende buikpijn die “niet pluis” voelt, zeker wanneer die niet goed past bij een gewone maag-darmkwaal, verdient serieuze beoordeling. Bij deze aandoening is het probleem nu juist dat vroege klachten bedrieglijk gewoon kunnen lijken.

Slotsom
Mesenteriale veneuze trombose is een zeldzame, maar potentieel levensbedreigende oorzaak van buikpijn. De aandoening begint dikwijls met klachten die nog niet luid schreeuwen wat er mis is. Juist daarom is medische alertheid van belang. Een snelle CT-scan met contrast en vroege antistolling maken vaak het verschil tussen herstel en ernstige darmschade.
De kern is daarom niet dat iedere buikpijn verdacht is, maar wel dat onverklaarde, forse of aanhoudende buikpijn niet achteloos mag worden weggewuifd. Zeker niet als je bijkomende risicofactoren hebt. Bij mesenteriale veneuze trombose geldt: hoe eerder het stolsel wordt herkend, des te groter de kans dat de darm behouden blijft en het verhaal niet onnodig escaleert.
📚 Lees verder
Disclaimer
Deze informatie is bedoeld als algemene uitleg en vervangt geen medisch advies van een arts. Mesenteriale veneuze trombose is een zeldzame maar potentieel ernstige aandoening, waarbij klachten soms eerst vaag lijken en later snel kunnen verergeren. Neem daarom bij hevige, aanhoudende of toenemende buikpijn, zeker als die samengaat met misselijkheid, braken, koorts, bloed bij de ontlasting of een duidelijk ziek gevoel, altijd contact op met de huisarts of huisartsenpost. Bel bij acute verslechtering of ernstige alarmsignalen direct 112.
Bronnen
- Bala, M., Catena, F., Kashuk, J., De Simone, B., Gomes, C. A., Weber, D. G., Sartelli, M., Coccolini, F., Ansaloni, L., Biffl, W. L., Di Saverio, S., Abu-Zidan, F. M., Augustin, G., Ben-Ishay, O., Bini, R., Birindelli, A., Campanile, F. C., Chiara, O., Chiarenza, S. F., … Kluger, Y. (2022). Acute mesenteric ischemia: Updated guidelines of the World Society of Emergency Surgery. World Journal of Emergency Surgery, 17, Article 54. https://link.springer.com/article/10.1186/s13017-022-00443-x
- Koelemay, M. J., Björck, M., Acosta, S., Bastos Gonçalves, F., Kolbel, T., Kolh, P., Lees, T., Levi, M. M., Menyhei, G., Naylor, A. R., Reintam Blaser, A., Sahakyan, L., Tilsed, J. V. T., Verhamme, P., & Wahlgren, C. M. (2025). European Society for Vascular Surgery (ESVS) 2025 clinical practice guidelines on the management of diseases of the mesenteric and renal arteries and veins. European Journal of Vascular and Endovascular Surgery. https://lucris.lub.lu.se/ws/files/231452907/ESVS_GL_final.pdf
- Richtlijnendatabase. (2025, 22 oktober). Behandeling buikvenetrombose. In Antitrombotisch beleid. https://richtlijnendatabase.nl/richtlijn/antitrombotisch_beleid/therapie_vte/behandeling_buikvene_trombose.html
- Sulger, E., Dhaliwal, H. S., Oropallo, A., & Waseem, M. (2024). Mesenteric venous thrombosis. In StatPearls. StatPearls Publishing. https://www.ncbi.nlm.nih.gov/books/NBK459184/
- Monita, M. M., & Collier, B. (2023). Acute mesenteric ischemia. In StatPearls. StatPearls Publishing. https://www.ncbi.nlm.nih.gov/books/NBK431068/
- Richtlijnendatabase. (2025). Startpagina – Antitrombotisch beleid. https://richtlijnendatabase.nl/richtlijn/antitrombotisch_beleid/startpagina_-_antitrombotisch_beleid.html
Reacties en ervaringen
Heb jij ervaring met mesenteriale veneuze trombose, bijvoorbeeld als patiënt, naaste of zorgverlener, of heb je vragen over de klachten, diagnose of behandeling? Je kunt hieronder je reactie delen. Persoonlijke ervaringen kunnen voor andere lezers verhelderend zijn, al blijft iedere situatie uiteraard anders. Reacties verschijnen niet meteen, omdat ze eerst handmatig worden gecontroleerd in verband met spam.
