Last Updated on 7 februari 2026 by M.G. Sulman
Het darmmicrobioom is het geheel van miljarden bacteriën en andere micro-organismen dat in je darmen leeft en daar een stille maar wezenlijke rol speelt. Raakt dit ecosysteem uit balans, dan kunnen klachten ontstaan als een opgeblazen buik, wisselende ontlasting, vermoeidheid of een verminderde weerstand. Ook stemming en stressgevoeligheid kunnen meespelen, zij het vaak op de achtergrond. Het microbioom is dus geen detail, maar een medespeler. Wat kun je doen om dat evenwicht te bewaren of te herstellen?

Inhoud
- 1 Het darmmicrobioom in één oogopslag
- 2 Wat is het darmmicrobioom precies?
- 3 📌 Kader: Darmmicrobioom – historie, feiten, fabels en trivia
- 4 Waarom spreken sommige artsen van een ‘extra orgaan’?
- 5 De darm-brein-as: hoe buik en hoofd met elkaar praten
- 6 Wanneer raakt het microbioom uit evenwicht?
- 7 Wat merkt je lichaam van een verstoord microbioom?
- 8 Voeding als stille stuurman van je darmflora
- 9 Probiotica: capsule, belofte of beperkte hulp?
- 10 Het microbioom als spiegel van leefstijl
- 11 Onderzoek naar het darmmicrobioom: wat zegt de wetenschap werkelijk?
- 12 Herstellen van het darmmicrobioom: wat helpt werkelijk?
- 13 Lees verder
- 14 Disclaimer
- 15 Bronnen
- 16 Reacties, vragen en ervaringen
Het darmmicrobioom in één oogopslag
Het darmmicrobioom is de verzamelnaam voor alle micro-organismen die in je darmen leven, vooral bacteriën, maar ook gisten en virussen. Samen vormen zij een levend ecosysteem dat voortdurend meewerkt aan vertering, afweer en stofwisseling. Dat klinkt abstract, doch het effect is concreet: dit microbioom helpt voedsel afbreken, produceert vitamines en houdt schadelijke indringers in toom. Raakt dit systeem uit balans, dan kan het lichaam allengs signalen afgeven zoals buikklachten, vermoeidheid of een verstoorde weerstand.
Betekenis van het woord microbioom
Het woord microbioom komt van het Griekse mikros (klein) en bios (leven). Het duidt dus letterlijk op al het kleine leven dat samen een functioneel geheel vormt. Belangrijk is dit onderscheid: het gaat niet om één bacterie of één soort, maar om de totale gemeenschap en haar onderlinge samenwerking. Zoals een stad meer is dan losse huizen, zo is het microbioom meer dan een optelsom van bacteriën. Dat geheel bepaalt hoe soepel of stroef processen in het lichaam verlopen.
Wat is het darmmicrobioom precies?
Het darmmicrobioom verwijst naar de totale gemeenschap van micro-organismen die in het maagdarmkanaal leeft. Het gaat om miljarden bacteriën, aangevuld met gisten en virussen, die zich vooral in de dikke darm ophouden. Zij zijn er niet bij toeval; zij vervullen functies waar het menselijk lichaam zelf niet toe in staat is. Denk aan het afbreken van voedingsvezels, het produceren van bepaalde vitamines en het trainen van het afweersysteem. Het microbioom is derhalve geen passieve bijrijder, maar een actieve medespeler.
Een ecosysteem in plaats van losse bacteriën
Belangrijk is dat het microbioom geen verzameling op zichzelf staande kiemen is. Het functioneert als een ecosysteem, waarin soorten elkaar aanvullen, beconcurreren of juist in evenwicht houden. Sommige bacteriën helpen bij de vertering, andere produceren stoffen die de darmwand beschermen. Weer andere houden potentieel schadelijke bacteriën klein. Dat samenspel bepaalt of het systeem stabiel blijft of ontspoort.
Symbiose: samenleven tot wederzijds nut
In medische termen spreekt men van symbiose. Dat betekent dat twee partijen samenleven op een manier die voor beiden voordeel oplevert. De bacteriën krijgen voeding en een warm onderkomen; het lichaam krijgt hulp bij processen die anders stroef of inefficiënt zouden verlopen. Zodra deze samenwerking verstoord raakt, bijvoorbeeld door antibiotica of langdurige stress, kan de balans verschuiven.
Niet iedereen heeft hetzelfde microbioom
Geen twee mensen delen exact hetzelfde microbioom. Samenstelling en diversiteit worden beïnvloed door factoren als geboorte, voeding, leefstijl en leeftijd. Dat verklaart waarom de één probleemloos rauwkost eet en de ander er buikklachten van krijgt. Het microbioom is persoonlijk, veranderlijk en gevoelig voor context. Dat maakt het fascinerend, maar ook lastig in simpele regels te vangen.
Waarom spreken sommige artsen van een ‘extra orgaan’?
Steeds vaker wordt het darmmicrobioom omschreven als een functioneel orgaan. Dat is geen dichterlijke overdrijving, maar een medische manier om duidelijk te maken hoe zelfstandig en invloedrijk dit systeem opereert. Een orgaan wordt immers niet alleen gedefinieerd door vorm, maar vooral door functie. Het microbioom voert taken uit die het menselijk lichaam zelf niet kan volbrengen en doet dat continu, dag en nacht.
Metabolisme: hulp bij de stofwisseling
Een van de belangrijkste functies van het microbioom ligt in het metabolisme, een medische term voor de stofwisseling. Dat is het geheel van processen waarmee het lichaam voedingsstoffen omzet in energie, bouwstoffen en afvalproducten. Darmbacteriën breken vezels af die menselijke enzymen niet aankunnen en zetten die om in korteketenvetzuren. Deze stoffen voeden de darmwand en leveren energie aan het lichaam. Zonder die bacteriële hulp blijft een deel van het voedsel onbenut.
Het immuunsysteem leert in de darm
Ongeveer zeventig procent van het immuunsysteem, het afweersysteem van het lichaam, bevindt zich in en rond de darmen. Het microbioom fungeert hier als een soort trainingspartner. Door voortdurend contact leert het immuunsysteem onderscheid maken tussen onschuldige prikkels en echte dreiging. Bij een verstoorde samenstelling kan dit leerproces ontsporen, wat zich kan uiten in overmatige ontstekingsreacties of juist een verzwakte afweer.
Zelfstandig, maar niet onafhankelijk
Ofschoon het microbioom zich deels autonoom gedraagt, staat het niet los van de rest van het lichaam. Het reageert op voeding, stress, medicatie en leefritme. In die zin lijkt het op een orgaan dat geen vaste anatomische vorm heeft, maar wel een eigen dynamiek kent. Juist die combinatie van zelfstandigheid en afhankelijkheid maakt het microbioom tot een uniek en invloedrijk onderdeel van het menselijk functioneren.
De darm-brein-as: hoe buik en hoofd met elkaar praten
Dat darmen en brein met elkaar verbonden zijn, is geen vage intuïtie maar een goed beschreven biologisch fenomeen. Artsen spreken hier van de darm-brein-as: een netwerk van zenuwen, hormonen en signaalstoffen dat voortdurend informatie uitwisselt tussen buik en hoofd. Die communicatie verloopt grotendeels buiten het bewustzijn om, maar de effecten kunnen desondanks merkbaar zijn in stemming, stressniveau en concentratie.

De nervus vagus als communicatielijn
Een sleutelrol is weggelegd voor de nervus vagus, een grote zenuw die van de hersenstam naar onder meer de darmen loopt. Deze zenuw fungeert als een tweerichtingskanaal. De hersenen geven signalen door aan de darm, bijvoorbeeld bij stress, terwijl de darm op haar beurt informatie terugstuurt over verzadiging, ontsteking en microbiële activiteit. Het is dus geen eenrichtingsverkeer waarin het brein alles bepaalt.
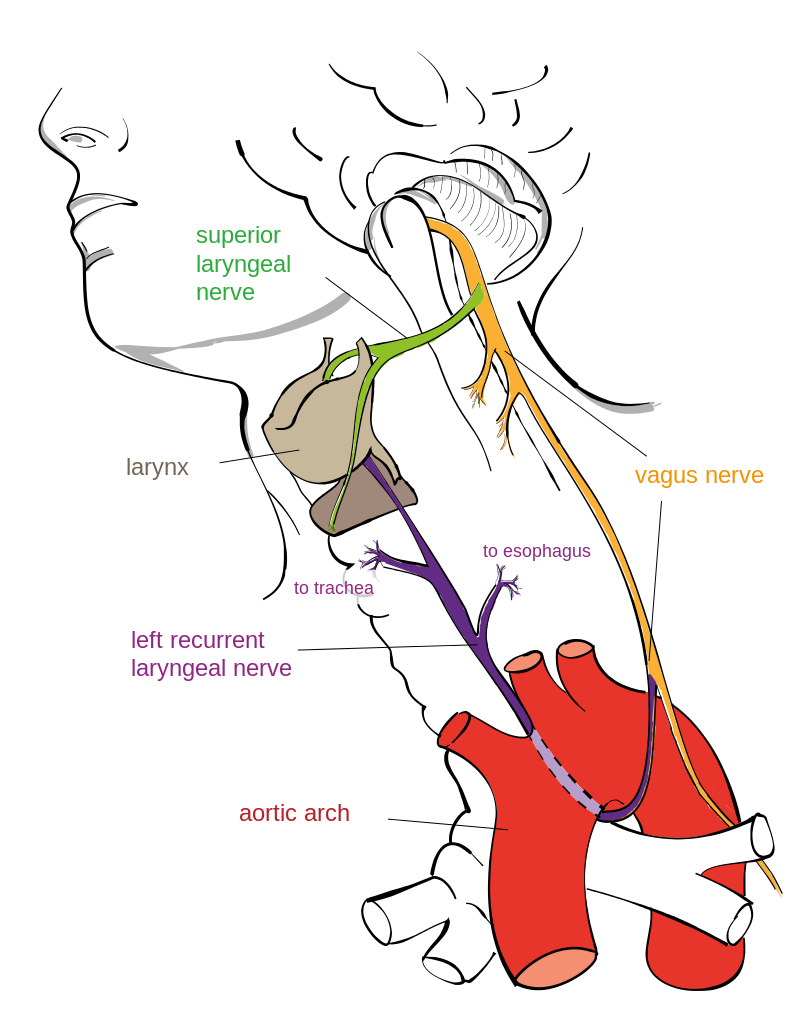
Neurotransmitters uit de darm
Opvallend is dat een aanzienlijk deel van bepaalde neurotransmitters in de darm wordt aangemaakt. Neurotransmitters zijn chemische boodschappers die zenuwcellen gebruiken om signalen door te geven. Serotonine, vaak geassocieerd met stemming en welbevinden, wordt grotendeels in het maagdarmkanaal geproduceerd. Dat betekent niet dat de darm “denkt”, maar wel dat zij invloed uitoefent op processen die het mentale functioneren kleuren.
Stress voelt je buik eerder dan je hoofd
Bij acute of langdurige stress reageert de darm vaak sneller dan het bewustzijn. De doorbloeding verandert, de beweging van de darm vertraagt of versnelt, en het microbioom kan van samenstelling verschuiven. Dat verklaart waarom spanning zich kan uiten als buikpijn, diarree of juist verstopping. De klacht zit niet tussen de oren, maar ontstaat uit een ontregelde wisselwerking tussen zenuwstelsel en darmmilieu.

Geen simpele oorzaak-gevolgrelatie
Belangrijk is nuance. Niet iedere sombere stemming is terug te voeren op het microbioom, en niet elke buikklacht wijst op een probleem in de darm-brein-as. Het gaat om beïnvloeding, niet om determinisme. Het microbioom kan processen versterken of afzwakken, maar het dicteert niet het hele verhaal. Juist die gelaagdheid maakt het onderwerp complex, en interessant.
Wanneer raakt het microbioom uit evenwicht?
Een gezond darmmicrobioom kenmerkt zich door diversiteit en stabiliteit. Dat wil zeggen: veel verschillende soorten micro-organismen die elkaar in toom houden en samenwerken. Wanneer dat evenwicht verstoord raakt, spreken artsen van dysbiose. Dit is geen ziekte op zichzelf, maar een beschrijvende term voor een ontregelde samenstelling van het microbioom. Het systeem werkt dan minder soepel en kan kwetsbaar worden.

Dysbiose uitgelegd zonder jargon
Het woord dysbiose komt uit het Grieks en betekent letterlijk: slecht samenleven. In de praktijk houdt het in dat bepaalde bacteriën de overhand krijgen, terwijl andere soorten juist verdwijnen. Dat hoeft niet meteen klachten te geven, maar het vergroot wel de kans daarop. Vergelijk het met een stad waarin één beroepsgroep alles bepaalt en andere functies wegvallen; het geheel wordt eenzijdig en fragiel.
Veelvoorkomende oorzaken van verstoring
Het microbioom is gevoelig voor invloeden van buitenaf. Enkele bekende verstorende factoren zijn:
-
Antibiotica, die naast ziekteverwekkers ook gunstige bacteriën doden
-
Eenzijdige voeding, vooral arm aan voedingsvezels
-
Chronische stress, die via het zenuwstelsel de darmomgeving verandert
-
Gebrek aan slaap, wat het herstel van het ecosysteem belemmert
Geen van deze factoren werkt op zichzelf allesbepalend, maar in combinatie kunnen zij het evenwicht allengs ondermijnen.

Tijdelijke ontregeling of structureel probleem?
Niet elke verstoring is blijvend. Na een antibioticakuur kan het microbioom zich deels herstellen, mits de omstandigheden gunstig zijn. Worden verstoringen echter herhaald of langdurig, dan kan een nieuwe, minder gunstige balans ontstaan. Dat verklaart waarom sommige mensen jarenlang klachtenvrij blijven, terwijl anderen geleidelijk steeds gevoeliger worden voor voeding of stress.
Waarom dysbiose lastig te meten is
Hoewel de wetenschap grote stappen heeft gezet, blijft dysbiose lastig exact vast te stellen. Ontlastingstesten geven een momentopname en zeggen weinig over functie of samenhang. Artsen kijken daarom niet alleen naar meetwaarden, maar vooral naar het klinisch beeld. Klachten, context en verloop zijn minstens zo belangrijk als cijfers. Dat vraagt om voorzichtigheid en nuance, en juist dat ontbreekt soms in populaire verhalen over het microbioom.
Wat merkt je lichaam van een verstoord microbioom?
Wanneer het microbioom uit balans raakt, spreekt het lichaam zelden in één duidelijke taal. De signalen zijn vaak diffuus, wisselend en moeilijk te duiden. Dat maakt ze niet minder reëel. Integendeel: juist omdat het microbioom betrokken is bij meerdere systemen tegelijk, kunnen klachten zich op uiteenlopende plekken aandienen.
Buikklachten die niet altijd verklaard worden
De meest voor de hand liggende signalen komen uit de darm zelf. Denk aan een opgeblazen gevoel, winderigheid, krampen of een ontlasting die schommelt tussen te dun en te traag. Medisch gezien gaat het dan vaak om een verstoring van de darmmotiliteit, de beweging waarmee de darm zijn inhoud voortstuwt. Wanneer bacteriële processen veranderen, verandert ook dat ritme. Dat kan ongemak geven zonder dat er sprake is van een zichtbare aandoening.
Vermoeidheid en een vage malaise
Opvallend is dat mensen met een ontregeld microbioom zich geregeld chronisch moe voelen, zelfs bij voldoende slaap. Dat hangt samen met de stofwisseling en het immuunsysteem. Als bacteriën minder efficiënt voedingsstoffen helpen verwerken, kan het lichaam minder energie beschikbaar krijgen. Daarnaast kost een voortdurend geprikkeld afweersysteem simpelweg kracht, ook wanneer er geen infectie is.

Overgevoeligheid voor voeding
Sommige mensen merken dat zij voeding die vroeger probleemloos ging, ineens slecht verdragen. Dit wordt vaak aangeduid als voedselovergevoeligheid, al is dat geen allergie in strikte zin. Het microbioom speelt hier een filterende rol. Wanneer die functie verzwakt is, kunnen onverteerde resten of bacteriële stoffen de darmwand prikkelen, met klachten als misselijkheid, buikpijn of een opgejaagd gevoel tot gevolg.
Klachten buiten de darm
Hoewel voorzichtige formulering geboden is, melden sommige mensen ook klachten buiten het spijsverteringskanaal. Denk aan hoofdpijn, concentratieproblemen of een verhoogde stressgevoeligheid. Dat betekent niet dat het microbioom de enige oorzaak is, maar wel dat het als versterkende factor kan optreden. Het lichaam functioneert immers als samenhangend geheel, niet als losse compartimenten.

Wanneer is nader onderzoek verstandig?
Incidentele klachten horen bij het leven. Aanhoudende of verergerende symptomen verdienen echter aandacht, zeker wanneer zij het dagelijks functioneren beïnvloeden. Langdurige buikklachten, onverklaard gewichtsverlies of bloed bij de ontlasting zijn altijd redenen om een arts te raadplegen. Het microbioom mag veel verklaren, maar nooit alles vergoelijken.
Voeding als stille stuurman van je darmflora
Wat je eet, beïnvloedt het microbioom dieper en langduriger dan menig supplement. Voeding vormt namelijk de primaire brandstof voor darmbacteriën. Niet voor jou, maar voor hen. Dat onderscheid is wezenlijk. Veel bestanddelen die jij niet kunt verteren, worden juist door bacteriën benut en omgezet in stoffen waar het lichaam alsnog van profiteert. Zo werkt voeding indirect, maar doeltreffend.
Vezels: onverteerbaar, maar onmisbaar
Voedingsvezels zijn koolhydraten die het menselijk spijsverteringsstelsel niet kan afbreken. Ze bereiken daardoor ongeschonden de dikke darm, waar bacteriën ermee aan de slag gaan. Dit proces heet fermentatie. Daarbij ontstaan korteketenvetzuren, stoffen die de darmwand voeden en een rol spelen bij ontstekingsremming. Een vezelarm dieet laat het microbioom letterlijk verhongeren, ook al eet men voldoende calorieën.
Prebiotica uitgelegd zonder marketingtaal
Sommige vezels worden aangeduid als prebiotica. Dat zijn specifieke voedingsstoffen die selectief gunstige bacteriën stimuleren. Denk aan inuline uit cichorei of resistent zetmeel uit afgekoelde aardappelen. Prebiotica zijn geen bacteriën, maar voeding vóór bacteriën. Het effect is doorgaans subtiel en cumulatief, niet spectaculair of onmiddellijk.

Gefermenteerde voeding: traditioneel en actueel
Gefermenteerde producten zoals yoghurt, kefir en zuurkool bevatten levende micro-organismen. Zij kunnen tijdelijk bijdragen aan de bacteriële diversiteit in de darm. Hun waarde ligt minder in blijvende kolonisatie en meer in functionele ondersteuning. Traditioneel gezien maakten zulke producten deel uit van een normaal voedingspatroon, niet als kuur, maar als gewoonte.

Eenzijdigheid als sluipend risico
Een voeding die langdurig weinig variatie kent, kan het microbioom verarmen. Dat gebeurt niet van de ene op de andere dag, maar allengs. Steeds dezelfde producten voeden steeds dezelfde bacteriën, terwijl andere soorten verdwijnen. Diversiteit op het bord vertaalt zich vaak in diversiteit in de darm. Dat is geen dogma, maar een robuuste observatie.
Geen ideaal dieet, wel richting
Er bestaat geen universeel microbioomdieet. Wat voor de één goed werkt, kan bij de ander klachten geven. Context, tolerantie en voorgeschiedenis doen ertoe. Voeding stuurt het microbioom, maar niet als een afstandsbediening. Het is eerder een roer: kleine aanpassingen, consequent volgehouden, bepalen uiteindelijk de koers.
Probiotica: capsule, belofte of beperkte hulp?
Probiotica zijn levende micro-organismen die, in voldoende hoeveelheid ingenomen, een gunstig effect kunnen hebben op de gezondheid. In de praktijk gaat het meestal om bacteriën in capsules, poeders of drankjes. Dat klinkt eenvoudig, maar de werking is dat allerminst. Probiotica zijn geen algemene versterkers van het microbioom, maar werken soortspecifiek en contextafhankelijk.

Wat probiotica wél kunnen doen
In bepaalde situaties kunnen probiotica tijdelijk ondersteuning bieden. Denk aan herstel na een antibioticakuur of aan specifieke darmaandoeningen waarbij bepaalde stammen effect hebben laten zien. Medisch onderzoek toont aan dat sommige bacteriesoorten kunnen helpen bij het verminderen van diarree of het verkorten van hersteltijd. Dat effect is doorgaans bescheiden, maar reëel.
Waarom probiotica geen wondermiddel zijn
Een veelgemaakte misvatting is dat probiotica het microbioom blijvend “aanvullen”. In werkelijkheid vestigen de meeste bacteriën zich niet permanent. Ze passeren de darm en oefenen onderweg invloed uit, waarna zij weer verdwijnen. Zonder passende voeding en leefstijl verandert de onderliggende samenstelling nauwelijks. Een capsule kan dus ondersteunen, maar niet corrigeren wat structureel scheef ligt.
Stam, dosis en duur doen ertoe
Niet elke probioticum is hetzelfde. Het effect hangt af van de bacteriestam, de dosering en de duur van gebruik. Algemene claims als “goed voor de darmflora” zeggen medisch weinig. Wat werkt bij de één, kan bij de ander niets doen of zelfs klachten verergeren. Dat verklaart waarom ervaringen zo uiteenlopen en waarom voorzichtigheid geboden blijft.
Wanneer extra terughoudendheid nodig is
Bij mensen met een sterk verzwakt immuunsysteem of ernstige onderliggende aandoeningen is het gebruik van probiotica niet altijd vanzelfsprekend. In zeldzame gevallen kunnen bacteriën problemen veroorzaken. Daarom geldt ook hier: wat vrij verkrijgbaar is, is niet per definitie voor iedereen geschikt. Overleg met een arts is geen overbodige luxe bij aanhoudende klachten.
De juiste plaats van probiotica
Probiotica verdienen een bescheiden plaats in het geheel. Zij kunnen een hulpmiddel zijn, geen fundament. Wie het microbioom duurzaam wil ondersteunen, komt uiteindelijk uit bij voeding, leefstijl en herstel. Capsules volgen pas daarna. Dat is minder spectaculair, maar wel realistischer.
Het microbioom als spiegel van leefstijl
Het darmmicrobioom reageert niet alleen op wat je eet, maar ook op hoe je leeft. Slaap, stress, dagritme en zelfs beweging laten hun sporen na in de samenstelling en activiteit van darmbacteriën. Dat gebeurt niet acuut, maar geleidelijk. Het microbioom is traag veranderlijk, maar opmerkelijk gevoelig voor herhaling. Wat dagelijks terugkeert, wordt biologisch patroon.
Stress als stille ontregelaar
Langdurige stress beïnvloedt het microbioom via het zenuwstelsel en stresshormonen zoals cortisol. Deze stoffen veranderen de doorbloeding van de darm en de samenstelling van darmslijm, wat sommige bacteriën bevoordeelt en andere verdringt. Het gevolg kan een vicieuze cirkel zijn: stress verstoort de darm, en een verstoorde darm vergroot de stressgevoeligheid. Dat mechanisme werkt subtiel, maar kan op termijn zwaar wegen.
Slaap en ritme doen ertoe
Ook slaaptekort laat sporen na. Tijdens de slaap herstelt niet alleen het brein, maar ook het immuunsysteem en de darmwand. Onregelmatige slaaptijden kunnen het microbioom ontregelen, vergelijkbaar met een voortdurende jetlag. Het lichaam houdt van voorspelbaarheid; het microbioom nog meer. Ritme blijkt vaak belangrijker dan perfectie.
Beweging zonder prestatiedwang
Matige, regelmatige beweging lijkt gunstig voor de bacteriële diversiteit. Het gaat niet om topsport, maar om consistentie. Wandelen, fietsen of rustig trainen beïnvloedt de darmdoorbloeding en het metabolisme op een manier die het microbioom ondersteunt. Overbelasting kan daarentegen averechts werken, vooral wanneer herstel ontbreekt.

Geen snelle oplossingen, wel richting
Leefstijlinterventies werken zelden snel, maar zij hebben wel duurzame impact. Het microbioom laat zich niet dwingen, wel begeleiden. Kleine aanpassingen, consequent volgehouden, hebben meer effect dan radicale ingrepen die kort standhouden. Dat vraagt geduld, maar sluit beter aan bij de biologische realiteit.
Tot slot: luisteren naar wat niet spreekt
Het microbioom geeft geen alarmsignalen in klare taal. Het fluistert, schuift, compenseert en protesteert pas laat. Wie leert letten op terugkerende patronen in energie, spijsvertering en belastbaarheid, krijgt zicht op dat stille gesprek. Niet alles is maakbaar, maar veel is beïnvloedbaar. En precies daar ligt de ruimte voor verstandige zorg.
Onderzoek naar het darmmicrobioom: wat zegt de wetenschap werkelijk?
De wetenschappelijke belangstelling voor het darmmicrobioom is de afgelopen decennia sterk toegenomen. Dat heeft minder te maken met modieuze trends en meer met technologische vooruitgang. Pas sinds men bacterieel DNA betrouwbaar kan analyseren, is zichtbaar geworden hoe rijk en complex het microbioom werkelijk is. Toch is niet alles wat meetbaar is, ook meteen klinisch betekenisvol. Dat onderscheid is cruciaal.
Van kweek naar DNA-analyse
Vroeger onderzocht men darmbacteriën door ze te kweken in het laboratorium. Dat leverde een beperkt beeld op, omdat veel bacteriën buiten het lichaam nauwelijks groeien. Met moderne technieken, zoals 16S-rRNA-sequencing, kan men bacterieel DNA rechtstreeks uit ontlasting analyseren. Zo wordt zichtbaar welke soorten aanwezig zijn, ook als ze niet kweekbaar zijn. Het resultaat is een veel breder, maar ook complexer profiel.
Wat ontlastingstesten wel laten zien
Een ontlastingstest geeft vooral informatie over de samenstelling van het microbioom op één moment. Men ziet welke bacteriegroepen relatief veel of weinig voorkomen en hoe divers het geheel is. Dat kan zinvol zijn bij onderzoek of in gespecialiseerde zorg, bijvoorbeeld bij chronische darmziekten. De test zegt echter weinig over wat die bacteriën daadwerkelijk dóén. Functie laat zich niet altijd aflezen uit aanwezigheid.
De grenzen van interpretatie
Hier ligt een valkuil. Een afwijkende samenstelling betekent niet automatisch ziekte. Gezonde mensen kunnen sterk verschillende microbiomen hebben. Omgekeerd kunnen mensen met duidelijke klachten een ogenschijnlijk normaal profiel tonen. Wetenschappers benadrukken daarom dat microbioomdata contextgevoelig zijn. Klachten, leefstijl, medicatie en voorgeschiedenis moeten altijd worden meegewogen.
Onderzoek versus commerciële tests
In de klinische wetenschap wordt microbioomonderzoek voorzichtig en hypothesegedreven ingezet. Commerciële thuistests suggereren soms meer zekerheid dan de wetenschap kan waarmaken. Termen als “optimale samenstelling” of “hersteladvies op maat” klinken aantrekkelijk, maar missen vaak solide onderbouwing. Dat maakt ze niet per definitie waardeloos, maar wel beperkt in medische zeggingskracht.
Waar het onderzoek naartoe beweegt
Actueel onderzoek richt zich steeds meer op functie in plaats van alleen samenstelling. Men kijkt naar bacteriële metabolieten, interacties met het immuunsysteem en langetermijnveranderingen. De vraag verschuift van “welke bacteriën zijn er?” naar “wat gebeurt er biologisch?”. Dat is methodologisch lastiger, maar inhoudelijk vruchtbaarder.
📌 Denkhaakje
Wie het microbioom wil begrijpen, moet verder kijken dan lijstjes met bacteriën; betekenis ontstaat pas waar meting en menselijk functioneren elkaar raken.
Herstellen van het darmmicrobioom: wat helpt werkelijk?
Het herstellen van het darmmicrobioom is zelden een kwestie van snel ingrijpen. Het gaat om geleidelijk herstel van samenhang, niet om het forceren van verandering. Wie dat beseft, voorkomt teleurstelling en overhaaste maatregelen. Het microbioom reageert namelijk traag, maar wel consistent op wat dagelijks terugkeert.
Herstel begint bij rust en regelmaat
Na een verstoring, bijvoorbeeld door ziekte of antibiotica, heeft het microbioom vooral tijd nodig. Rust, voldoende slaap en een voorspelbaar eetritme geven het ecosysteem de kans zich opnieuw te organiseren. Dat klinkt eenvoudig, maar wordt in de praktijk vaak onderschat. Zonder herstelmomenten blijft het systeem in een reactieve stand.
Voeding als fundament, niet als kuur
Herstel vraagt om voeding die bacteriën ondersteunt zonder het systeem te overprikkelen. Vezelrijke producten, geleidelijk opgebouwd, vormen hierbij de basis. Het gaat niet om maximale variatie in korte tijd, maar om verdraagzaamheid en consistentie. Te snelle veranderingen kunnen juist klachten verergeren, zeker bij een gevoelig darmstelsel.

Voorzichtigheid met supplementen
Supplementen, waaronder probiotica, kunnen in sommige gevallen helpen, maar zij vormen geen startpunt. Zonder passende voeding verdwijnen de meeste toegevoegde bacteriën weer even snel als zij gekomen zijn. Bovendien reageren niet alle mensen hetzelfde. Herstel is maatwerk, geen standaardprotocol.
Het belang van context
Stress, medicatiegebruik en eerdere darmproblemen bepalen in hoge mate hoe herstel verloopt. Wat bij de één binnen weken verbetering geeft, kan bij een ander maanden vergen. Dat verschil is geen falen, maar een uiting van biologische variatie. Het microbioom draagt een geschiedenis met zich mee.
Wanneer professionele begeleiding zinvol is
Bij langdurige klachten, ernstige beperkingen of onbedoeld gewichtsverlies is begeleiding door een arts of diëtist verstandig. Niet om het microbioom te “repareren”, maar om uitsluiting van onderliggende aandoeningen en gerichte ondersteuning mogelijk te maken. Het microbioom kan veel verklaren, maar mag nooit het enige verklaringsmodel worden.
📌 Denkhaakje
Herstel van het microbioom vraagt minder om ingrijpen dan om volhouden: wat je lichaam dagelijks krijgt, bepaalt uiteindelijk de richting.
Lees verder
Wie het darmmicrobioom eenmaal als samenhangend systeem ziet, herkent de verbanden snel. Klachten als een opgeblazen buik of een gespannen gevoel na het eten krijgen meer reliëf wanneer je ze leest naast meteorisme, de medische term voor overmatige gasvorming in maag en darmen. Tegelijk wordt duidelijk waarom vezels zo’n sleutelrol spelen. Niet alleen in algemene zin, maar ook heel concreet, zoals bij acaciavezels, die vaak beter verdragen worden en het microbioom op milde wijze voeden. Ook de plaats van probiotica, zeker bij vrouwen, valt beter te duiden wanneer je ze niet los ziet, maar ingebed in dit bredere verhaal van balans en gevoeligheid.
Daarmee opent zich een tweede laag. Traditionele producten zoals kombucha laten zien dat gefermenteerde voeding geen moderne vondst is, maar deel uitmaakt van een ouder voedingspatroon waarin bacteriën en mens samenleven. Tegelijk vraagt de huidige terminologie om ordening: begrippen als prebiotica, probiotica en postbiotica krijgen pas betekenis wanneer hun onderlinge samenhang helder is. Wie daarin nog een stap verder wil gaan, komt uit bij synbiotica, waarin voeding en bacteriën bewust gecombineerd worden. Al deze thema’s raken aan hetzelfde kernpunt: het microbioom functioneert niet via losse ingrepen, maar via samenhang. Dat maakt verdieping zinvol, en oppervlakkige oplossingen zelden afdoende.
Disclaimer
De informatie in dit artikel is bedoeld voor algemene voorlichting en vervangt geen medisch advies van een arts of andere zorgprofessional. Gezondheidsklachten kunnen verschillende oorzaken hebben en vragen soms om persoonlijk onderzoek of behandeling. Raadpleeg bij aanhoudende, verergerende of onverklaarde klachten altijd een arts. Gebruik van voedingssupplementen, probiotica of andere interventies dient met zorg te gebeuren, zeker bij zwangerschap, medicijngebruik of bestaande aandoeningen.
Bronnen
- Thursby, E., & Juge, N. (2017). Introduction to the human gut microbiota. Biochemical Journal, 474(11), 1823–1836. https://doi.org/10.1042/BCJ20160510
(Overzichtsartikel over samenstelling en functie van het darmmicrobioom) - Sender, R., Fuchs, S., & Milo, R. (2016). Revised estimates for the number of human and bacteria cells in the body. PLoS Biology, 14(8), e1002533. https://doi.org/10.1371/journal.pbio.1002533
(Nuchtere correctie van populaire claims over aantallen bacteriën) - Valdes, A. M., Walter, J., Segal, E., & Spector, T. D. (2018). Role of the gut microbiota in nutrition and health. BMJ, 361, k2179. https://doi.org/10.1136/bmj.k2179
(Gezaghebbend klinisch overzicht, goed bruikbaar voor artsen en leken) - Cryan, J. F., & Dinan, T. G. (2012). Mind-altering microorganisms: the impact of the gut microbiota on brain and behaviour. Nature Reviews Neuroscience, 13(10), 701–712. https://doi.org/10.1038/nrn3346
(Klassiek artikel over de darm-brein-as) - Kho, Z. Y., & Lal, S. K. (2018). The human gut microbiome – a potential controller of wellness and disease. Frontiers in Microbiology, 9, 1835. https://doi.org/10.3389/fmicb.2018.01835
(Breed overzicht van microbioom en ziekte) - Rinninella, E., et al. (2019). What is the healthy gut microbiota composition? A changing ecosystem across age, environment, diet, and diseases. Microorganisms, 7(1), 14. https://doi.org/10.3390/microorganisms7010014
(Nuanceert het idee van één “ideaal” microbioom) - Hill, C., et al. (2014). Expert consensus document: The International Scientific Association for Probiotics and Prebiotics consensus statement on the scope and appropriate use of the term probiotic. Nature Reviews Gastroenterology & Hepatology, 11(8), 506–514. https://doi.org/10.1038/nrgastro.2014.66
(Definitie en begrenzing van probiotica)
Reacties, vragen en ervaringen
Hieronder kun je reageren op dit artikel over het darmmicrobioom. Je kunt bijvoorbeeld je ervaringen delen met darmklachten, voeding, probiotica of herstel na verstoring van de darmflora, of een inhoudelijke vraag stellen naar aanleiding van de tekst. Reacties worden zeer gewaardeerd.
Reacties verschijnen niet automatisch direct op de website. Ze worden eerst door de redactie gelezen, om spam en ongewenste of ongepaste inhoud te weren. Houd er rekening mee dat het daarom soms enkele uren kan duren voordat je bijdrage zichtbaar is.
