Last Updated on 6 augustus 2025 by M.G. Sulman
Een risicofactor verhoogt de kans op een ziekte, zoals een hartaanval. Een voorbeeld is roken. Rokers hebben meer kans om een hartaanval te krijgen. Ook heb je meer kans op een hartaanval met het ouder worden. Sommige risicofactoren kun je beïnvloeden (dynamische risicofactoren), aan andere kun je niets veranderen (statische risicofactoren). Verder geldt dat risicofactoren elkaar versterken. Voor een ouder persoon die zijn hele leven heeft gerookt, is het extra risico van roken stukken groter dan voor een jong persoon. De formule is dan niet 1 + 1 = 2, maar 1 + 1 = 3. Aan je leeftijd kun je niets veranderen, maar dat je rookt bijvoorbeeld wel. En als je weet dat risicofactoren elkaar versterken, is het van belang om juist de dynamische risicofactoren op tijd aan te pakken. Des te minder risicofactoren, des te groter de kans op een goede gezondheid, ook als je ouder bent.

Inhoud
- 1 Wat zijn de risicofactoren van een hartaanval?
- 2 Niet veranderbare risicofactoren
- 3 Veranderbare risicofactoren
- 4 Andere risicofactoren
- 5 Onderbelichte risicofactoren
- 5.1 Slaaptekort en slaapapneu: het hart snakt naar rust
- 5.2 Lipoproteïne(a): de vergeten vetstof
- 5.3 Chronische ontsteking: het brandje dat blijft smeulen
- 5.4 Sociaal isolement en eenzaamheid: het hart zonder gezelschap
- 5.5 Lage sociaaleconomische status (SES): als kansen ongelijk verdeeld zijn
- 5.6 Luchtvervuiling: fijne stof, grove schade
- 5.7 NSAID’s en medicijnen: pillen met een prijs
- 6 Reacties en ervaringen
Wat zijn de risicofactoren van een hartaanval?
Uitgebreid onderzoek heeft allerlei factoren geïdentificeerd die het risico op coronaire hartziekten in het algemeen en een hartaanval in het bijzonder verhogen. Des te meer risicofactoren er van toepassing zijn op jouw situatie, des te groter je kans op het ontwikkelen van coronaire hartziekte, Dit is een veel voorkomende term voor de opeenhoping van plaque in de slagaders van het hart die tot een hartaanval kan leiden. Er wordt vaak een onderscheid gemaakt tussen veranderbare (dynamische) en onveranderbare (statische) risicofactoren. Veranderbare risicofactoren kunnen worden gewijzigd, behandeld of gecontroleerd door middel van medicijnen of leefstijlveranderingen door te voeren. Hoe eerder je de risicofactoren identificeert en er iets aan probeert te doen, hoe groter je kansen op een goede hartgezondheid en een gezond leven.
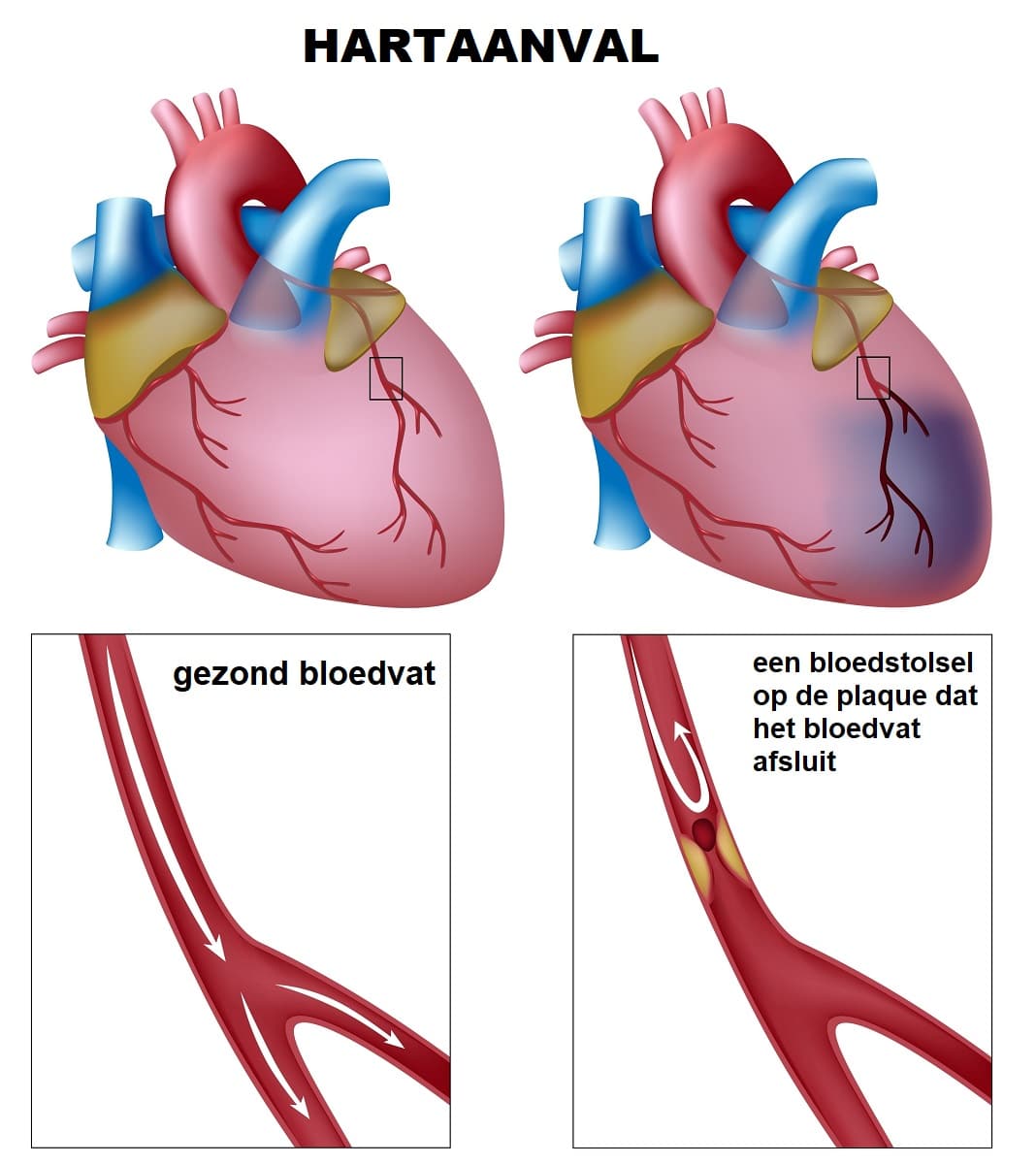
Niet veranderbare risicofactoren
Je wordt mogelijk geboren met bepaalde risicofactoren die niet kunnen worden veranderd, zogeheten ‘statische risicofactoren’. Hoe meer van deze risicofactoren je hebt, hoe groter je kans om coronaire hartziekten te krijgen. Aangezien je niets aan deze risicofactoren kunt doen, is het des te belangrijker dat je wel wat doet aan de veranderbare risicofactoren.
Leeftijd
Als je ouder wordt, gaat het risico op een hartaanval omhoog. Meer dan 80% van de mensen die sterven aan hart- en vaatziekten zijn 65 jaar of ouder. En het zijn niet alleen mannen. In feite hebben oudere vrouwen die een hartaanval hebben gehad, meer kans om te sterven binnen een paar weken na de aanval dan oudere mannen die een hartaanval hebben gehad.
Voor je 35e levensjaar is de kans zeer klein dat je een hartinfarct krijgt. Tussen het 55e en het 65e levensjaar krijgen vooral mannen met hartziekten te maken. Het blijkt dat voor mannen in die leeftijd het risico op een hartinfarct maar liefst zes keer groter is dan voor vrouwen. Dit komt doordat vrouwen tot de overgang worden beschermd door het geslachtshormoon oestrogeen. Na de overgang is het risico voor mannen en voor vrouwen ongeveer gelijk.
Mannelijk geslacht
Mannen hebben een groter risico op een hartaanval dan vrouwen, en mannen worden eerder in hun leven getroffen door een hartaanval. In 2019 kwamen er in Nederland 75.500 nieuwe patiënten met een acuut myocardinfarct bij: 51.800 mannen en 23.700 vrouwen. Ook na de menopauze, wanneer het sterftecijfer van vrouwen door hartaandoeningen toeneemt, is anno 2025 het risico op een hartaanval bij vrouwen kleiner dan bij mannen.
Erfelijkheid (inclusief etniciteit)
Kinderen van ouders met een hartaandoening hebben meer kans om zelf een hartaandoening te krijgen. In sommige families komen hartinfarcten vaker voor dan in andere families.
Er zijn voorts aanzienlijke verschillen in risicofactoren voor kransslagaderlijden tussen mensen met verschillende etnische afkomst. Zo zijn Aziaten met coronairlijden vaak jonger, hebben zij meer risicofactoren en het coronairlijden op het angiogram is ernstiger.
Veranderbare risicofactoren
Er zijn ook risicofactoren die wel veranderbaar zijn, de zogeheten ‘dynamische risicofactoren’.
Roken
Het risico op hart- en vaatziekten is twee tot vier keer zo hoog als je tabak rookt. Op drie manieren is roken slecht voor hart- en bloedvaten:
- Door tabaksrook vernauwen de slagaders. De stof ‘nicotine’ in tabaksrook zorgt ervoor dat er een tijdelijke vernauwing van de slagaders optreedt, als gevolg waarvan het risico op een afsluiting groter wordt. Indien een kransslagader raakt afgesloten, dan volgt er een hartinfarct.
- Door tabaksrook beschadigt de binnenkant van de slagaders. Hierdoor kan de slagaderwand plaatselijk beschadigen en ruw worden, waardoor cholesterol de kans krijgt zich te hechten. Roken veroorzaakt kortom ‘atherosclerose’, een opeenhoping van plaque in de bloedvaten, en het verhoogt het risico op bloedstolsels.
- Door tabaksrook verandert de samenstelling van het bloed. Roken beïnvloedt de verhouding van hdl en ldl in het bloed in ongunstige zin. HDL-cholesterol doet het cholesterolgehalte in het bloed dalen wat slagaderziekte tegengaat, terwijl LDL-cholesterol juist slagaderziekte in de hand werkt.

Hoog cholesterolgehalte in het bloed
Naarmate je bloedcholesterol stijgt, neemt ook het risico op coronaire hartziekten toe. Wanneer er ook sprake is van andere risicofactoren, zoals hoge bloeddruk en roken, dan neemt dit risico nog meer toe. Je cholesterolgehalte wordt ook beïnvloed door leeftijd, geslacht, erfelijkheid en je voedingspatroon.
Als je cholesterol te hoog is, hoopt het zich op de wanden van je bloedvaten. Deze opbouw staat bekend als atherosclerose. Dit proces zorgt ervoor dat slagaders vernauwd raken en de vernauwde bloedvaten verminderen de bloedstroom naar het hart. Dit kan angina pectoris (pijn op de borst) tot gevolg hebben doordat er onvoldoende bloed naar het hart stroomt, of een hartaanval als er een bloedvat volledig geblokkeerd is en de hartspier begint af te sterven.
Hoge bloeddruk (hypertensie)
Hoge bloeddruk verhoogt de belasting van het hart, waardoor de hartspier dikker en stijver wordt. Deze verstijving van de hartspier zorgt ervoor dat het hart niet goed functioneert. Het verhoogt ook het risico op een beroerte, hartaanval, nierfalen en congestief hartfalen.
Wanneer er sprake is van hoge bloeddruk in combinatie met overgewicht, roken, hoog cholesterolgehalte in het bloed of diabetes, dan neemt het risico op een hartaanval of beroerte nog meer toe.

Sedentaire (zittende) levensstijl
Het menselijk lichaam moet bewegen. Een inactieve of sedentaire (zittende) levensstijl is een risicofactor voor coronaire hartziekten. Regelmatige lichamelijke activiteit, zowel matig als zwaar inspannend, helpt het risico op hart- en vaatziekten te verminderen. Lichamelijke activiteit kan helpen bij het onder controle houden van het cholesterolgehalte in het bloed, diabetes en overgewicht. Het kan bij sommige mensen ook helpen om de bloeddruk te verlagen.
Obesitas en overgewicht
Mensen met overtollig lichaamsvet, vooral rond de buik, hebben meer kans op het ontwikkelen van hartaandoeningen en beroertes, zelfs als er bij hen geen andere risicofactoren in het spel zijn.

Diabetes
Diabetes, in de volksmond bekend als ‘suikerziekte’, verhoogt het risico op hart- en vaatziekten aanzienlijk. Zelfs als de glucosespiegels onder controle zijn, verhoogt diabetes het risico op hartaandoeningen en beroertes. De risico’s zijn nog groter als de bloedsuikerspiegel niet goed onder controle is. Door diabetes worden je bloedvaten namelijk dikker en stugger, en ze raken eerder beschadigd.
Andere risicofactoren
Stress
De individuele reactie op stress van een persoon kan een bijdragende factor zijn voor het ontstaan van een hartaanval. Er is een verband tussen het risico op coronaire hartziekten en stress in het dagelijkse leven, in combinatie met je gezondheidsgedrag en sociaaleconomische status. Deze factoren kunnen bestaande risicofactoren beïnvloeden. Mensen die onder voortdurende stress staan, kunnen bijvoorbeeld te veel eten, gaan roken of meer roken dan anders het geval zou zijn.
Alcohol
Beperkt alcoholgebruik, dat wil zeggen één glas per dag en niet alle dagen van de week drinken, verkleint het risico op een hartziekte doordat het de aanmaak van goed cholesterol (HDL) stimuleert. Bovendien klonteren de bloedplaatjes minder snel, waardoor er minder kans is op stolsels.
Overmatig alcoholgebruik is daarentegen slecht voor de gezondheid. Overmatig alcoholgebruik kan de spiercellen in het hart aantasten en leiden tot een ernstig verzwakte hartspier, een cardiomyopathie. Overmatig alcoholgebruik gaat vaak gepaard met slechte voedingsgewoontes doordat de behoefte aan vast voedsel afneemt. Er kan dan een tekort aan belangrijke stoffen ontstaan, zoals vitamine B1 en elektrolyten die belangrijk zijn voor het prikkelgeleidingssysteem. Dit kan aanleiding geven tot hartritmestoornissen. Voorts verhoogt alcohol het risico op hoge bloeddruk. Een continue hoge druk op de wand (hoge bloeddruk) kan slagaderverkalking of atherosclerose in de hand werken. En alcohol heeft een ongunstig effect op vetstoffen en LDL-cholesterol in het bloed.

Dieet en voeding
Gezonde voeding is een van de beste manieren om hart- en vaatziekten te voorkomen en te bestrijden. Wat je eet en hoeveel je eet, is van invloed op andere risicofactoren, zoals cholesterol, bloeddruk, diabetes en overgewicht.
Ga voor voeding dat rijk is aan voedingsstoffen, dat vitamines, mineralen, vezels en andere voedingsstoffen bevat, maar niet zoveel calorieën dan voedsel dat arm is aan voedingsstoffen. Kies voor groenten, fruit en volle granen. Een hartgezond dieet bestaat ook magere zuivelproducten, gevogelte, vis, peulvruchten, noten en niet-tropische plantaardige oliën. Zorg ervoor dat je je inname van snoep, met suiker gezoete dranken en rood vlees beperkt.
Om een gezond gewicht te behouden, is het belangrijk om datgene wat je binnenkrijgt af te stemmen op je lichamelijke activiteit, zodat je net zoveel calorieën verbruikt als je binnenkrijgt.

Onderbelichte risicofactoren
Slaaptekort en slaapapneu: het hart snakt naar rust
Slaap lijkt op het eerste gezicht een passieve toestand. Niets is minder waar. Tijdens de slaap herstelt het cardiovasculair systeem zich: de bloeddruk daalt, het hartritme vertraagt en ontstekingsstoffen nemen af. Wie structureel minder dan 6 uur per nacht slaapt, verhoogt het risico op hoge bloeddruk, obesitas, diabetes type 2 en – jawel – hartinfarct.
Obstructieve slaapapneu (OSA)
Bij OSA raakt de ademhaling herhaaldelijk geblokkeerd tijdens de slaap. Dit leidt tot zuurstofdalingen en stressreacties in het lichaam. Elke ademstop (apneu) veroorzaakt een kortstondige verhoging van de bloeddruk en activeert het sympathisch zenuwstelsel – alsof je lichaam denkt dat er gevaar dreigt.
Na jaren van zulke ‘nachtelijke alarmen’ raakt het hart uitgeput.
Kenmerken:
-
Snurken, ademstops (opgemerkt door partner)
-
Ochtendhoofdpijn, droge mond
-
Excessieve slaperigheid overdag
-
Concentratieproblemen
Voorbeeld uit de praktijk:
Een 55-jarige vrachtwagenchauffeur meldt zich met vermoeidheid en hoge bloeddruk. Onderzoek toont ernstige slaapapneu. Na starten met een CPAP-apparaat (positieve luchtdruk tijdens de slaap) daalt zijn bloeddruk en verdwijnt de vermoeidheid. Zijn risico op een hartinfarct neemt fors af.
Lipoproteïne(a): de vergeten vetstof
De stille erfelijke factor
Lipoproteïne(a), of Lp(a), is een vetdeeltje dat sterk lijkt op LDL-cholesterol, maar met een extra ‘staartje’ – een apolipoproteïne(a)-keten. Dit maakt het gevaarlijker: het is niet alleen atherogeen (veroorzaakt aderverkalking), maar ook trombogeen (bevordert stolling).
Een verhoogd Lp(a)-gehalte is onafhankelijk geassocieerd met een hoger risico op hartinfarct, beroerte en aortastenose. Het is puur genetisch bepaald: leefstijl heeft er weinig invloed op.
Waarom wordt het vaak niet gemeten?
Veel artsen meten standaard cholesterol, HDL en LDL, maar laten Lp(a) ongemeten. Ten onrechte, vooral bij:
-
Een sterke familiegeschiedenis van hartinfarcten
-
Vroege hartziekten (<55 jaar bij mannen, <65 jaar bij vrouwen)
-
Onverklaarde hartproblemen bij gezonde personen
En dan?
Er bestaan nog weinig effectieve middelen om Lp(a) direct te verlagen. PCSK9-remmers (zoals evolocumab) doen het enigszins, maar nieuwe medicijnen (zoals antisense-therapie tegen LPA-gen) zijn nog in ontwikkeling. Voorlopig geldt: ken je Lp(a)-waarde, vooral bij familiair risico.
Chronische ontsteking: het brandje dat blijft smeulen
Atherosclerose als ontstekingsziekte
Jarenlang werd aderverkalking (atherosclerose) beschouwd als een puur ‘vetprobleem’. Inmiddels weten we dat laaggradige chronische ontsteking minstens zo belangrijk is. Cytokinen, vrije radicalen en ontstekingscellen als macrofagen spelen een centrale rol bij plaquevorming én -instabiliteit.
Anders gezegd: ontsteking maakt de vetophoping niet alleen dikker, maar ook gevaarlijker.
Oorzaken van chronische ontsteking
-
Chronische infecties (zoals parodontitis)
-
Overgewicht (vetweefsel produceert pro-inflammatoire stoffen)
-
Psychologische stress (verhoogt interleukine-6 en CRP)
-
Luchtvervuiling (stimuleert systemische ontsteking)
Wat zegt de wetenschap?
De grote CANTOS-studie (Ridker et al., NEJM) toonde dat het verlagen van ontsteking met canakinumab (zonder cholesterol te beïnvloeden) leidde tot minder hartinfarcten. Dat was baanbrekend: ontsteking blijkt geen bijzaak, maar een hoofdrolspeler.
Sociaal isolement en eenzaamheid: het hart zonder gezelschap
Alleen zijn is niet hetzelfde als je eenzaam voelen
Eenzaamheid is meer dan een gevoel. Het is een vorm van sociale stress die het lichaam in een staat van verhoogde waakzaamheid brengt. Cortisol stijgt, het immuunsysteem raakt ontregeld, ontstekingen nemen toe. En ja — dat alles verhoogt het risico op hart- en vaatziekten.
Uit meerdere meta-analyses blijkt dat eenzaamheid even schadelijk kan zijn als roken of obesitas.
Kwetsbare groepen:
-
Ouderen die weduwe of weduwnaar zijn geworden
-
Jongeren met autisme of sociale angst
-
Migranten zonder sociaal netwerk
-
Mensen met chronische ziekte of handicap
Voorbeeld:
Een weduwnaar van 72 jaar komt zelden buiten, eet onregelmatig en slaapt slecht. Zijn huisarts meet een verhoogde bloeddruk, verhoogd cholesterol en een alarmerende CRP-waarde (ontstekingsmarker). Na aanmelding bij een buurtproject voor senioren verbetert zijn stemming — én zijn bloeddruk.
→ Het hart bloeit op bij menselijke nabijheid.

Lage sociaaleconomische status (SES): als kansen ongelijk verdeeld zijn
Hartziekte als klasseprobleem
Mensen met een lage SES — lager inkomen, lagere opleiding, onzekere arbeid of huisvesting — leven gemiddeld 6 tot 10 jaar korter, en sterven vaker aan hart- en vaatziekten. Niet omdat hun hart minderwaardig is, maar omdat hun omstandigheden het hen moeilijker maken om voor dat hart te zorgen.
Waarom is dit zo?
-
Goedkope voeding is vaak ongezond
-
Wonen in drukke, vervuilde buurten
-
Minder toegang tot zorg of sportvoorzieningen
-
Meer stress over geld, werk en veiligheid
Stress is hier geen gevoel, maar een fysiologische realiteit.
Voorbeeld:
Een alleenstaande moeder met twee banen en schulden rookt om te ontspannen, eet vooral kant-en-klaar voedsel en mist de energie om te sporten. Haar risico op een hartinfarct vóór haar 55e is aanzienlijk hoger dan dat van een hoogopgeleide vrouw met rust, ruimte en ondersteuning.
→ Gezondheid begint buiten de spreekkamer.
Luchtvervuiling: fijne stof, grove schade
Wat je niet ziet, kan je wél doden
Fijnstof (PM2.5), stikstofdioxide (NO₂), roetdeeltjes — het zijn onzichtbare vijanden van je bloedvaten. Ze veroorzaken oxidatieve stress, beschadigen het endotheel (de binnenbekleding van je bloedvaten), verhogen de bloeddruk en versnellen atherosclerose.
Bij pieken in luchtvervuiling stijgt het aantal hartinfarcten — binnen 48 uur.
Risicozones:
-
Stadscentra met veel verkeer
-
Woningen nabij snelwegen of industrieterreinen
-
Gebieden met houtkachels of intensieve veehouderij
Wist je dat?
De WHO stelde in 2021 veel strengere normen voor fijnstof vast — omdat het risico op hart- en vaatziekten al bij lage niveaus toeneemt. En nee, binnen zitten is geen garantie: luchtvervuiling kruipt ook daar naar binnen.
→ Het hart ademt mee met de wereld.
NSAID’s en medicijnen: pillen met een prijs
De keerzijde van pijnstilling
Niet-steroïde ontstekingsremmers (NSAID’s) zoals ibuprofen, diclofenac en naproxen worden veel gebruikt bij rugklachten, artrose en menstruatiepijn. Maar bij langdurig gebruik verhogen ze de bloeddruk, belasten ze de nieren en verhogen ze het risico op hartinfarct — vooral bij ouderen of mensen met reeds bestaande risicofactoren.
Wat doen ze precies?
-
Veroorzaken vochtretentie → verhoogde bloeddruk
-
Verstoren de balans tussen stolling en anti-stolling
-
Kunnen hartfalen verergeren
Voorbeeld:
Een 63-jarige vrouw gebruikt dagelijks diclofenac vanwege knie-artrose. Ze heeft milde hypertensie en rookt af en toe. Na een plots hartinfarct blijkt ze een verhoogd cardiovasculair risico te hebben opgebouwd, mede door het onopgemerkt langdurig gebruik van NSAID’s.
→ Ook een schijnbaar onschuldige pijnstiller kan het hart raken.
Reacties en ervaringen
Hieronder kun je reageren op dit artikel. Je kunt bijvoorbeeld je ervaringen delen over de risicofactoren van een hartaanval of tips geven. Wij stellen reacties zeer op prijs. Reacties worden niet automatisch (direct) gepubliceerd. Dit gebeurt nadat ze door de redactie gelezen zijn. Dit om ‘spam’ of anderszins ongewenste c.q. ongepaste reacties eruit te filteren. Daar kunnen soms enige uren overheen gaan.