Last Updated on 22 februari 2026 by M.G. Sulman
Het begint niet met veel bombarie, maar het kondigt zich stilletjes aan. Een zeurende pijn in de lies, een vage stijfheid bij het opstaan, wat ongemak na een wandeling. Geen mens die dan denkt: hier sterft mijn bot. En toch — bij avasculaire necrose van de heup is dat precies wat er gebeurt. In alle stilte wordt het botweefsel beroofd van zijn levensbron: bloed. Wat resteert is een langzaam verval, als een kasteel dat verzakt terwijl de vlag nog wappert. De heup geeft zich niet in één klap gewonnen, maar tekent allengs de capitulatie — zonder slag of stoot, doch met vergaande gevolgen.
Gebruik de inhoudsopgave om snel te navigeren
- 1 Wat is avasculaire necrose van de heup?
- 2 Symptomen die je niet mag negeren
- 3 Oorzaken en risicofactoren: van prednison tot ongeval
- 4 Diagnose: hoe ziet men het onzichtbare?
- 5 Behandeling: van afwachten tot vervangen
- 6 Leven met AVN: herstel, revalidatie en het omgaan met verlies
- 7 FAQ – Veelgestelde vragen over avasculaire necrose van de heup
- 7.1 Kan avasculaire necrose vanzelf genezen?
- 7.2 Ik heb een normale röntgenfoto. Kan ik tóch AVN hebben?
- 7.3 Doet lopen de heup meer kwaad?
- 7.4 Wanneer is een operatie echt nodig?
- 7.5 Hoe lang gaat een heupprothese mee?
- 7.6 Mag ik nog fietsen, wandelen of traplopen?
- 7.7 Is het gevaarlijk om met een ‘half ingezakt’ bot door te lopen?
- 7.8 Zijn er alternatieve behandelingen of voeding die helpen?
- 7.9 Ik gebruik prednison. Moet ik mij zorgen maken?
- 7.10 Kan AVN ook op andere plekken voorkomen?
- 7.11 Wat zijn de eerste signalen die ik moet herkennen?
- 7.12 Is AVN een ‘oudemensenprobleem’?
- 7.13 Kan ik werken met een nieuwe heup?
- 7.14 Wat als ik niets doe?
- 7.15 Ik voel mij machteloos. Wat kan ik zélf doen?
- 8 Lees verder
- 9 Reacties en ervaringen
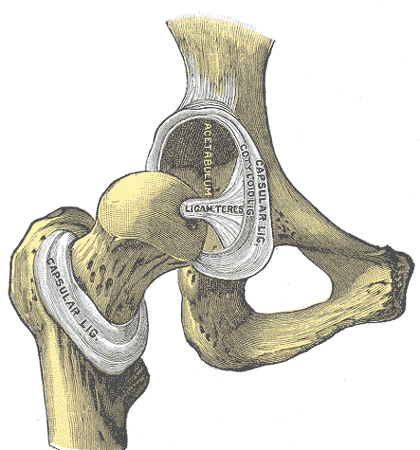
Wat is avasculaire necrose van de heup?
Avasculaire necrose — ook wel osteonecrose genoemd — klinkt als een aandoening uit een stoffig medisch handboek, en eerlijk gezegd: dat is het ook. Maar vergis je niet. Achter die klinische term schuilt een bizar fenomeen: het bot sterft af terwijl het nog ín het lichaam zit, als een boom die rot vanbinnen zonder dat de schors breekt. Vooral in het heupgewricht kan dat desastreuze gevolgen hebben. Want de heup, dat scharnier van vlees en been, draagt ons dagelijks door de wereld — totdat het begeeft.
Een kwestie van bloed — of het gebrek eraan
In essentie draait alles om bloedtoevoer. Het dijbeenhoofd (de ‘kop’ die in de heupkom rust) heeft kleine, kwetsbare bloedvaten die het van zuurstof en voedingsstoffen voorzien. Wanneer die bloedvaten verstopt, dichtgedrukt of beschadigd raken, wordt het bot niet meer gevoed. Zonder die toevoer gaan de cellen dood. En als botcellen sterven, stort het fijne netwerk van botbalkjes langzaam in elkaar — onzichtbaar, maar onherroepelijk.
Een heup met avasculaire necrose is als een huis gebouwd op een drassige ondergrond. Eerst kraakt het wat, dan zakt het scheef, en plots — soms na maanden, soms na jaren — bezwijkt het geheel.
Waarom de heup zo kwetsbaar is
De heup is geen willekeurige plek. Door zijn bolvormige bouw en hoge belasting krijgt het dijbeenhoofd voortdurend krachten te verduren. De bloedvaten die dit gebied bevoorraden — vooral de a. circumflexa femoris medialis — hebben een ingewikkelde route en kunnen bij een trauma (zoals een heupbreuk of ontwrichting) gemakkelijk afgesneden worden. Maar ook zónder letsel kan de bloedvoorziening falen, en dan is de aftakeling begonnen nog vóórdat men het merkt.
Stilte voor de instorting
Het verraderlijke is: avasculaire necrose doet in het begin nauwelijks van zich spreken. Geen zwelling, geen roodheid, geen uitgesproken koorts. Hooguit een vage vermoeidheid in het been of een zeurende pijn bij traplopen. Geen enkele huisarts zal dan meteen denken aan botnecrose, en dus loopt de patiënt vaak lang door. Soms té lang.
Pas als de kop van het dijbeen inzakt, misvormt of wegslijt, krijgt de pijn een gezicht — en dan is het kwaad al geschied.
Symptomen die je niet mag negeren
Avasculaire necrose is geen donderslag bij heldere hemel, maar een sluipend proces — een trage storm die zich stilletjes opbouwt achter de horizon. Veel patiënten weten in het begin niet eens dat er iets gaande is. Ze voelen zich niet ziek. Geen koorts, geen zichtbare zwelling. Maar toch… iets klopt er niet. De heup protesteert. Eerst zacht, dan steeds luider.
De eerste fluisteringen van het lichaam
Het begint vaak met een vage pijn diep in de lies. Niet de scherpe pijn van een spierscheurtje of het felle steken van een zenuw, maar een diffuus ongemak, als een schoen die nét niet goed zit. Soms straalt die pijn uit naar de bil of zelfs de knie, wat artsen geregeld op het verkeerde been zet — letterlijk. Want wie zou nu bij kniepijn aan de heup denken?
De klachten verergeren bij belasting. Wandelen, traplopen of lang staan wordt onaangenaam. In een later stadium kan de pijn ook in rust optreden, bijvoorbeeld tijdens de nacht. Het liggen op de aangedane zijde wordt een kwelling.
De houding verraadt het gewricht
Mensen met gevorderde necrose gaan vaak onbewust mank lopen. De pas wordt korter aan de zieke zijde, alsof het lichaam zijn gewicht niet meer toevertrouwt aan die kant. Sommigen draaien hun been een beetje naar buiten bij het lopen — een subtiele aanpassing, maar voor een geoefend oog een teken aan de wand.
De beweeglijkheid van de heup neemt af. Simpele dingen als sokken aantrekken of hurken gaan moeizamer. De heup voelt stram, alsof hij binnenin vastloopt.
Een sluipmoordenaar met vertraging
Wat het verraderlijk maakt, is de tijd. De klachten ontwikkelen zich niet van de ene op de andere dag. Het kan maanden duren voor men echt last krijgt — en soms nóg langer voor men een diagnose krijgt. In die tussenperiode is het kwaad allang geschied: het bot sterft terwijl men wacht op een verwijzing.
Wie dus kampt met hardnekkige liespijn, vooral bij belasting, doet er goed aan niet te wachten tot het lijf het uitschreeuwt. Want bij avasculaire necrose is het vaak al te laat wanneer het lichaam eindelijk hardop begint te spreken.
Oorzaken en risicofactoren: van prednison tot ongeval
Er zijn ziektes die als bliksem inslaan — men wordt wakker en is ziek. Maar avasculaire necrose behoort tot een ander soort: het zijn aandoeningen die zich nestelen als een mot in de voering van een winterjas. Je merkt het pas als de schade al is aangericht. En dan rijst de vraag: waaróm treft dit mij?
Het antwoord is zelden eenduidig. AVN is een zogenaamd multifactorieel proces, met oorzaken die uiteenlopen van medicijnen tot ongeluk, van levensstijl tot genetische pech.
Een van de hoofdschuldigen: corticosteroïden
De meest beruchte uitlokker van avasculaire necrose is het gebruik van corticosteroïden — medicijnen zoals prednison of dexamethason. Ze worden voorgeschreven bij onder meer astma, reuma, lupus of na orgaantransplantaties. Maar ironisch genoeg, wat ontsteking remt, remt soms ook het leven van botweefsel.
Het mechanisme is niet tot op de komma duidelijk, maar waarschijnlijk spelen veranderingen in vetstofwisseling, stolling en bloedtoevoer een rol. Hoe hoger de dosis, en hoe langer de kuur, des te groter het risico. Er zijn gevallen bekend van jonge patiënten die na enkele maanden prednisongebruik al symptomen ontwikkelden.
Alcohol: een genadeloze bondgenoot
Langdurig en overmatig alcoholgebruik blijkt een tweede grote boosdoener. Niet een wijntje op zondag, maar structureel misbruik. Alcohol verandert de vetbalans in het beenmerg, verhoogt de stollingsneiging, en maakt de bloedvaten lui en kwetsbaar. En het lichaam, hoe veerkrachtig ook, kan slechts zóveel hebben voor het zich wreekt.

Trauma: de zichtbare én de vergeten klap
Een acute blessure, zoals een heupfractuur of -luxatie, kan direct de bloedvoorziening naar het dijbeenhoofd afknellen. Vooral bij jonge mensen met een sport- of verkeersongeval is dit een reëel scenario. Maar ook microtrauma’s — herhaalde kleine letsels zonder duidelijke breuk — kunnen op den duur hetzelfde effect sorteren.
Bloedziekten en zeldzame erfelijke syndromen
Bepaalde stollingsstoornissen (zoals antifosfolipidesyndroom), sikkelcelanemie, lupus erythematodes, en zelfs de ziekte van Gaucher kunnen de bloedtoevoer ondermijnen. Bij kinderen is er Legg-Calvé-Perthes, een verwante aandoening die op jonge leeftijd de heupkop aantast.
En dan: de idiopatische gevallen
In een significant deel van de gevallen — soms tot 30 à 40% — wordt géén duidelijke oorzaak gevonden. Dan spreekt men van idiopathische avasculaire necrose. Een wetenschappelijke term die in feite betekent: wij weten het ook niet precies.
📜 Kader: Tien risicofactoren die je heup kunnen nekken
| Risicofactor | Verklaring |
|---|---|
| Prednisongebruik (langdurig/hoog) | Remt botvorming en verandert vetstofwisseling |
| Chronisch alcoholgebruik | Beïnvloedt de bloedtoevoer en botcelactiviteit |
| Trauma (fractuur of ontwrichting) | Beschadigt de bloedvaten naar de heupkop |
| Sikkelcelanemie | Verstopt kleine bloedvaten |
| Lupus (SLE) | Chronische ontsteking en stollingsproblemen |
| Antifosfolipidensyndroom | Verhoogt kans op bloedpropjes |
| Roken | Verslechtert doorbloeding en botkwaliteit |
| Chemotherapie of bestraling | Remt celvernieuwing, beschadigt bloedvaten |
| Stollingsstoornissen algemeen | Vergroot risico op infarcten in het bot |
| Erfelijke afwijkingen (Gaucher, etc.) | Zeldzame aandoeningen die beenmerg en botdoorbloeding aantasten |
Diagnose: hoe ziet men het onzichtbare?
De tragedie van avasculaire necrose schuilt niet alleen in het stervende bot, maar ook in het late ontwaken van arts en patiënt. Want hoe spoor je iets op dat zich stilhoudt? Een bot dat geen schreeuw slaakt, slechts zacht kraakt — wie luistert daarnaar?
Toch is het mogelijk. Met de juiste middelen, een scherpe klinische blik, en — niet onbelangrijk — een dosis argwaan tegenover vage liespijn.
Het klinisch vermoeden: meer dan een ‘verkeerde beweging’
De eerste stap in de diagnose is de anamnese: het gesprek. Een arts die goed luistert, hoort tussen de regels door. Een patiënt van veertig die klaagt over langdurige liespijn, moeite met sokken aantrekken, en een voorgeschiedenis van prednisongebruik — dat is geen gewoon gevalletje overbelasting.
Bij lichamelijk onderzoek zijn er soms tekenen zoals:
- Pijn bij draaibeweging van het heupgewricht
- Beperkte abductie (spreiden van het been)
- Een licht mankend looppatroon
Toch blijft het lichamelijk onderzoek vaak weinig specifiek. De ware toedracht openbaart zich pas bij beeldvorming.
Beeldvorming: als de röntgen nog niets laat zien
📌 Röntgenfoto’s
In het beginstadium is een gewone röntgenfoto vaak volstrekt normaal. Dat is verraderlijk: men krijgt te horen dat er “niets te zien” is, terwijl het bot ondertussen wél sterft. Pas in latere stadia ziet men:
- Vervlakking van de heupkop
- Afbrokkeling of cystevorming
- De klassieke crescent sign: een dunne, halvemaanvormige lijn net onder het botoppervlak — teken van instorting
📌 MRI-scan
De echte sleutel tot vroege diagnose ligt in de MRI. Deze techniek detecteert veranderingen in het botmerg lang vóór er structurele schade is. Vandaar dat MRI wordt beschouwd als de gouden standaard bij AVN. Bij een vermoeden van osteonecrose en normale röntgen: altijd MRI.
📌 CT-scan & botscan
Deze technieken worden soms aanvullend ingezet, vooral bij twijfel of chirurgische planning. Maar ze zijn minder gevoelig in vroege fases dan de MRI.
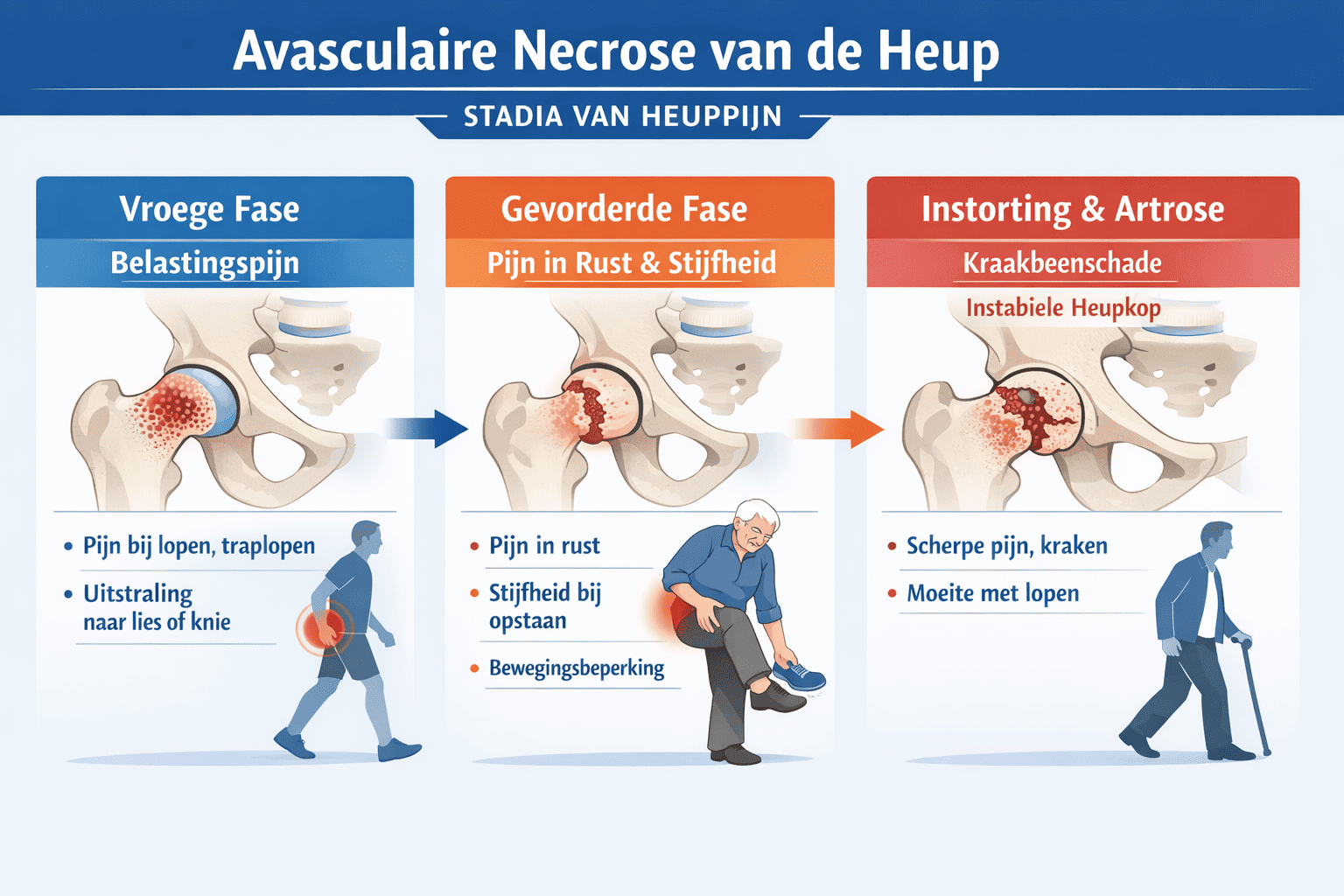
De ARCO-classificatie: stadia van verval
Om de ernst van avasculaire necrose te beschrijven gebruiken artsen vaak de ARCO-indeling (Association Research Circulation Osseous). Deze loopt van stadium 0 tot 4:
| Stadium | Kenmerken | Beeldvorming |
|---|---|---|
| 0 | Geen symptomen, geen afwijkingen | MRI/röntgen normaal |
| I | MRI positief, röntgen normaal | Alleen op MRI te zien |
| II | Botstructuur veranderd, maar kop nog intact | Röntgen afwijkend |
| III | Inzakking van de heupkop begint | Crescent sign zichtbaar |
| IV | Artrose, verlies van gewrichtsvorm | Heup vervormd |
Vroege herkenning maakt het verschil
Hoe sneller AVN opgespoord wordt, hoe groter de kans op behoud van de eigen heup. In vroege stadia zijn er behandelopties die bij gevorderde necrose geen zin meer hebben. Daarom verdient elk onverklaarbaar heupprotest — zeker bij jonge patiënten of bekende risicofactoren — de twijfelachtige eer van serieus onderzoek.
Behandeling: van afwachten tot vervangen
Wanneer de diagnose is gesteld, doemt de volgende vraag op: en nu? Moet ik stilzitten? Opereren? Wordt mijn heup ooit nog de oude? Het antwoord is, zoals zo vaak in de geneeskunde: dat hangt ervan af. Niet elk bot dat sterft, hoeft vervangen te worden. Niet elke pijn is een doodvonnis. Maar àls het verval doorzet — dan wacht op termijn vaak de prothese.
Het vroege stadium: hoop op behoud
In de vroege ARCO-stadia (0 tot I, soms II) kan men soms nog kiezen voor een conservatief beleid — oftewel: behandelen zonder opereren. Dat wil zeggen:
- Drukontlasting: lopen met krukken of een loophulpmiddel om de heup te ontzien
- Pijnstilling: paracetamol of NSAID’s indien nodig
- Botondersteuning: soms worden bisfosfonaten ingezet (zoals alendroninezuur), al is het bewijs hiervoor wankel
- Leefstijlinterventies: stoppen met roken, alcohol minderen, onderliggende ziekten behandelen
- Fysiotherapie: gericht op spierversterking rond het gewricht zonder overbelasting
Dit pad vereist tijd, discipline en een beetje geluk. Sommige patiënten stabiliseren, anderen glijden langzaam verder richting instorting.

Core decompression: de drill als redmiddel
Bij milde necrose zonder instorting kan een chirurgisch ingreep genaamd core decompression (kernontlasting) overwogen worden. Hierbij wordt een kanaaltje geboord in het aangetaste bot, met als doel:
- Drukverlaging binnen het bot
- Stimulering van nieuwe bloedvaten
- Mogelijk botherstel door het mobiliseren van stamcellen
In sommige centra worden daarbij bottransplantaten of biologische boosters toegevoegd, zoals groeifactoren of beenmergconcentraten. Een beetje experimenteel, maar hoopvol — vooral bij jonge patiënten.
Als de kop bezwijkt: de weg naar de prothese
Wanneer het dijbeenhoofd is ingezakt (ARCO III-IV), rest vaak geen andere optie dan een heupprothese. Dit is geen licht besluit, zeker niet bij jonge mensen. Kunstheupen hebben een beperkte levensduur, en bij heroperaties neemt het risico op complicaties toe.
Toch is het resultaat vaak indrukwekkend: de pijn verdwijnt, de mobiliteit herstelt, het leven wordt weer leefbaar. Moderne prothesen gaan gemiddeld 15 tot 25 jaar mee. En met de juiste techniek en nabehandeling kunnen velen zelfs weer fietsen, wandelen en dansen — zij het met wat voorzichtigheid.
Opereren of niet?
🧭 Kader: “Wel of geen nieuwe heup? Een dilemma in fasen”
| Situatie | Behandeling mogelijk |
|---|---|
| ARCO 0–I, minimale klachten | Afwachten, drukontlasting, medicatie |
| ARCO I–II, jongere patiënt | Core decompression (eventueel + stamcellen) |
| ARCO III, kop is ingezakt | Soms nog decompressie, vaak al te laat |
| ARCO IV, artrose aanwezig | Totale heupprothese (THP) |
| Hoge leeftijd of comorbiditeit | Soms géén operatie, focus op pijnbestrijding |
Een ingreep met psychische dimensie
Wat men zelden zegt: een heupoperatie is niet alleen lichamelijk ingrijpend. Zeker jonge mensen moeten vaak slikken bij het idee dat hun gewricht ‘kunstmatig’ wordt. Het roept gevoelens op van vergankelijkheid, afhankelijkheid, zelfs schaamte. Een goede arts erkent die worsteling — en een goede patiënt stelt er vragen over.
Leven met AVN: herstel, revalidatie en het omgaan met verlies
De operatie is voorbij, de pijnstillers uitgewerkt, de hechtingen trekken lichtjes bij elke beweging. Het is stil in huis. En dan komt het besef: ik heb een nieuwe heup. Voor de één is dat opluchting. Voor de ander een rouwproces. Want wie een deel van zichzelf vervangt, krijgt er niet enkel metaal voor terug, maar ook een nieuw hoofdstuk in zijn lichaamshistorie.
Revalidatie: het lichaam opnieuw leren vertrouwen
De eerste dagen na een operatie verlopen vaak in een waas van vermoeidheid, pijnstilling en voorzichtig bewegen. Maar al snel begint de revalidatie — een traject van weken, soms maanden, waarin de patiënt zijn lijf moet herontdekken.
- Fysiotherapie is hierbij cruciaal: spierkracht opbouwen, stabiliteit hervinden, en vooral: leren bewegen zonder angst.
- Traplopen, in en uit bed stappen, en zelfs zitten zijn vaardigheden die opnieuw aangeleerd worden.
- Soms tijdelijk loophulpmiddelen, zoals krukken of een rollator.
- Geduld is essentieel. Overhaasten leidt zelden tot herstel — eerder tot frustratie.
Het psychologische aspect: wat ben ik nu nog waard?
Zeker bij jongere patiënten kan de diagnose en behandeling van AVN een flinke deuk slaan in het zelfbeeld. Een kunstheup voelt voor velen als een lichamelijke veroudering, een soort vervroegd pensioen voor een gewricht dat het had moeten volhouden tot in de herfst der jaren.
Daarnaast is er de angst:
– Mag ik nog sporten?
– Wat als deze prothese ook verslijt?
– Ben ik nu ‘minder’ dan voorheen?
Deze vragen zijn legitiem. Maar het antwoord is niet per se somber. Velen hervinden juist een nieuw evenwicht — letterlijk én figuurlijk. Want leven met een beperking leert je vaak méér over je lichaam dan twintig jaar moeiteloos functioneren.
Wat kan ik nog — en wat liever niet?
De meeste mensen kunnen na een succesvolle heupoperatie weer:
- Wandelen, fietsen, traplopen
- Werken (afhankelijk van beroep)
- Zwemmen of pilates-achtige bewegingen
- Autorijden na enkele weken
Wat men beter mijdt zijn:
- Contactsporten (voetbal, rugby)
- Harde schokken (springen, joggen op asfalt)
- Herhaald diep buigen (zoals hurken of knielen op harde ondergrond)
Een nieuwe heup is een zegen, geen tovermiddel. Behandel haar als een kostbaar instrument, geen onverwoestbare machine.

Kans op recidief?
Ja, helaas. Een nieuwe heup lost het probleem lokaal op, maar niet de oorzaak van de necrose. Wie prednison blijft gebruiken, blijft risico lopen — ook op andere plekken (bijv. schouder of knie). Periodieke controle en bewuste leefstijlkeuzes zijn dus geen overbodige luxe.
Levensstijl: de stille helper
Hoewel AVN geen ‘leefstijlziekte’ in klassieke zin is, kunnen aanpassingen het verloop wél beïnvloeden:
- Stoppen met roken — verbetert doorbloeding
- Matig met alcohol — verlaagt risico op nieuwe botnecrose
- Bewegen zonder overbelasting — stimuleert botdoorbloeding
- Voeding rijk aan calcium, vitamine D en K2 — ondersteunt botgezondheid
- Gezond gewicht — vermindert druk op heupgewricht
Conclusie: van verval naar veerkracht
Avasculaire necrose van de heup betekent het einde van een deel van jezelf. Maar het is niet het einde van je verhaal. Velen hervinden — met vallen en opstaan — een nieuw normaal. Soms sterker dan daarvoor. Want wie leert leven met broosheid, ontdekt vaak een kracht die men tevoren nooit had vermoed.

FAQ – Veelgestelde vragen over avasculaire necrose van de heup
Van simpele zorgen tot complexe overwegingen – hier vindt u antwoorden die het spreekuur soms overslaat.
Kan avasculaire necrose vanzelf genezen?
In vroege stadia (ARCO 0–I) is er soms stabilisatie mogelijk, vooral bij jonge patiënten zonder duidelijke oorzaak. Maar genezing zonder enige vorm van behandeling is zeldzaam. Meestal vordert het proces gestaag, tenzij men ingrijpt.
Ik heb een normale röntgenfoto. Kan ik tóch AVN hebben?
Jazeker. In het begin is op röntgenfoto’s vaak niets te zien. MRI is veel gevoeliger en kan al vroeg veranderingen in het botmerg tonen. Laat dus niet zomaar geruststellende woorden op een blanco röntgen je geruststellen als de klachten aanhouden.
Doet lopen de heup meer kwaad?
Beweging is in principe gezond, maar bij AVN draait het om gedoseerde belasting. In het begin kan overmatig belasten het proces versnellen. Lopen mag, mits pijnvrij en bij voorkeur onder begeleiding van een fysiotherapeut. Krukken zijn géén zwaktebod — ze zijn bescherming.
Wanneer is een operatie echt nodig?
Als het dijbeenhoofd dreigt in te storten (ARCO III) of al is vervormd (ARCO IV), is een operatie vaak onvermijdelijk. Dan is het risico op blijvende schade groter dan de risico’s van de ingreep.
Hoe lang gaat een heupprothese mee?
Gemiddeld 15 tot 25 jaar, afhankelijk van het type prothese, de belasting, en de leeftijd van de patiënt. Nieuwe technieken en materialen geven hoop op nog langere levensduur — maar garanties zijn er nooit. Daarom is men bij jongeren extra terughoudend met plaatsen.
Mag ik nog fietsen, wandelen of traplopen?
Ja. Deze activiteiten worden zelfs aangemoedigd na de revalidatie. Wel is het belangrijk om in het begin stapsgewijs op te bouwen. Joggen of springen wordt afgeraden, zeker op harde ondergrond.
Is het gevaarlijk om met een ‘half ingezakt’ bot door te lopen?
Ja. Wanneer het dijbeenhoofd eenmaal begint in te zakken, wordt het risico op vervorming en secundaire artrose groter. Dat maakt latere chirurgie complexer en de uitkomst minder voorspelbaar.
Zijn er alternatieve behandelingen of voeding die helpen?
Er zijn geen bewezen natuurlijke middelen die AVN genezen. Wel kunnen gezonde voeding, stoppen met roken en het vermijden van alcohol de algemene botgezondheid verbeteren. Stamceltherapie en PRP-injecties worden in sommige klinieken aangeboden, maar het bewijs is voorlopig en wisselend.
Ik gebruik prednison. Moet ik mij zorgen maken?
Langdurig gebruik van hoge doseringen prednison is een bekende risicofactor. Als u klachten heeft in de lies of heup, is verder onderzoek (MRI) zeker verstandig. Stop nooit op eigen houtje met prednison — overleg altijd met uw arts.
Kan AVN ook op andere plekken voorkomen?
Ja. Naast de heup kunnen ook schouders, knieën en enkels worden getroffen. Zeker bij systemische oorzaken (zoals corticosteroïden of lupus) is het risico op multifocale AVN verhoogd.
Wat zijn de eerste signalen die ik moet herkennen?
- Zeurende liespijn
- Moeite met sokken aantrekken
- Stijfheid bij opstaan
- Uitstralende pijn naar bil of knie
- Nachtpijn of mank lopen
Wordt dit beeld herkenbaar, dan is verder onderzoek geboden.
Is AVN een ‘oudemensenprobleem’?
Nee, integendeel. AVN treft vaak relatief jonge mensen — dertigers, veertigers — juist omdat het vaak voortkomt uit externe factoren als medicijnen of trauma. De confrontatie met zo’n ‘oude’ ingreep als een heupprothese is psychisch daarom extra belastend.
Kan ik werken met een nieuwe heup?
Ja, de meeste mensen kunnen na succesvolle revalidatie weer aan het werk, afhankelijk van het beroep. Zware fysieke arbeid kan beperkter zijn. Een goede re-integratie via de bedrijfsarts is belangrijk.
Wat als ik niets doe?
In vrijwel alle gevallen leidt onbehandelde AVN tot progressie. Uiteindelijk bezwijkt het dijbeenhoofd en ontstaat artrose. Tijdige herkenning is dus geen luxe, maar noodzaak.
Ik voel mij machteloos. Wat kan ik zélf doen?
Meer dan je denkt.
– Voeding en beweging optimaliseren
– Stressreductie
– Goede communicatie met je arts
– Betrokken zijn bij behandelkeuzes
– Lotgenotencontact zoeken
– Grenzen leren voelen én aangeven
Want wie zich lichamelijk begrensd voelt, heeft des te meer baat bij regie over zijn eigen proces.
Lees verder
Wie dit artikel leest over avasculaire necrose van de heup, doet er goed aan ook de bredere samenhang te zien. In het overzichtsartikel “Avasculaire necrose: wanneer bloed verdwijnt en bot bezwijkt” (⭐special) wordt helder uitgelegd wat er gebeurt wanneer de bloedtoevoer stokt en botweefsel afsterft; dat vormt het fundament. De aandoening beperkt zich immers niet tot één plek. Zo laat “Avasculaire necrose in de voet: oorzaken, symptomen en behandeling” zien wat er gebeurt wanneer het dragende skelet het begeeft, terwijl in “Avasculaire necrose van de kaak of jukbeenderen – als bot in je gezicht afsterft” duidelijk wordt hoe ingrijpend de gevolgen kunnen zijn in het aangezicht. Samen tonen deze artikelen hoe één onderliggend mechanisme zich op verschillende, soms onverwachte, plaatsen kan manifesteren.
Reacties en ervaringen
Heb jij ervaring met avasculaire necrose van de heup? Misschien herken je de eerste vage klachten, of heb je juist een ingrijpende operatie ondergaan. Wat hielp jou? Wat viel je tegen? Of wat had je graag eerder geweten?
Deel je verhaal hieronder. Je reactie wordt gelezen en — zodra goedgekeurd — gepubliceerd. Zo helpen we elkaar.
Let op: je naam en e-mailadres worden niet automatisch zichtbaar. We publiceren géén medische adviezen en behouden ons het recht voor reacties in te korten of te weigeren bij misbruik of spam.