Last Updated on 22 februari 2026 by M.G. Sulman
Avasculaire necrose is het afsterven van botweefsel doordat de bloedtoevoer naar een deel van het bot vermindert of stopt. Zonder zuurstof en voedingsstoffen sterven botcellen af; het bot verzwakt en kan uiteindelijk instorten, vooral in de heup, knie of schouder. Je merkt vaak eerst een zeurende pijn bij belasting, later ook in rust, met toenemende stijfheid en bewegingsbeperking. Risicofactoren zijn onder meer langdurig gebruik van prednison, overmatig alcoholgebruik en botbreuken. Wanneer moet je hiermee naar de huisarts?
Gebruik de inhoudsopgave om snel te navigeren
- 1 Wat is avasculaire necrose?
- 2 Hoe ontstaat avasculaire necrose?
- 3 Wat voel je? Klachten en verloop
- 4 Wat zijn de oorzaken en risicofactoren?
- 5 Hoe wordt de diagnose gesteld?
- 6 Behandeling: wat kun je eraan doen?
- 7 Innovatieve technieken en nieuwe ontwikkelingen
- 8 Hyperbare zuurstoftherapie bij avasculaire necrose
- 9 Zelfzorg: wat kun je zelf doen?
- 10 Prognose: wat kun je verwachten?
- 11 ❓ Veelgestelde vragen over avasculaire necrose (FAQ)
- 11.1 Wat is avasculaire necrose precies?
- 11.2 Welke gewrichten zijn het vaakst aangedaan?
- 11.3 Hoe snel ontwikkelt de aandoening zich?
- 11.4 Hoe weet ik of ik het heb?
- 11.5 Is avasculaire necrose te genezen?
- 11.6 Moet ik altijd geopereerd worden?
- 11.7 Kan ik nog sporten?
- 11.8 Komt het altijd door een ongeval?
- 11.9 Is het erfelijk?
- 11.10 Kan het terugkomen na behandeling?
- 11.11 Hoe ernstig is het?
- 11.12 Hoeveel mensen krijgen dit?
- 11.13 Is een kunstgewricht definitief?
- 12 Lees verder binnen deze reeks
- 13 Disclaimer
- 14 Bronnen
- 15 💬 Reacties en ervaringen
Wat is avasculaire necrose?
Avasculaire necrose, ook wel botnecrose genoemd, is het afsterven van botweefsel doordat de bloedtoevoer naar een deel van het bot vermindert of volledig stopt. Avasculair betekent zonder bloedvaten; necrose betekent weefselsterfte. Dat klinkt technisch, maar het principe is eenvoudig: zonder zuurstof en voedingsstoffen overleven cellen niet. Dat geldt voor huid, spieren en dus ook voor bot.
Je bot is namelijk geen levenloze kalkstructuur. Het is levend weefsel, voortdurend in verbouwing. Speciale botcellen, osteocyten genoemd, zorgen voor onderhoud en stevigheid. Via kleine bloedvaatjes krijgt het bot zuurstof en bouwstoffen aangevoerd. Valt die toevoer weg, dan raken deze cellen beschadigd en sterven ze af. Het bot verliest langzaam zijn draagkracht.
In het begin merk je daar weinig van. Het oppervlak van het gewricht blijft intact, terwijl het binnenste van het bot al verzwakt. Maar zodra de structuur onder het kraakbeen instort, kan het gewricht vervormen. Dat proces heet een subchondrale fractuur; subchondraal betekent onder het kraakbeen, fractuur betekent breuk. Het is geen spectaculaire knak zoals bij een val, maar een geleidelijke inzakking van binnenuit.
Denk aan een huis waarvan de fundering wordt aangetast. De buitenkant oogt nog redelijk stevig, maar onder de vloer ontstaan scheuren. Op een gegeven moment geeft de constructie mee. Zo werkt het ook bij avasculaire necrose. Het probleem zit niet aan de buitenkant, maar diep in het bot.
Dat maakt deze aandoening verraderlijk. Je voelt pijn, maar de echte schade speelt zich af buiten het zicht. Juist daarom is vroege herkenning van belang.
Hoe ontstaat avasculaire necrose?
Avasculaire necrose begint niet met een knal, maar met een verstoring. Iets belemmert de bloedtoevoer naar een stukje bot. Dat kan plots gebeuren, bijvoorbeeld na een breuk, maar ook geleidelijk door schade aan kleine bloedvaten. Het gevolg is hetzelfde: zuurstoftekort. En zonder zuurstof sterven cellen.
Om te begrijpen wat er misgaat, moet je eerst zien hoe afhankelijk bot is van doorbloeding. Bot is rijk aan kleine bloedvaatjes. Ze voeden het binnenste, het zogenaamde trabeculaire bot; dat is het sponsachtige bot in bijvoorbeeld je heupkop. Wordt die toevoer onderbroken, dan begint het proces van ischemie. Ischemie betekent verminderde bloedvoorziening. Blijft dat te lang bestaan, dan volgt necrose, dus afsterven van weefsel.
Verstopping of beschadiging van bloedvaten
Een belangrijke oorzaak is vaatbeschadiging. Dat kan optreden na een botbreuk of ontwrichting. Denk aan een heup die uit de kom schiet; kleine vaten kunnen scheuren of dichtgedrukt raken. Soms ontstaat er een vetpropje in het bloed, een vetembolie. Zo’n prop kan een klein bloedvat blokkeren, vergelijkbaar met een file in een smalle straat.
Langdurig gebruik van corticosteroïden, zoals prednison, vergroot eveneens het risico. Deze medicijnen beïnvloeden de vetstofwisseling en kunnen de druk in het bot verhogen. Daardoor raken bloedvaten afgekneld. Ook overmatig alcoholgebruik kan vetophoping in het beenmerg veroorzaken, met hetzelfde effect.

Verhoogde druk in het bot
In sommige gevallen ontstaat er geen duidelijke verstopping, maar loopt de druk in het bot op. Het beenmerg zwelt op, terwijl het harde bot eromheen niet meegeeft. Die interne druk knelt de bloedvaten dicht. Je kunt het vergelijken met een opgeblazen ballon in een doos die niet groter kan worden; de druk stijgt en alles wat kwetsbaar is, wordt samengedrukt.
Dit mechanisme zie je onder andere bij bepaalde bloedziekten, zoals sikkelcelziekte. Daarbij veranderen rode bloedcellen van vorm en kunnen ze kleine vaten blokkeren. Het bot krijgt dan te weinig zuurstof.
Waarom vooral de heup?
De heupkop is bijzonder gevoelig voor dit proces. Dat komt door de anatomie, dus de bouw van het gewricht. De bloedtoevoer naar de heupkop verloopt via relatief kwetsbare, smalle vaatjes. Als die beschadigd raken, is er weinig reserve. Daarom zie je avasculaire necrose het vaakst in de heup, al kunnen ook knie en schouder getroffen worden.
Het verraderlijke is dat de schade al bezig kan zijn voordat jij iets merkt. Het lichaam heeft geen alarmbel die meteen afgaat bij zuurstoftekort in het bot. Pas wanneer de structuur verzwakt en het gewricht belast wordt, ontstaat pijn. En dan is het proces vaak al gevorderd.
Daarom is inzicht in de ontstaanswijze geen academische luxe. Het helpt je begrijpen waarom bepaalde risicofactoren serieus genomen moeten worden.
Wat voel je? Klachten en verloop
Avasculaire necrose begint vaak stil. Je loopt rond met een proces dat al gaande is, terwijl je nog denkt dat het “gewoon wat overbelasting” is. Toch geeft je lichaam signalen. De kunst is ze niet weg te wuiven.
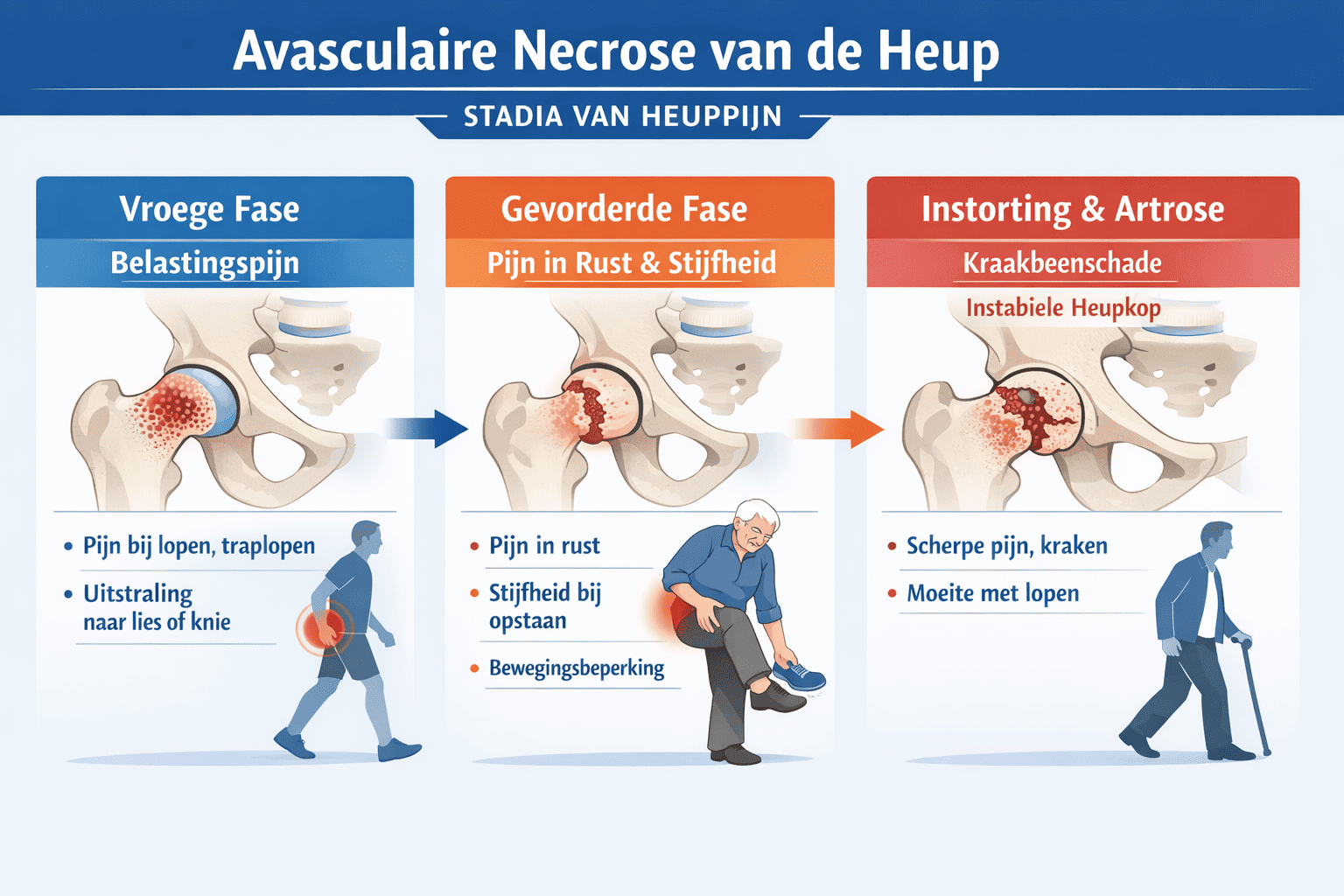
Vroege klachten: zeurende belastingspijn
In de beginfase voel je meestal een doffe, zeurende pijn bij belasting. Vooral in de lies bij aantasting van de heupkop. Soms straalt de pijn uit naar je bovenbeen of knie. Dat kan verwarrend zijn; je denkt dat het probleem in je knie zit, terwijl de oorzaak hoger ligt.
Typisch is dat de pijn optreedt bij lopen, traplopen of lang staan, maar afneemt in rust. Dat komt omdat het verzwakte bot onder druk gevoeliger wordt. Zodra je gewicht op het gewricht zet, ontstaat spanning in het aangetaste gebied.
Medisch noemen we dat belastingsafhankelijke pijn.
Gevorderde fase: pijn in rust en stijfheid
Wanneer het bot verder verzwakt en mogelijk deels instort, verandert het patroon. Je krijgt ook pijn in rust, soms zelfs ’s nachts. Dat wijst erop dat de schade niet meer alleen mechanisch is, maar dat er ook ontstekingsreacties optreden in het gewricht.
Je merkt daarnaast:
- Stijfheid bij het opstaan
- Moeite met bukken of je schoenen aantrekken
- Verminderde beweeglijkheid van de heup
Die bewegingsbeperking heet in medische termen een verminderde range of motion, oftewel afgenomen bewegingsbereik.
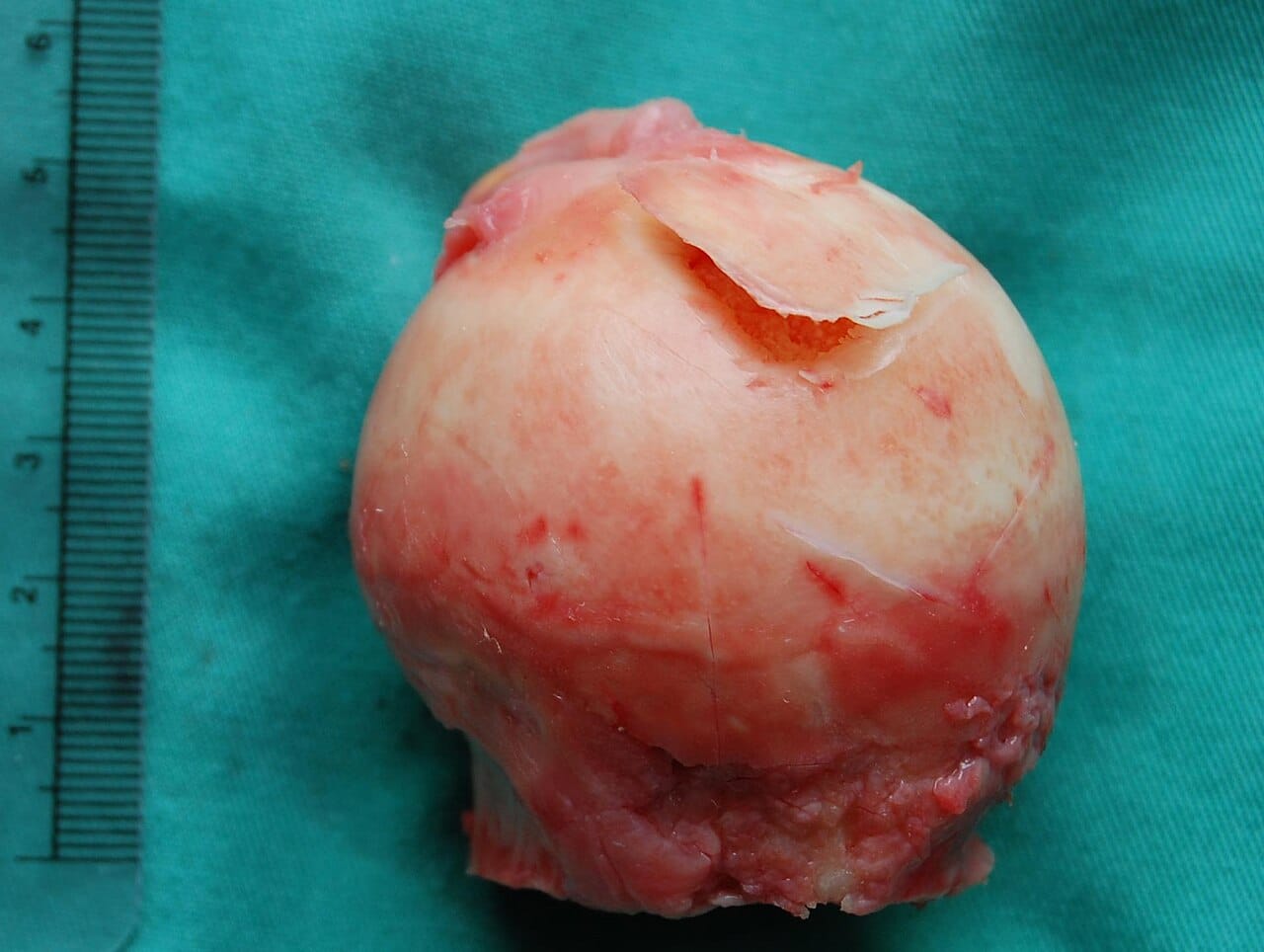
Instorting van de heupkop
In een later stadium kan de heupkop vervormen. Het oppervlak wordt minder rond, het kraakbeen raakt beschadigd en er ontstaat secundaire artrose. Artrose betekent slijtage van het gewrichtskraakbeen. Dat proces is deels een gevolg van de instabiele onderlaag.
Je voelt dan een scherpere pijn, soms met een knakkend of schurend gevoel bij bewegen. Lopen gaat moeilijker. Traplopen wordt een uitdaging. Sommige mensen gaan mank lopen om de pijn te ontzien.
Dat moment markeert een kantelpunt. Wat begon als een subtiele verstoring van bloedtoevoer, is uitgegroeid tot structurele gewrichtsschade.
En precies daarom is vroege herkenning cruciaal. Wacht je te lang, dan is herstel van het oorspronkelijke bot niet meer mogelijk en verschuift de behandeling naar het vervangen van het gewricht.
Wat zijn de oorzaken en risicofactoren?
Avasculaire necrose ontstaat zelden “zomaar”. Meestal is er een onderliggende factor die de bloedtoevoer naar het bot verstoort. Soms is die oorzaak duidelijk, soms subtiel. Het gaat vrijwel altijd om schade aan bloedvaten of verstoring van de doorbloeding.
Trauma: schade door een breuk of ontwrichting
Een botbreuk of heupluxatie, dat is een ontwrichting waarbij de heupkop uit de kom schiet, kan kleine bloedvaten beschadigen. Vooral bij een gebroken heuphals is dit een bekend risico. De bloedvoorziening naar de heupkop loopt via kwetsbare vaten; raken die afgescheurd, dan krijgt het bot geen zuurstof meer.
Hier zie je het verband direct: eerst het letsel, daarna het probleem met de doorbloeding.
Langdurig gebruik van corticosteroïden
Corticosteroïden, zoals prednison, zijn krachtige ontstekingsremmers. Ze worden gebruikt bij astma, auto-immuunziekten en na orgaantransplantaties. Deze medicijnen beïnvloeden echter ook de vetstofwisseling en de bloedvaten in het bot.
Door vetophoping in het beenmerg kan de druk in het bot stijgen. Kleine bloedvaatjes raken afgekneld. Het gevolg is ischemie, dat is een verminderde bloedtoevoer. Duurt dat te lang, dan volgt necrose.
Niet iedereen die prednison gebruikt krijgt avasculaire necrose, maar het risico neemt toe bij hoge doseringen en langdurig gebruik.
Overmatig alcoholgebruik
Chronisch alcoholgebruik kan vetophoping in het beenmerg veroorzaken en de kwaliteit van bloedvaten aantasten. Net als bij corticosteroïden kan dit leiden tot verminderde doorbloeding van het bot.
Het is geen kwestie van één avond drinken, maar van langdurige, hoge inname.

Bloedziekten en stollingsstoornissen
Bij sommige aandoeningen raakt de bloedcirculatie verstoord door afwijkende bloedcellen of stollingsproblemen.
Voorbeelden:
- Sikkelcelziekte: rode bloedcellen krijgen een afwijkende vorm en kunnen kleine bloedvaten blokkeren.
- Trombofilie: een verhoogde neiging tot stolselvorming.
In beide gevallen kunnen kleine vaatjes in het bot verstopt raken. Het bot krijgt dan structureel te weinig zuurstof.
Auto-immuunziekten en andere aandoeningen
Auto-immuunziekten zijn ziekten waarbij het afweersysteem het eigen lichaam aanvalt. Voorbeelden zijn lupus en reumatoïde artritis. Zowel de ziekte zelf als de behandeling met corticosteroïden kan het risico verhogen.
Daarnaast zie je avasculaire necrose vaker bij:
- Orgaantransplantatie
- Chronische nierziekte
- Bestraling
Soms blijft de oorzaak onbekend
In een deel van de gevallen vindt men geen duidelijke verklaring. Dat heet idiopathisch; een medische term die betekent dat de oorzaak onbekend is. Dat kan frustrerend zijn, maar het verandert niets aan het mechanisme: het bot kreeg te weinig bloed.
Wat deze oorzaken gemeen hebben, is dit: ergens in het proces raakt de zuurstoftoevoer verstoord. En bot kan, hoe hard het ook lijkt, niet zonder zuurstof.
Hoe wordt de diagnose gesteld?
Avasculaire necrose zie je niet aan de buitenkant. De huid is normaal, er is geen wond, geen blauwe plek. Toch speelt het probleem zich diep in het bot af. Daarom is beeldvorming essentieel; alleen op basis van klachten kun je het niet met zekerheid vaststellen.
Lichamelijk onderzoek
De arts begint met vragen en onderzoek. Waar zit de pijn precies? Wanneer treedt die op? Daarna volgt een test van de heupbewegingen. Vaak blijkt dat bepaalde draaibewegingen pijnlijk zijn, vooral het naar binnen draaien van het been.
Toch zegt dit nog niets definitiefs. Verminderde beweeglijkheid kan ook bij spierklachten of beginnende artrose voorkomen. Daarom is aanvullend onderzoek nodig.
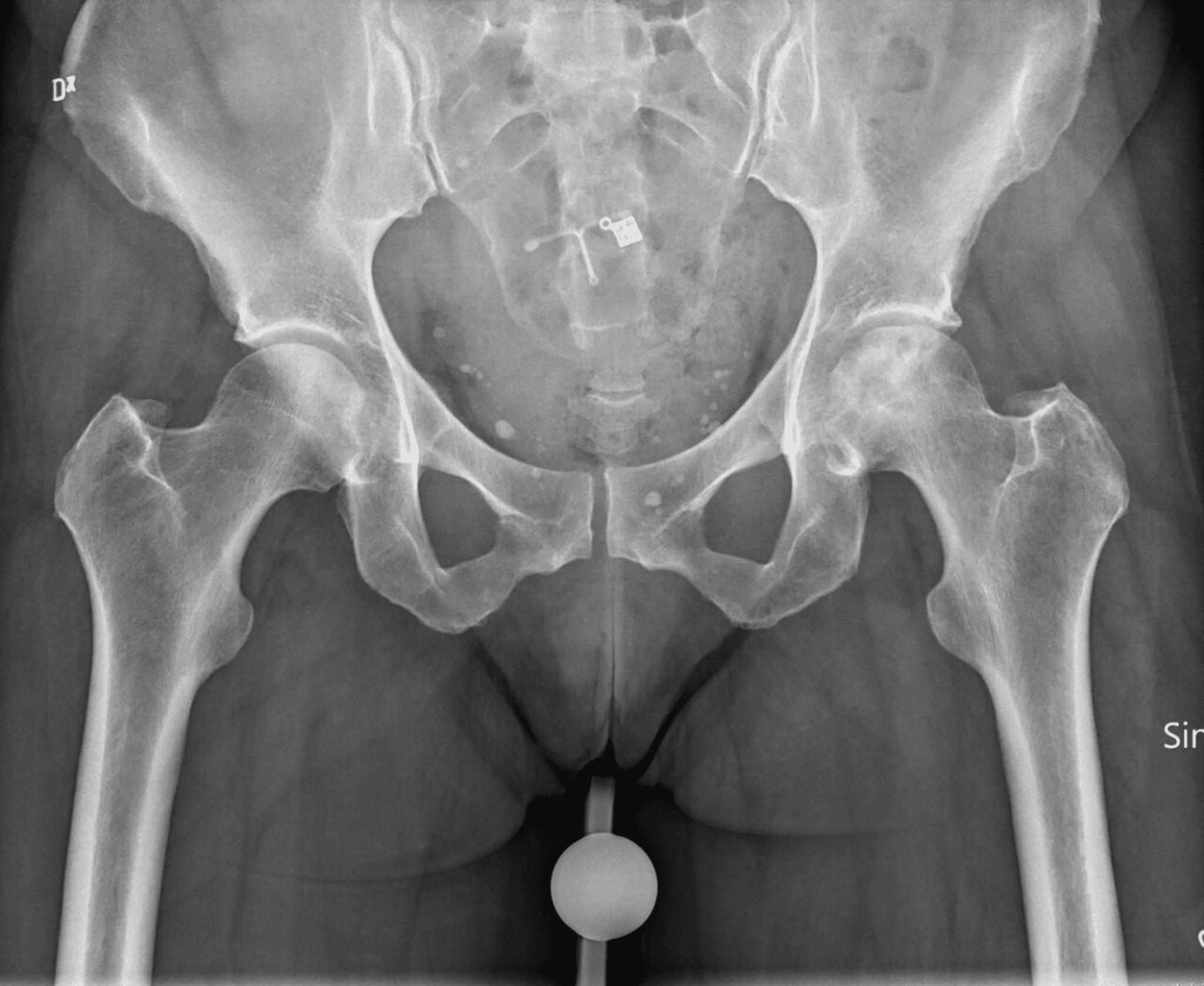
Röntgenfoto: soms te laat zichtbaar
Een gewone röntgenfoto is vaak de eerste stap. In een vroeg stadium kan die nog normaal lijken. Dat is het verraderlijke. Pas wanneer het bot begint in te zakken of wanneer de vorm van de heupkop verandert, worden afwijkingen zichtbaar.
Je ziet dan bijvoorbeeld:
- Afvlakking van de heupkop
- Een sikkelvormige lijn onder het kraakbeen, het zogenaamde crescent sign
- Tekenen van beginnende artrose
Maar in de eerste fase kan de schade zich al afspelen terwijl de foto niets laat zien.
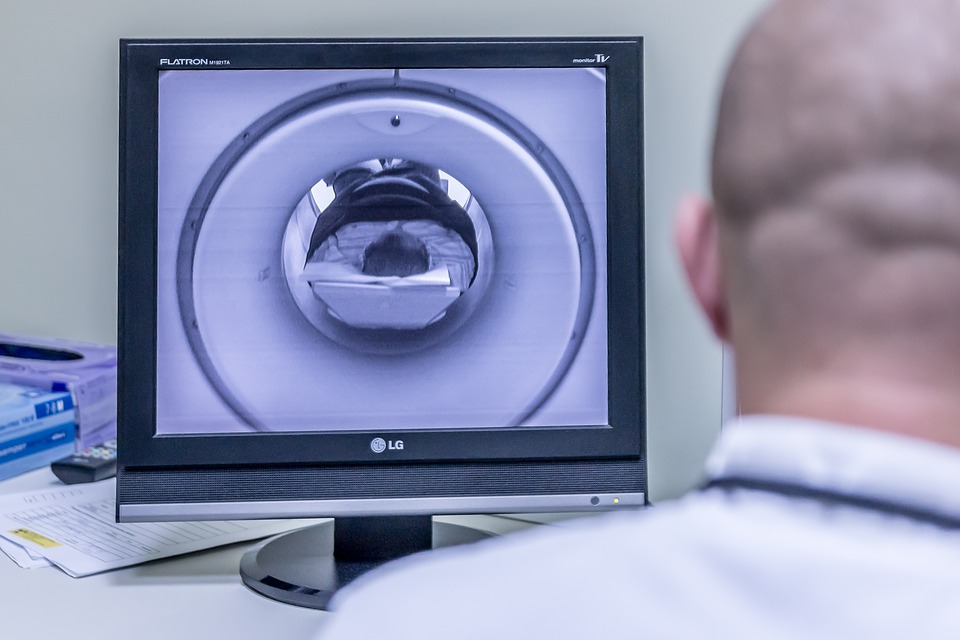
MRI-scan: de gouden standaard
Een MRI, voluit magnetische resonantie beeldvorming, is veel gevoeliger. Deze techniek gebruikt magnetische velden om zachte weefsels en botstructuren in detail zichtbaar te maken.
Op een MRI zie je al vroeg veranderingen in het botmerg. Dat zijn signalen van ischemie, dus zuurstoftekort, nog voordat er sprake is van instorting. Daarom wordt de MRI beschouwd als de gouden standaard bij verdenking op avasculaire necrose.
Vroeg opsporen maakt het verschil tussen een ontlastend beleid en een latere gewrichtsvervanging.
Soms aanvullend bloedonderzoek
Bloedonderzoek wordt meestal gedaan om onderliggende oorzaken op te sporen. Denk aan stollingsstoornissen of auto-immuunziekten. Het bloedonderzoek toont de necrose zelf niet aan, maar helpt bij het zoeken naar het waarom.
Dat is belangrijk, want behandeling richt zich niet alleen op het beschadigde bot, maar ook op de risicofactoren erachter.
Kort gezegd: bij aanhoudende, onverklaarde heuppijn is een normale röntgenfoto niet altijd geruststellend. Soms moet je verder kijken. Letterlijk.
Behandeling: wat kun je eraan doen?
De behandeling van avasculaire necrose hangt sterk af van het stadium waarin de aandoening wordt ontdekt. In een vroege fase probeer je het bot te behouden; in een gevorderde fase draait het vaak om herstel van functie en pijnvermindering. Timing is dus cruciaal.
Ontlasten en leefstijlaanpassing
In het beginstadium kan ontlasting van het gewricht helpen. Dat betekent minder belasting, soms tijdelijk lopen met krukken. Het doel is verdere instorting te voorkomen.
Daarnaast wordt gekeken naar risicofactoren. Gebruik je hoge doses corticosteroïden, dan wordt heroverwogen of de dosering omlaag kan. Bij overmatig alcoholgebruik is stoppen essentieel. Dat klinkt streng, maar het is vaak de enige manier om verdere schade te beperken.
Medicamenteuze behandeling
Er bestaan geen medicijnen die afgestorven bot weer tot leven brengen. Wel kunnen bepaalde middelen het proces mogelijk vertragen.
Soms worden bisfosfonaten voorgeschreven. Dat zijn medicijnen die botafbraak remmen en ook worden gebruikt bij osteoporose, dus botontkalking. Het bewijs is wisselend, maar in vroege stadia kan het ondersteunend zijn.
Pijnstilling wordt uiteraard ingezet om klachten beheersbaar te houden.
Core decompression
Wanneer de necrose vroeg wordt ontdekt, kan een operatie overwogen worden die core decompression heet. Core betekent kern; decompression betekent drukverlaging. De chirurg boort één of meerdere kanalen in het aangetaste bot. Daardoor daalt de druk in het bot en kan nieuwe bloedtoevoer worden gestimuleerd.
Het doel is het gewricht te behouden en instorting te voorkomen. Het is geen garantie, maar bij vroege detectie kan het effectief zijn.
Bottransplantatie
In sommige gevallen wordt een bottransplantaat gebruikt. Dat is een stukje gezond bot, soms met eigen bloedvoorziening, dat wordt ingebracht om het aangetaste gebied te versterken. Dit heet een vasculaire bottransplantatie.
Het idee is simpel: structurele steun en nieuwe doorbloeding creëren.
Gewrichtsvervangende operatie
Wanneer de heupkop al is ingestort en er secundaire artrose is ontstaan, resteert vaak een heupprothese. Dat is een kunstgewricht dat het beschadigde deel vervangt.
Voor jongere patiënten is dit geen lichte beslissing. Een prothese gaat gemiddeld vijftien tot twintig jaar mee. Toch kan het bij ernstige pijn en functieverlies de beste optie zijn.
De kern van de behandeling is dus dit: hoe eerder de diagnose, hoe groter de kans dat je je eigen gewricht behoudt. Wachten in de hoop dat het vanzelf overgaat, is bij avasculaire necrose zelden een verstandige strategie.
Innovatieve technieken en nieuwe ontwikkelingen
De klassieke behandelingen zijn bekend: ontlasten, core decompression, uiteindelijk soms een prothese. Maar de orthopedie staat niet stil. De laatste jaren verschuift de aandacht naar regeneratie, dus herstel van botweefsel in plaats van alleen vervangen.
Het doel is ambitieus maar helder: het gewricht behouden, zeker bij jonge patiënten.
Stamceltherapie
Een veelbesproken ontwikkeling is het gebruik van mesenchymale stamcellen. Dat zijn voorlopercellen uit het beenmerg die zich kunnen ontwikkelen tot onder andere botcellen.
Bij deze techniek wordt tijdens een core decompression beenmerg opgezogen uit bijvoorbeeld het bekken. Dat wordt geconcentreerd en vervolgens geïnjecteerd in het necrotische gebied. Het idee is dat deze cellen de botaanmaak stimuleren en nieuwe doorbloeding bevorderen.
Onderzoek laat zien dat dit in vroege stadia de progressie kan vertragen, maar het is nog geen wondermiddel. De resultaten verschillen per patiënt en per stadium.
Gevasculariseerde bottransplantatie met microchirurgie
Bij een gevasculariseerde bottransplantatie wordt een stuk bot mét eigen bloedvaten verplaatst naar het beschadigde gebied. Met microchirurgie, dus opereren onder vergroting met zeer fijne instrumenten, worden die bloedvaten aangesloten op lokale vaten.
Dit is technisch complex, maar het principe is logisch: je brengt een nieuw, levend stuk bot in met eigen doorbloeding. Daarmee vergroot je de kans op herstel van de structuur.
Biologische groeifactoren
Onderzoek richt zich ook op groeifactoren, zoals bone morphogenetic proteins, afgekort BMP’s. Dit zijn lichaamseigen eiwitten die botvorming stimuleren.
Door deze stoffen lokaal toe te dienen in het necrotische gebied hoopt men botregeneratie te versnellen. De toepassing is nog beperkt en vaak onderdeel van gespecialiseerde behandeltrajecten.
3D-geprinte implantaten
In geselecteerde gevallen wordt geëxperimenteerd met patiëntspecifieke 3D-geprinte implantaten. Deze implantaten zijn precies afgestemd op de anatomie van jouw bot. Ze kunnen structurele steun geven zonder direct een volledige gewrichtsvervanging uit te voeren.
Dit is vooral relevant wanneer de instorting nog beperkt is.
Wat betekent dit voor jou?
Belangrijk om te weten: niet elke innovatieve techniek is standaardzorg. Veel van deze behandelingen worden toegepast in gespecialiseerde centra of in studieverband. De keuze hangt af van leeftijd, stadium van de necrose, algemene gezondheid en verwachtingen.
De essentie blijft hetzelfde: hoe eerder de aandoening wordt ontdekt, hoe meer mogelijkheden er zijn om het eigen gewricht te behouden. Innovatie vergroot de opties, maar timing blijft de sleutel.
Hyperbare zuurstoftherapie bij avasculaire necrose
Hyperbare zuurstoftherapie, afgekort HBOT, is een behandeling waarbij je in een speciale drukkamer pure zuurstof inademt onder verhoogde luchtdruk. Hyperbaar betekent letterlijk onder verhoogde druk. Door die hogere druk lost er meer zuurstof op in je bloedplasma. Plasma is het vloeibare deel van je bloed.
Het idee is eenvoudig: als botweefsel lijdt onder zuurstoftekort, kun je dan door extra zuurstof aan te bieden het herstel ondersteunen?
Hoe zou het werken?
Bij avasculaire necrose is er sprake van ischemie, dus verminderde doorbloeding. Door HBOT stijgt de hoeveelheid opgeloste zuurstof in het bloed. Die zuurstof kan ook gebieden bereiken waar de doorbloeding beperkt is.
Daarnaast lijkt hyperbare zuurstof:
- Zwelling in het botmerg te verminderen
- Nieuwe bloedvatvorming te stimuleren, dat heet angiogenese
- Botcellen te ondersteunen in hun herstel
Angiogenese betekent letterlijk het vormen van nieuwe bloedvaten. Dat is cruciaal bij een aandoening waarbij juist de bloedtoevoer het probleem is.
Wat zegt het onderzoek?
Er zijn studies die laten zien dat hyperbare zuurstoftherapie in vroege stadia pijn kan verminderen en de progressie kan vertragen. Vooral bij stadium I en II, dus vóór instorting van de heupkop, worden positieve effecten gemeld.
Tegelijk is het geen standaardbehandeling in alle richtlijnen. De studies zijn vaak relatief klein en de behandelprotocollen verschillen. Daardoor is het bewijs nog niet zo robuust als bij bijvoorbeeld een heupprothese.
Het is dus geen vervanging van chirurgie bij gevorderde schade, maar mogelijk een aanvullende optie in vroege fasen.
Hoe ziet zo’n behandeling eruit?
Je ligt of zit in een drukkamer en ademt via een masker 100 procent zuurstof in. Een sessie duurt meestal 60 tot 90 minuten. Vaak zijn er meerdere sessies per week nodig, gedurende enkele weken.
Bijwerkingen zijn meestal mild, zoals druk op de oren, vergelijkbaar met opstijgen in een vliegtuig. In zeldzame gevallen kunnen ernstigere complicaties optreden, maar dat is uitzonderlijk.
Voor wie is het geschikt?
Hyperbare zuurstoftherapie wordt vooral overwogen bij:
- Vroege stadia van avasculaire necrose
- Patiënten bij wie chirurgie nog niet wenselijk is
- Mensen die hun eigen gewricht zo lang mogelijk willen behouden
Het blijft maatwerk. Niet elk ziekenhuis biedt deze behandeling aan, en verwijzing verloopt meestal via een specialist.
De kernvraag is dus niet alleen wat technisch mogelijk is, maar ook wat in jouw situatie zinvol is. Bij avasculaire necrose draait alles om het juiste moment en de juiste keuze.

Zelfzorg: wat kun je zelf doen?
Zelfzorg geneest avasculaire necrose niet. Afgestorven botweefsel komt niet spontaan tot leven. Toch kun je invloed uitoefenen op het verloop, de belasting en de pijn. Het gaat om schade beperken en je gewricht zo lang mogelijk functioneel houden.
Ontlasten zonder stil te vallen
Volledige rust is zelden de oplossing. Maar overbelasting versnelt schade. Het draait om doseren.
Praktisch betekent dat:
- Vermijd langdurig staan of zwaar tillen
- Gebruik zo nodig tijdelijk krukken
- Kies voor activiteiten zonder schokbelasting, zoals fietsen of zwemmen
Hardlopen of springen vergroot de druk op de heupkop. Dat kan een al verzwakt gebied verder doen instorten. Bewegen mag, maar kies slim.
Gewicht en gewrichtsdruk
Overgewicht verhoogt de mechanische belasting van de heup. Elke kilo extra lichaamsgewicht vertaalt zich in een veelvoud aan kracht op het gewricht tijdens lopen.
Afvallen is geen snelle oplossing, maar het vermindert structurele druk. Minder druk betekent minder mechanische stress op het aangetaste bot.

Stoppen met alcohol
Bij alcoholgerelateerde necrose is stoppen essentieel. Alcohol beïnvloedt vetstofwisseling en microcirculatie, dus de doorbloeding in kleine bloedvaten. Doorgaan met drinken ondermijnt elke medische behandeling.
Medicatie trouw gebruiken
Gebruik je corticosteroïden, bespreek dan met je arts of dosisverlaging mogelijk is. Stop nooit abrupt zonder overleg. Een plotselinge stop kan ernstige bijwerkingen geven.
Pijnstilling kan helpen om actief te blijven, maar maskeert ook signalen. Gebruik het bewust en in overleg.
Spierkracht onderhouden
Sterke spieren rond de heup ontlasten het gewricht. Gerichte fysiotherapie kan helpen om de stabiliteit te verbeteren zonder overbelasting te veroorzaken.
Denk aan gecontroleerde krachtoefeningen voor:
- Bilspieren
- Bovenbeenspieren
- Core-spieren, dat zijn de diepe rompspieren
Een stabieler gewricht verdeelt krachten beter.
Luister naar je lichaam
Aanhoudende toename van pijn, nachtelijke pijn of duidelijke functievermindering zijn signalen dat het proces mogelijk voortschrijdt. Wacht dan niet maanden af.
Zelfzorg is geen alternatief voor medische controle. Het is een aanvulling. Je kunt het proces niet wegdenken, maar je kunt wel invloed uitoefenen op belasting, risicofactoren en leefstijl.
Dat is geen garantie op herstel, maar het vergroot de kans dat je je eigen gewricht zo lang mogelijk behoudt.
Prognose: wat kun je verwachten?
De prognose bij avasculaire necrose hangt sterk af van het stadium waarin de aandoening wordt ontdekt en van de onderliggende oorzaak. In een vroeg stadium, dus vóór instorting van de heupkop, is de kans groter dat het gewricht behouden kan blijven. Wordt de diagnose pas gesteld nadat het bot is ingezakt, dan verschuift de behandeling meestal richting gewrichtsvervanging.
Stadium bepaalt de uitkomst
Orthopeden gebruiken vaak een stadiëringssysteem, zoals de Ficat- of ARCO-classificatie. Dat zijn indelingen die beschrijven hoe ver de schade gevorderd is. In stadium I zie je alleen afwijkingen op MRI; in latere stadia treedt vervorming en uiteindelijk artrose op.
Hoe kleiner het necrotische gebied en hoe eerder de behandeling start, hoe gunstiger de vooruitzichten. Bij beperkte schade kan het proces soms stabiliseren, zeker met ontlasting of een vroege ingreep zoals core decompression.
Leeftijd en algemene gezondheid
Jongere patiënten hebben vaak een betere botkwaliteit en meer regeneratief vermogen. Toch is de situatie complexer bij jonge mensen, omdat een heupprothese mogelijk later vervangen moet worden. Een prothese gaat gemiddeld vijftien tot twintig jaar mee, afhankelijk van belasting en type implantaat.
Daarnaast spelen factoren als alcoholgebruik, corticosteroïden en onderliggende ziekten een rol. Blijft de risicofactor bestaan, dan kan de necrose voortschrijden of zelfs aan de andere heup optreden.
Eenzijdig of dubbelzijdig
Avasculaire necrose kan zich aan één kant voordoen, maar in een aanzienlijk deel van de gevallen worden beide heupen getroffen. Dat betekent niet dat ze tegelijk instorten, maar wel dat controle van beide zijden belangrijk is.
Realistisch perspectief
Het is belangrijk om te weten dat afgestorven bot niet volledig herstelt zoals een eenvoudige botbreuk. Het lichaam kan wel proberen het gebied te repareren, maar de oorspronkelijke structuur komt zelden volledig terug. De focus ligt daarom op vertragen, stabiliseren of vervangen.
Met tijdige diagnose, gerichte behandeling en aanpassing van risicofactoren kun je vaak jarenlang redelijk functioneren. Wordt het gewricht uiteindelijk vervangen, dan ervaren veel mensen daarna juist een duidelijke verbetering van pijn en mobiliteit.
De kern is nuchter maar hoopvol: hoe eerder je erbij bent, hoe meer opties je hebt. Wachten in stilte werkt zelden in je voordeel.
❓ Veelgestelde vragen over avasculaire necrose (FAQ)
Wat is avasculaire necrose precies?
Avasculaire necrose (AVN) is het afsterven van botweefsel doordat de bloedtoevoer naar dat botgebied onderbroken is. Het gevolg: pijn, verlies van functie en soms instorting van het bot, met blijvende schade aan het gewricht.
Welke gewrichten zijn het vaakst aangedaan?
De heupkop is veruit het meest getroffen, gevolgd door de schouder, knie, enkel en in zeldzame gevallen de kaak of pols. De reden: deze gebieden hebben een relatief kwetsbare bloedvoorziening.
Hoe snel ontwikkelt de aandoening zich?
Dat varieert. Bij sommige mensen duurt het enkele maanden, bij anderen jaren. Het is een progressief proces: zonder behandeling neemt de schade meestal toe.
Hoe weet ik of ik het heb?
Je kunt het niet met zekerheid weten zonder beeldvorming. Symptomen zoals diepe, zeurende pijn, vooral bij belasting van het gewricht, zijn verdacht. Een MRI-scan is het beste onderzoek om AVN in een vroeg stadium vast te stellen.
Is avasculaire necrose te genezen?
Nee, het afgestorven botweefsel keert niet terug. Maar als men er op tijd bij is, kan het proces worden afgeremd of gestabiliseerd, en in sommige gevallen kan men met beperkte ingrepen (zoals core decompression) jarenlang klachtenvrij blijven.
Moet ik altijd geopereerd worden?
Niet altijd. In vroege stadia kan met rust, aanpassing van belasting, pijnstilling en fysiotherapie tijd worden gewonnen. Pas als het bot dreigt in te storten of de pijn ernstig is, wordt chirurgie overwogen.
Kan ik nog sporten?
Matige, niet-belastende sporten zoals zwemmen of fietsen zijn in vroege stadia vaak nog mogelijk. Contact- en draaisporten (zoals voetbal of tennis) worden ontraden bij gevorderde AVN. Overleg altijd met een arts of fysiotherapeut.
Komt het altijd door een ongeval?
Nee. Er zijn veel niet-traumatische oorzaken, zoals langdurig gebruik van corticosteroïden, alcoholmisbruik, bepaalde ziektes (zoals sikkelcelziekte), en in zeldzame gevallen zelfs zonder aanwijsbare reden.
Is het erfelijk?
AVN is meestal niet erfelijk, al kunnen sommige onderliggende aandoeningen die AVN veroorzaken (zoals sikkelcelanemie of lupus) wel een genetische component hebben.
Kan het terugkomen na behandeling?
Ja, vooral als de oorzaak niet wordt weggenomen. Wie bijvoorbeeld corticosteroïden blijft gebruiken, loopt risico op recidief — óók in andere gewrichten.
Hoe ernstig is het?
AVN is ernstig wanneer het te laat ontdekt wordt. Het kan leiden tot blijvende invaliditeit, vooral als het bot instort. Maar in vroege stadia, met tijdige behandeling, is het goed beheersbaar.
Hoeveel mensen krijgen dit?
Exacte cijfers verschillen per land, maar wereldwijd wordt geschat dat jaarlijks tienduizenden mensen AVN ontwikkelen. Het komt iets vaker voor bij mannen dan bij vrouwen, en meestal tussen de 30 en 60 jaar.
Is een kunstgewricht definitief?
Een prothese is meestal duurzaam, maar bij jonge mensen (<60 jaar) kan na 15–20 jaar een revisieoperatie nodig zijn. Gelukkig worden de materialen steeds beter, en zijn ook revisies tegenwoordig veiliger dan vroeger.
Lees verder binnen deze reeks
Avasculaire necrose beperkt zich niet tot de heup alleen. Wil je dieper duiken, lees dan ook verder over avasculaire necrose van de heup: symptomen, oorzaak en behandeling, waarin specifiek wordt ingegaan op instorting van de heupkop en operatieve keuzes; ontdek hoe het zich uit in het gezicht bij avasculaire necrose van de kaak of jukbeenderen, waar botafsterving kan leiden tot pijn, zwelling en zelfs blootliggend kaakbot; en verdiep je in avasculaire necrose in de voet, waar subtiele botbeschadiging grote gevolgen kan hebben voor je looppatroon. Zo zie je hoe hetzelfde mechanisme, verminderde bloedtoevoer, in verschillende delen van het lichaam een andere uitwerking krijgt.
Disclaimer
Dit artikel is bedoeld als algemene medische informatie en vervangt geen persoonlijk advies van een arts of specialist. Heb je aanhoudende heup-, knie- of schouderpijn, of maak je je zorgen over mogelijke avasculaire necrose, neem dan contact op met je huisarts of behandelend arts. Stop of wijzig medicatie, zoals corticosteroïden, nooit op eigen initiatief. De juiste diagnose en behandeling hangen af van jouw persoonlijke situatie, medische voorgeschiedenis en aanvullend onderzoek.
Bronnen
- Mont, M. A., Jones, L. C., & Hungerford, D. S. (2006). Nontraumatic osteonecrosis of the femoral head: Ten years later. The Journal of Bone and Joint Surgery. American Volume, 88(5), 1117–1132. https://pubmed.ncbi.nlm.nih.gov/16651582/
- Assouline-Dayan, Y., Chang, C., Greenspan, A., Shoenfeld, Y., & Gershwin, M. E. (2002). Pathogenesis and natural history of osteonecrosis. Seminars in Arthritis and Rheumatism, 32(2), 94–124. https://pubmed.ncbi.nlm.nih.gov/12430099/
- Hernigou, P., Beaujean, F., & Lambotte, J. C. (1999). Decrease in the mesenchymal stem-cell pool in the proximal femur in corticosteroid-induced osteonecrosis. The Journal of Bone and Joint Surgery. British Volume, 81(2), 349–355. https://pubmed.ncbi.nlm.nih.gov/10204946/
- Zhao, D., Xu, D., Wang, W., & Cui, Q. (2015). Iliac bone autografting with core decompression for early-stage osteonecrosis of the femoral head. Journal of Bone and Joint Surgery. American Volume, 97(9), 699–705. https://pubmed.ncbi.nlm.nih.gov/25948519/
💬 Reacties en ervaringen
Heb jij ervaring met avasculaire necrose? Deel je verhaal hieronder. Hoe lang duurde het voor de diagnose gesteld werd? Wat hielp jou in het herstel?
Ik ben Inge, 48 jr, en heb botnecrose, of terwijl AVN (beide heupkoppen). De klachten begonnen met last krijgen van mijn heupen als ik op mijn zij op bed lag. Na maanden van het uitzoeken van een nieuw matras, deze ontvangen en waarna de klachten bleven heb ik bij mijn arts (hematoloog) aan de bel getrokken. Kort daarop een MRI scan en vervolgens een afspraak bij de orthopeed. Conclusie (dec 2024) is botnecrose. Advies: Fysio en sportschool. Behouden van een goede levensstijl (in beweging blijven en gezonde voeding blijven eten).
Inmiddels, feb 2026, ben ik zover om opnieuw aan de bel te trekken bij de arts. Problemen: vooral in mijn mechanismen. Denk aan regelmatig mank lopen, traplopen gaat moeizamer, ik kan mij niet meer afzetten als ik ga fietsen, mijn racefiets kom ik niet meer op (onvermogen om mijn been over de fiets heen te zwiepen) en ik krijg steeds meer moeite om op mijn huidige (trekking)fiets te komen. Ook kan ik vanuit mijn hurken niet meer omhoog komen zonder een boomstam of ander hulpmiddel. Mijn advies is hetzelfde als wat de artsen zeggen. En aanvullend trek aan de bel als het minder gaat. Lees een betrouwbare website zorgvuldig en bespreek je angsten/zorgen.
Beste Inge,
Dank je wel dat je dit zo open deelt. Wat je beschrijft – het mank lopen, moeite met traplopen, niet meer goed kunnen afzetten bij het fietsen – past helaas bij voortschrijdende avasculaire necrose van de heupkop. Dat je opnieuw aan de bel wilt trekken, is alleszins verstandig.
Blijf inderdaad in beweging binnen je grenzen, maar laat je opnieuw beoordelen door je orthopeed. Soms is hernieuwde beeldvorming of aanpassing van het behandelplan nodig. Je lichaam geeft signalen; die verdienen serieus gehoor.
Sterkte, en goed dat je anderen ook aanspoort om hun zorgen te bespreken.