Last Updated on 29 maart 2023 by M.G. Sulman
Vaginakanker is een zeldzame vorm van kanker die in de vagina voorkomt. De vagina is het kanaal van ongeveer negen centimeter lengte die je baarmoeder verbindt met je uitwendige geslachtsdelen (vulva). Vaginakanker komt het meest voor in de cellen die langs het oppervlak van je vagina lopen. Kanker die in de vagina begint (primaire vaginakanker) is zeldzaam. Vaak is er bij kanker in de vagina sprake van secundaire vaginakanker. Hierbij verspreidt de kans zich vanuit een andere plaats in je lichaam naar de vagina. Vaginakanker die vroegtijdig wordt opgespoord geeft de beste kans op genezing. Vaginakanker die zich buiten de vagina verspreidt (uitzaait), is veel moeilijker te behandelen. In het begin veroorzaakt vaginakanker vaak geen symptomen. Vergevorderde vaginakanker kan zich hebben uitgezaaid naar nabijgelegen weefsels, zoals dieper in de wand van de vagina. De meeste vrouwen met invasieve vaginakanker hebben een of meer symptomen, zoals abnormale vaginale bloeding (vaak na geslachtsgemeenschap), abnormale vaginale afscheiding, een massa of knobbel in de vagina die kan worden gevoeld en pijn tijdens geslachtsgemeenschap.
Wat is vaginakanker?
Vaginakanker is de ongecontroleerde vermenigvuldiging van cellen in het weefsel van de vagina (schede) die een kwaadaardig gezwel vormen. Kanker die in de vagina begint, wordt primaire vaginakanker genoemd. Dit komt zelden voor. Vaker zijn kankercellen in de vagina afkomstig van kanker die ergens anders is begonnen, zoals de baarmoederhals.
Synoniemen
De medische benaming van vaginakanker is vaginacarcinoom.
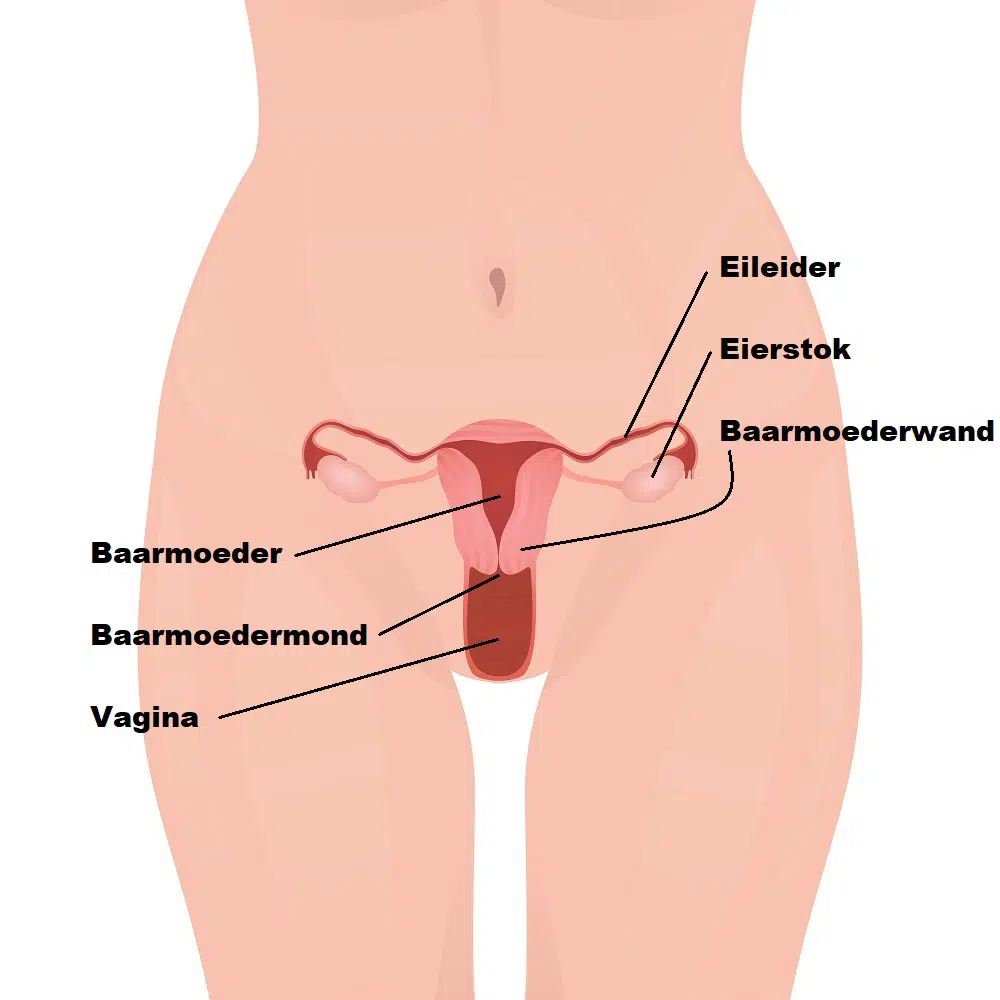
Typen van kanker in de vagina
Er zijn verschillende soorten typen vaginakanker.
Plaveiselcelcarcinoom
Plaveiselcelcarcinomen komen het meest voor en deze komen voort uit het oppervlak van de bekleding van de vagina. Ze ontwikkelen zich meestal langzaam. Vaak ontstaat deze vorm van kanker in het bovenste deel van de vagina nabij de baarmoederhals. Dit type kanker treft doorgaans vrouwen tussen de 50 en 70 jaar oud.
Adenocarcinoom
Adenocarcinomen vormen zich in de kliercellen van de vaginawand. Deze vorm van kanker komt veel minder vaak voor dan plaveiselcelcarcinoom. Het is echter de meest voorkomende vorm van vaginakanker bij vrouwen jonger dan 20 jaar. Dochters van moeders die het medicijn diethylstilbestrol (DES) hebben gebruikt tijdens de zwangerschap, lopen een hoger risico om deze zeldzame vorm van kanker te ontwikkelen.
Melanoom en sarcoom
Minder voorkomende soorten vaginale kanker zijn onder meer kwaadaardige melanomen en sarcomen. Melanomen hebben de neiging om het onderste of buitenste deel van de vagina te beïnvloeden. Sarcomen ontwikkelen zich diep in de vaginawand.
Voorstadium van kanker (VaIN)
Het voorstadium van vaginakanker heet VaIN. Dit staat voor Vaginale Intraepitheliale Neoplasie. Dit wordt in verband gebracht met infecties met het humaan papillomavirus (HPV). HPV-infectie kan ook leiden tot baarmoederhalskanker, anuskanker en keelkanker.
Symptomen van vaginakanker
In een vroeg stadium veroorzaakt vaginakanker vaak geen tekenen en symptomen. Naarmate het ziekteproces vordert, kan vaginakanker tekenen en symptomen veroorzaken zoals:
- ongewone vaginale bloeding, bijvoorbeeld na geslachtsgemeenschap of na de overgang
- waterige vaginale afscheiding
- een brok of massa in je vagina
- pijn bij het plassen
- vaak plassen
- obstipatie
- bekkenpijn
Oorzaken van vaginakanker
De exacte oorzaak van de meeste vaginale kankers is anno 2023 niet bekend. Er kunnen wel een aantal risicofactoren voor vaginakanker worden onderscheiden. Er wordt onderzoek gedaan om meer te weten te komen over hoe deze risicofactoren ervoor zorgen dat cellen van de vagina kwaadaardig worden.
HPV
Onderzoek heeft aangetoond dat normale cellen stoffen maken die tumorsuppressorgenproducten worden genoemd om te voorkomen dat ze te snel groeien en kanker worden. Hoog-risico HPV-typen (humaan papillomavirus) (zoals 16 en 18) produceren 2 eiwitten (E6 en E7) die de manier waarop bekende tumorsuppressorgenproducten werken kunnen veranderen.
DES
Vrouwen die als foetus aan diethylstilbestrol (DES) zijn blootgesteld (dat wil zeggen, hun moeders hebben DES tijdens de zwangerschap gebruikt) lopen een verhoogd risico op het ontwikkelen van clear cell’-adenocarcinoom (CCA).
Leeftijd
Het plaveiselcelcarcinoom komt het vaakst voor bij vrouwen tussen de 50 en 70 jaar oud. De gemiddelde leeftijd van vrouwen bij wie plaveiselcelcarcinoom is vastgesteld, is 67 jaar en ongeveer 80% is ouder dan 50 jaar.
Roken
Roken vergroot het risico van een vrouw op het ontwikkelen van vaginale kanker. Tabaksrook bevat meer dan 7000 chemicaliën, waarvan bekend is dat er meer dan 70 kanker kunnen veroorzaken. Wanneer je rookt, wordt je blootgesteld aan veel kankerverwekkende stoffen die veel organen in je lichaam kunnen aantasten. Ofschoon longkanker de meest voorkomende vorm van kanker is die wordt veroorzaakt door roken, kan het ook het risico op sommige gynaecologische kankers verhogen. De meest voorkomende vormen zijn baarmoederkanker, baarmoederhalskanker, eierstokkanker en schaamlip/vulvakanker.
Baarmoederhalskanker
Vrouwen die baarmoederhalskanker of voorstadia van baarmoederhals hebben gehad, hebben een verhoogd risico op vaginakanker.
Andere risicofactoren
Andere risicofactoren voor het krijgen van vaginakanker zijn:
- eerder bestralingsbehandeling hebben gehad: vrouwen die bestralingstherapie in het vaginale gebied hebben gehad, hebben een verhoogd risico op vaginale kanker
- een eerdere hysterectomie (baarmoederverwijdering) hebben gehad, of het nu voor een goedaardige of kwaadaardige tumor was
- het hebben van hiv
Onderzoek en diagnose
Vraaggesprek en lichamelijk onderzoek
De behandelend arts zal vragen stellen over je medische geschiedenis, symptomen en risicofactoren voor vaginakanker. Hij of zij voert dan een intern bekkenonderzoek uit en zal een uitstrijkje maken. Tijdens een uitstrijkje worden cellen uit de vagina en baarmoederhals verzameld. Deze cellen worden onder de microscoop onderzocht op afwijkingen.
Colposcopie en biopsie
Als het onderzoek of uitstrijkje afwijkingen vertoont, zal de arts een colposcopie uitvoeren. Een colposcopie is een kijkonderzoek van de baarmoedermond waarbij de arts of gynaecoloog een aangepaste microscoop (colposcoop) gebruikt. Kleine stukjes weefsel kunnen worden weggenomen om in een laboratorium te worden gecontroleerd op kankercellen. Dit heet een biopsie.
Beeldvormend onderzoek
Als kanker wordt vastgesteld, kan de arts beeldvormend onderzoek uitvoeren om te bepalen of de kanker zich heeft verspreid en, zo ja, hoe ver. Dit beeldvormende onderzoek kan bestaan uit:
- een röntgenfoto van de dikke darm (met een bariumklysma, een contrastmiddel, om de dikke darm te markeren)
- computertomografie (CT) scans, om dwarsdoorsnedebeelden van organen en weefsels te zien
- magnetische resonantie beeldvorming (MRI), voor gedetailleerde afbeeldingen van lymfeklieren en andere organen
- röntgenfoto’s van de borst en andere botten om te checken op uitzaaiingen
Endoscopie
Je kunt ook endoscopisch onderzoek ondergaan. Tijdens deze tests kan de arts de binnenkant van de blaas, het rectum en een deel van de dikke darm bekijken door een buis met een kleine camera aan het uiteinde.
Stadia van de kanker
Stadia van vaginakanker geven aan hoe ver de kanker zich heeft verspreid. Er zijn vier hoofdfasen, plus een precancereuze fase van vaginakanker:
- Vaginale intra-epitheliale neoplasie (VaIN). Dit is het voorstadium van vaginakanker. Er zijn abnormale cellen in het vaginale slijmvlies, maar ze groeien of verspreiden zich nog niet. VaIN is dus nog geen kanker.
- Stadium 1. De kanker zit alleen in de vaginawand.
- Stadium 2. De kanker is uitgezaaid naar het weefsel naast de vagina, maar is nog niet uitgezaaid naar de bekkenwand.
- Stadium 3. De kanker is verder uitgezaaid in het bekken en de bekkenwand. Het kan ook zijn uitgezaaid naar nabijgelegen lymfeklieren.
- Stadium 4. In stadium 4A is kanker uitgezaaid naar de blaas, het rectum of beide organen. In stadium 4B heeft kanker zich verder door het lichaam verspreid naar verder gelegen organen, zoals de longen, lever of lymfeklieren.
Behandeling van kanker in de vagina
Als de kanker stadium 1 is en zich in het bovenste derde deel van de vagina bevindt, kan een operatie uitgevoerd worden om de tumor en een klein stukje gezond weefsel eromheen te verwijderen. Dit wordt meestal gevolgd door radiotherapie. Dit is het behandelen van kanker door middel van bestraling, zodat eventueel achtergebleven kwaadaardige cellen worden geëlimineerd.
Radiotherapie is de meest gebruikte behandeling in alle stadia van vaginale kanker. Mogelijke bijwerkingen van bestraling zijn oedeem (vochtophoping), erytheem (roodheid) en mucositis (slijmvliesontsteking) met of zonder ulceratie (zweervorming). Meestal verdwijnen deze effecten binnen enkele maanden na de behandeling.1Kaltenecker B, Dunton CJ, Tikaria R. Vaginal Cancer. [Updated 2023 Mar 1]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK559126/
In sommige gevallen kun je chemotherapie krijgen om de radiotherapie te ondersteunen. Er is echter weinig bewijs voor het voordeel van chemotherapie bij vaginakanker.
Als je al radiotherapie in het vaginale gebied hebt gekregen, zal de arts waarschijnlijk een operatie aanbevelen. Dit komt omdat elk deel van het lichaam maar een bepaalde hoeveelheid straling kan ondergaan. Afhankelijk van de grootte, locatie en marges van de tumor, kan de arts het volgende verwijderen:
- alleen de tumor en een klein stukje gezond weefsel eromheen
- een deel van of de hele vagina
- de meeste van de voortplantings- of bekkenorganen
Stadium 4B-kanker is over het algemeen niet te genezen, maar behandeling kan de symptomen verlichten. Als dit het geval is, kan de arts radiotherapie of chemotherapie aanbevelen.
Prognose
Over het algemeen is de vijfjaarsoverleving van vaginakanker zo’n 47 procent. De overlevingskansen verschillen sterk per fase. Voor stadium 1-kankers is er een vijfjaarsoverleving van 75 procent. Fase 4 heeft een overlevingspercentage van 15 tot 50 procent. Overlevingspercentages zijn ook afhankelijk van hoe ver de kanker zich heeft verspreid en waar deze zich heeft verspreid.
Bepaalde factoren kunnen ook de overlevingskans beïnvloeden. Vrouwen ouder dan 60 hebben bijvoorbeeld lagere overlevingskansen. Vrouwen met symptomatische vaginakanker bij diagnose en vrouwen met tumoren in het middelste of onderste derde deel van de vagina hebben ook een lagere overlevingskans.
Complicaties
Vaginakanker kan zich verspreiden (metastaseren) naar afgelegen delen van je lichaam, zoals de longen, lever en botten.
Preventie
Hoewel je het risico op vaginakanker misschien niet tot nul kunt terugbrengen, zijn er bepaalde maatregelen die je kunt nemen om het risico te verminderen, zoals:
- Verlaag het risico op een HPV-infectie. Dit omvat het gebruik van condooms wanneer je seks hebt (vaginaal, oraal of anaal). Seksuele onthouding is overigens de beste manier om soa’s te voorkomen.
- Op elke leeftijd is het hebben van een nieuwe sekspartner een risicofactor voor het krijgen van een nieuwe HPV-infectie. Mensen die al een langdurige, wederzijds monogame relatie hebben, zullen waarschijnlijk geen nieuwe HPV-infectie krijgen.
- Neem een HPV-vaccin. Meisjes krijgen op de leeftijd van 12/13 jaar een vaccinatie aangeboden tegen HPV.
- Rook niet of stop met roken. Roken is de belangrijkste leefstijlrisicofactor van vaginakanker en andere vormen van kanker.
- Drink geen alcohol of slechts met mate. Er zijn aanwijzingen dat zwaar drinken het risico op vaginakanker verhoogt.
- Laat regelmatig bekkenonderzoeken en uitstrijkjes doen. Hierdoor ontdek je sneller een voorstadium van kanker of vroegtijdige kanker, voordat het zich verspreidt of ernstige symptomen veroorzaakt.
Een oncoloog vertelt over vaginakanker (video)
Reacties en ervaringen
Hieronder kun je reageren op dit artikel. Je kunt bijvoorbeeld je ervaringen delen over vaginakanker, of tips geven. Wij stellen reacties zeer op prijs. Reacties worden niet automatisch (direct) gepubliceerd. Dit gebeurt nadat ze door de redactie gelezen zijn. Dit om ‘spam’ of anderszins ongewenste c.q. ongepaste reacties eruit te filteren. Daar kunnen soms enige uren overheen gaan.
