Last Updated on 21 augustus 2023 by M.G. Sulman
Een middenrifbreuk, ook bekend als een hernia diafragmatica, treedt op als de opening tussen borst- en buikholte wat wijder is dan normaal. Het middenrif is de spier aan de onderkant van de ribbenkast en deze speelt een cruciale rol bij de ademhaling. Het middenrif is je belangrijkste ademhalingsspier. Meestal is een verworven middenrifbreuk het gevolg van lichamelijk trauma of verwonding. Een middenrifbreuk kan het gevolg zijn van stomp of penetrerend trauma en komt voor in ongeveer 5% van de gevallen van ernstig stomp trauma aan de romp. De benaming ‘middenrifbreuk’ (Latijn: hernia diafragmatica) wordt officieel alleen gebruikt bij de aangeboren variant. Dit wordt ‘Congenitale Hernia Diafragmatica’ (CHD) genoemd. Congenitaal betekent aangeboren. Als de diagnose op latere leeftijd wordt gesteld en dus verworven is, dan wordt het een ‘hiatus hernia’ genoemd. In 1579 maakte de Franse arts Ambroise Paré de eerste beschrijving van een middenrifbreuk bij een artilleriekapitein.

Veelgestelde vragen
Middenrifbreuk
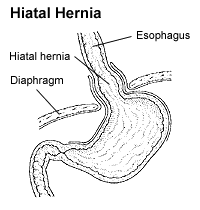
Wat is een middenrifbreuk?
Het middenrif of diafragma is een grote platte koepelvormige spier met een centraal peesblad die de scheiding vormt tussen borst- en buikholte. Het scheidt je hart en longen van de buikorganen (maag, darmen, milt en lever). Een middenrifbreuk treedt op wanneer een of meer van je buikorganen via een te wijde opening in het middenrif omhoog de borstholte in bewegen. In het middenrif zit normaliter een smalle opening waar de slokdarm doorheen loopt van borstholte naar buikholte. Bij een middenrifbreuk is die opening tussen borst- en buikholte wat wijder dan normaal. Dit kan bij de geboorte reeds aanwezig zijn (congenitaal) of later in het leven worden opgelopen (verworven). Het is altijd een medisch noodgeval en vereist een snelle operatie ter correctie.
Hoeveel mensen hebben er last van?
Het exacte aantal mensen met een middenrifbreuk is anno 2023 niet bekend, aangezien veel mensen geen klachten hebben. Het vermoeden bestaat dat het vaak voorkomt. Sommige onderzoeken suggereren dat tot de helft van de mensen die indigestie (dyspepsie) hebben, lijden aan een middenrifbreuk. Bij een indigestie of dyspepsie heb je een probleem met je spijsvertering. Een aantal kenmerkende symptomen zijn:
- pijn of een brandend gevoel in het bovenste deel van de maag
- misselijkheid
- opgeblazen gevoel
- soms ongecontroleerd boeren
- maagzuur (zuurbranden)
Symptomen van een middenrifbreuk
De symptomen bij een verworven middenrifbreuk kunnen variëren, afhankelijk van de ernst, de oorzaak en de betrokken organen.
Verschijnselen
De middenrifbreuk zelf veroorzaakt geen symptomen. Een middenrifbreuk kan er echter wel voor zorgen dat maagzuur terugvloeit in de slokdarm, wat voor klachten zorgt.
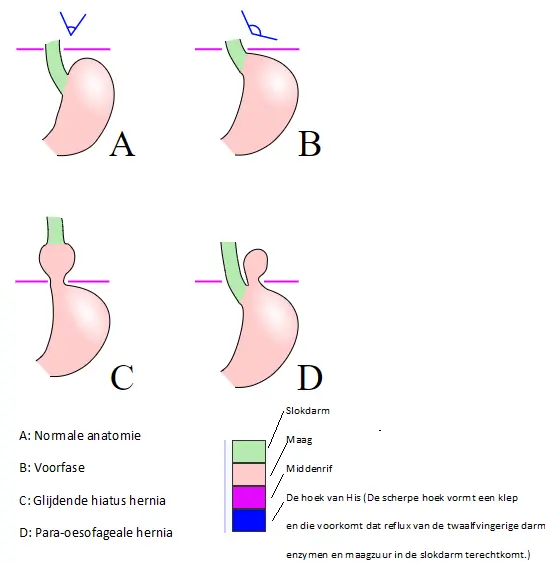
Op de overgang van slokdarm naar de maag zit een sluitspiertje en deze overgang bevindt zich op de plaats waar de slokdarm door het middenrif gaat. Het sluitspiertje gaat open als er voedsel vanuit de slokdarm naar de maag gaat. Daarna sluit het zich weer. Op deze plaats maakt de slokdarm een scherpe hoek. Dit wordt de hoek van His genoemd. Deze hoek wordt scherper wanneer de maag gevuld wordt met voedsel en het middenrif samentrekt waardoor deze hoek als een soort klep gaat functioneren. Hierdoor wordt voorkomen dat maaginhoud in de slokdarm kan stromen. Bij een te wijde opening van het middenrif, is deze natuurlijke ‘hoekstand’ tussen de maag en slokdarm echter verstoord en kan maaginhoud gemakkelijker teruglopen in de slokdarm en klachten veroorzaken.
Wanneer de onderste kringspier niet meer goed dichtgaat kan maaginhoud in de slokdarm komen. De normale druk van de middenrifspier op de slokdarm gaat verloren. Daarom heb je meer kans dat zuur in de maag weer omhoog gaat (reflux) in je slokdarm. Het terugvloeiende zuur kan een ontsteking van het onderste deel van de slokdarm veroorzaken, een zogeheten slokdarmontsteking. Dit kan een of meer van de volgende symptomen veroorzaken:
- Brandend maagzuur (zuurbranden), met een branderig gevoel dat vanuit de bovenbuik naar boven stijgt.
- Pijn in de bovenbuik en borst.
- Algehele malaise.
- Een vieze, zure smaak in de mond.
- Opgeblazen gevoel.
- (Zure) boeren / oprispingen.
- Moeite met slikken / slikklachten.
- Een brandende pijn bij het drinken van warme dranken.
Deze symptomen komen en gaan en zijn meestal heviger na een maaltijd.
Je kunt ook last krijgen van andere symptomen, zoals een aanhoudende (chronische) hoest, vooral ’s nachts, wat wordt veroorzaakt doordat het terugvloeiende zuur de luchtpijp irriteert. Astma-achtige symptomen van hoesten en piepende ademhaling kunnen soms te wijten zijn aan zure reflux.
Andere mond- en keelklachten komen soms voor, zoals tandvleesproblemen, slechte adem, keelpijn, heesheid en het gevoel van een brok in de keel. Dit wordt een globusgevoel genoemd. Bij een globusgevoel voelt het alsof er iets in je keel zit, terwijl dit in werkelijkheid niet het geval is.
In sommige gevallen ontwikkelt zich ernstige pijn op de borst, hetgeen kan worden aangezien voor een hartaanval, waardoor je op de afdeling spoedeisende hulp (SEH) van het ziekenhuis terechtkomt.
In zeldzame gevallen kunnen bij mensen met een para-oesofageale hernia klachten ontstaan doordat een deel van de darm geblokkeerd is. In dit geval is er sprake van ernstige buikpijn of pijn op de borst, met braakzucht en braken.
Darmgeluiden in de borst
Dit fenomeen treedt op wanneer je darmen omhoog gaan richting de borstholte. De arts kan dit mogelijk horen met een stethoscoop.
Minder volle buik
De buik kan minder vol zijn dan bij palpatie (onderzoek van het lichaam door de arts door op bepaalde gebieden te drukken). Dit komt doordat buikorganen in de borstholte worden geduwd en er dus meer ruimte ontstaat in de buikholte.
Verloop
Bij sommige mensen verergert een middenrifbreuk langzaam in de loop van de tijd en moet het uiteindelijk worden behandeld. Bij andere mensen veroorzaakt de aandoening echter nooit symptomen, wordt het nooit erger en zal het nooit wezenlijk van invloed zijn op je gezondheid of het dagelijkse leven.
Soorten middenrifbreuken
Er worden drie soorten middenrifbreuken onderscheiden:
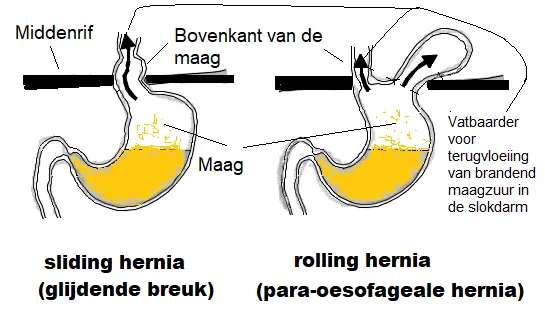
Sliding hernia
Een zogeheten ‘sliding hernia’, ook bekend als glijdende breuk of glijdende hiatus hernia, is het meest voorkomende type. In deze situatie steekt de sluitspier onderaan de slokdarm en de bovenkant van de maag door het gat (hiatus) in het middenrif. De opening kan op en neer glijden, in en uit de onderkant van de borstholte. Het is vaak vrij klein. Dit type hiatus hernia wordt meestal geassocieerd met symptomen van zure reflux (zuurbranden).
Para-oesofageale hernia
Para-oesofageale hernia, ook wel ‘rolling hernia’ genoemd, komt minder vaak voor. In deze situatie steekt een deel van de maag omhoog door het gat in het middenrif naast de slokdarm. Andere organen uit de buik kunnen in sommige gevallen ook door het gat uitsteken. Dit kan de alvleesklier, de milt of de bovenste deel van de darm (dunne darm) zijn. Dit is niet het normale type hiatus hernia en het komt veel minder vaak voor dan een glijdende hiatus hernia. Het is riskanter, omdat er meer kans is dat het uitstekende orgaan vast kan komen te zitten, waardoor een blokkering (obstructie) ontstaat.
Mengvorm
Er wordt nog weleens een deder type hiatus hernia beschreven, waarbij het gaat om een combinatie van bovenstaande twee middenrifbreukvarianten.
Oorzaken van een middenrifbreuk
Verworven middenrifbreuk
De oorzaak van een verworven middenrifbreuk is anno 2023 nog niet duidelijk. Men denkt dat de meeste zich ontwikkelen bij mensen van 50 jaar en ouder. Het kan zijn dat de middenrifspier mettertijd zwakker wordt. Hierdoor kan een deel van de maag door het gat in het middenrif steken. Factoren die de druk in de buik verhogen, zoals regelmatig hoesten, herhaaldelijk tillen van zware voorwerpen of flink overgewicht (obesitas), kunnen het risico op het ontwikkelen van een middenrifbreuk vergroten. De kans is ook groter als een van je naaste familieleden ermee bekend is. .
Operaties rond de maag en slokdarm kunnen ervoor zorgen dat je meer kans hebt op het krijgen van een para-oesofageale hernia. De kans op dit type is ook groter als je wervelkolom of ribbenkast meer gebogen is dan normaal. Dit komt bijvoorbeeld voor bij mensen met scoliose of kyfose. Scoliose is een zijwaartse verkromming van de wervelkolom en kyfose duidt op een bochel.
Aangeboren middenrifbreuk
Er is een zeldzaam type middenrifbreuk dat optreedt bij borelingen, als gevolg van een congenitale afwijking van de maag of het middenrif. Congenitaal betekent aangeboren. Dit betekent dat de aandoening aanwezig is vanaf de geboorte. Dit zeldzame type wordt verder in dit artikel niet behandeld.
Risicofactoren
Er kunnen meerdere risicofactoren worden onderscheiden ten aanzien van een verworven middenrifbreuk.
Lichaamspositie
Bij een sliding hernia kan de bovenkant van de maag in de borstholte komen en weer (min of meer) terugschuiven. Het glijdt heen en weer tussen de borst- en de buikholte. De buikorganen verschuiven voornamelijk tijdens het liggen of wanneer het bovenlichaam lager is dan de onderbuik. Als je nochtans rechtop staat, keren de verplaatste delen onder invloed van de zwaartekracht terug naar de buik.
Persen en aanspannen van de buikspieren
De kans op een middenrifbreuk neemt toe als de buikspieren aangespannen zijn. Dit ‘persen’ verhoogt de druk in de buik. Hierdoor wordt de maag, die direct onder het middenrif ligt, door het verzwakte of defecte middenrif omhoog geduwd. Het risico neemt ook toe bij geforceerd snel uitademen, buikkrampen en hard persen bij het poepen, bijvoorbeeld bij obstipatie (verstopping).
Leeftijd
Met het voortschrijden der jaren loop je meer kans op een middenrifbreuk. Het bindweefsel van het middenrif of diafragma wordt mettertijd zwakker en de slokdarmspleet verwijdt De slokdarmspleet of hiatus oesophageus is de doorgang van de slokdarm (oesofagus) door het middenrif. De ligamenten tussen de maag en het middenrif worden ook losser op de plek waar de slokdarm de maag ontmoet. Als gevolg hiervan komt de slokdarm dichter bij de maag te liggen dan normaal. Artsen spreken van een open slokdarm-maagovergang, waardoor het risico op een middenrifbreuk toeneemt.
Overgewicht en zwangerschap
Net als bij het aanspannen van de buikspierem en persen verhogen fors overgewicht (obesitas) en zwangerschap ook het risico op een middenrifbreuk. Een te grote hoeveelheid vetweefsel in de buik verhoogt de druk op de organen, vooral tijdens het liggen, waardoor ze naar boven worden gedrukt. Tijdens de zwangerschap neemt de omvang van de baarmoeder toe naarmate het ongeboren kindje groeit en de baarmoeder heeft daardoor steeds meer ruimte nodig in de buikholte. De organen worden naar boven geduwd. In de regel verdwijnt een middenrifbreuk als gevolg van de zwangerschap zonder noemenswaardige problemen na de geboorte.
Onderzoek en diagnose
Een middenrifbreuk wordt vaak bij toeval ontdekt wanneer een arts een röntgenfoto maakt of een gastroscopie uitvoert. Meestal wordt dit gedaan door een gastro-enteroloog die gespecialiseerd is in interne geneeskunde, en soms een longarts. Sommige mensen hebben last van brandend maagzuur als gevolg van een middenrifbreuk en zij melden zich bij de huisarts die verder onderzoek instelt.
Vraaggesprek en lichamelijk onderzoek
Als je met refluxklachten je huisarts bezoekt, dan zal hij informeren naar je klachten die je ervaart: welke klachten heb je, wanneer treden de klachten op , in welke situaties doen ze zich voor waardoor ze mogelijk verergeren. Ook zal de arts je medische geschiedenis in ogenschouw nemen. Daarna volgt lichamelijk onderzoek met onder andere stetoscopisch onderzoek. Bij het onderzoek zijn er soms darmgeluiden in de borstkas te horen.
Vervolgonderzoek
Ten behoeve van de diagnose voert de arts verder onderzoek uit, zoals:
Röntgenfoto’s
Als op een röntgenfoto van de borstkas een middenrifbreuk zichtbaar is, zie je vaak een luchtbel achter het hart en boven het middenrif. Tijdens dit onderzoek krijg je een contrastmiddel toegediend. Vervolgens wordt een röntgenfoto gemaakt. Door een contrastmiddel kunnen weefsels in het lichaam zichtbaar worden gemaakt die anders op de foto niet zichtbaar zouden zijn.
Oesofago-gastro-duodenoscopie
Een oesofago-gastro-duodenoscopie is een (inwendig) kijkonderzoek waarbij de arts het slijmvlies van de slokdarm, maag en twaalfvingerige darm bekijkt
Drukmeting in de slokdarm (oesophagus manometrie)
Dit onderzoek bepaalt de druk in de slokdarm en geeft zo informatie over mogelijke bewegingsstoornissen die kunnen worden veroorzaakt door een middenrifbreuk. Met dit onderzoek kan het functioneren van de twee sluitspieren en de slokdarm zelf goed worden onderzocht. ten behoeve van dit onderzoek wordt een dun slangetje (een zogeheten katheter), die verbonden is met een computer, via je neus, keelholte en slokdarm in de maag gebracht. Tijdens het onderzoek wordt de katheter steeds een centimeter teruggetrokken waarbij aan je zal worden gevraagd om af en toe diep te zuchten teneinde plaats en druk in de onderste sluitspier te meten. Ook moet je tien keer een slokje water drinken, zodat de druk in de slokdarm kan worden gemeten.
CT-scan of MRI-scan
Door middel van een CT-scan met een contrastmiddel kan de middenrifbreuk gedetailleerder in kaart worden gebracht en onderzocht.
Behandeling van een breuk in het middenrif
De meeste mensen met een middenrifbreuk ervaren geen tekenen of symptomen en hebben geen behandeling nodig. Als je echter tekenen en symptomen ervaart, zoals terugkerende brandend maagzuur en zure reflux, heb je mogelijk medicatie of een operatie nodig.
Medicijnen
Als je last hebt van brandend maagzuur en zure reflux, kan de arts medicijnen voorschrijven om de klachten te bestrijden:
- Antacida die maagzuur neutraliseren.
- Medicijnen om de zuurproductie te verminderen (histamine-2-receptor-blokkers).
- Medicijnen die de zuurproductie blokkeren en de slokdarm genezen (protonpompremmers).
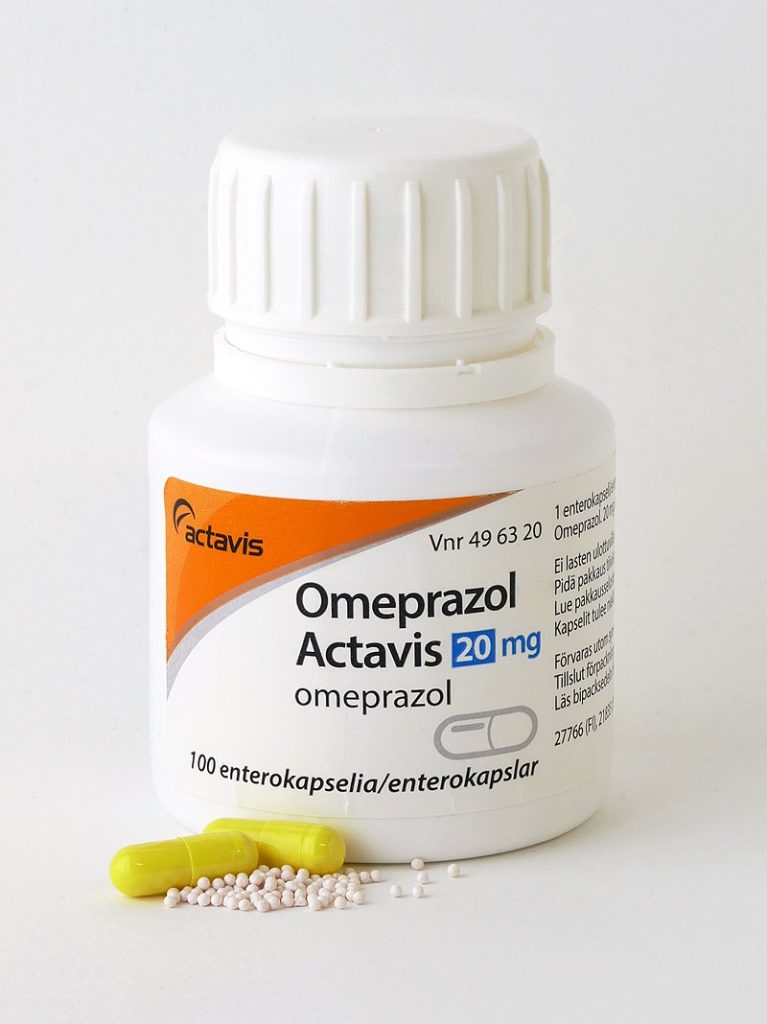
Omeprazol
Vaak wordt het medicijn omeprazol voorgeschreven. Dit zorgt voor minder maagzuur. Het wordt gebruikt om maagzuurbranden te voorkomen door een middenrifbreuk. Het werkt goed en langdurig.
Operatie
Soms is er bij een middenrifbreuk een operatie nodig. Over het algemeen wordt een operatieve ingreep overwogen als je onvoldoende baat hebt bij medicijnen om brandend maagzuur en zure reflux te verlichten, of bij complicaties zoals ernstige ontsteking of vernauwing van de slokdarm.
Bij een operatie zal de maag naar beneden in de buikholte worden getrokken en wordt eerst de eventueel bestaande middenrifbeuk hersteld. Daarna wordt er vaak een laparoscopische ‘Toupet fundoplicatie’ uitgevoerd. Hierbij wordt een zogenaamde manchet, ofwel plooiing van de maag, driekwart rondom de maag-slokdarm-overgang gemaakt. Op deze manier ontstaat er een afsluiting waardoor het terugstromen van maag- en galsappen, wat reflux wordt genoemd, kan worden voorkomen. Deze manchet laat natuurlijk wel toe dat het voedsel van de slokdarm in de maag komt.
De chirurg kan een kleine camera en speciaal chirurgisch gereedschap inbrengen via verschillende kleine incisies in de buik. De operatie wordt vervolgens uitgevoerd terwijl de chirurg beelden van binnenuit je lichaam bekijkt die op een monitor worden weergegeven. Dit staat bekend als laparoscopische chirurgie. Een laparoscopische operatie wordt in de volksmond ook wel een ‘kijkoperatie’ genoemd. Soms wordt een operatie uitgevoerd met een enkele incisie in de borstwand (thoracotomie). Hierbij maakt de arts aan de zijkant tussen de ribben een ingang.
Leefstijlveranderingen en huismiddeltjes (zelfzorg)
Je kunt een middenrifbreuk niet natuurlijk genezen, maar door een aantal leefstijlveranderingen aan te brengen, kunnen de klachten vaak onder controle worden gehouden. De volgende zelfzorgmaatregelen kunnen hierbij helpen:
- Eet gedurende de dag meerdere kleinere maaltijden in plaats van een aantal grote maaltijden.
- Vermijd voedsel dat brandend maagzuur veroorzaakt, zoals vet of gefrituurd voedsel, tomatensaus, alcohol, chocolade, munt, knoflook, ui en cafeïne.
- Ga niet liggen na een maaltijd en eet niet laat op de dag nog een flinke maaltijd.
- Eet minstens twee tot drie uur voor het slapen gaan niets meer.
- Streef naar een gezond gewicht.
- Stop met roken.
- Verhoog het hoofdeinde van je bed met ongeveer 15 centimeter.
- Eet niet liggend of halfliggend, maar zit rechtop op een rechte stoel als je eet.
- Vermijd strak zittende kleding of een te strakke broekriem.
- Vermijd overmatige stress, aangezien dit van invloed is op je maag en de zuurproductie kan verhogen.
Complicaties
Mogelijke complicaties kunnen optreden als er langdurig maagzuur in de slokdarm terugvloeit, wat in sommige gevallen voorkomt. Complicaties kunnen bestaan uit:
Slokdarmontsteking
Een slokdarmontsteking of oesofagitis is een ontsteking van het slijmvlies van de slokdarm, hetgeen wordt veroorzaakt door het maagzuur dat er door reflux tegenaan komt. Dit kan meestal worden behandeld met protonpompremmers (PPI’s).
Aanhoudende hoest
Soms kan de zure reflux toenemen en het strottenhoofd aantasten en een chronische kriebelhoest veroorzaken. Dit kan ook met succes worden behandeld met antirefluxmedicijnen.
Vernauwde slokdarm
Een ernstige en langdurige ontsteking kan littekens en vernauwing van het onderste deel van de slokdarm veroorzaken. Dit staat bekend als een vernauwde slokdarm of slokdarmstrictuur.
Volvulus van de maag
Een volvulus van de maag is een abnormale verdraaiing van dit orgaan. Dit is een zeldzame complicatie die kan optreden bij een para-oesofageale hernia.
Barrett-slokdarm
Een Barrett-slokdarm duidt op een aandoening van het onderste deel van de slokdarm waarbij het slijmvlies is veranderd. De veranderde cellen zijn vatbaarder dan normaal om kwaadaardig te worden. Ongeveer 1 op de 20 mannen en 1 op de 33 vrouwen met Barrett-slokdarm ontwikkelen slokdarmkanker.
Slokdarmkanker
Het risico op het ontwikkelen van slokdarmkanker is licht verhoogd in vergelijking met het normale risico als je langdurig last hebt van zure reflux. Dit kleine verhoogde risico is nog iets hoger bij mensen met reflux die een middenrifbreuk hebben. Dit komt omdat refluxproblemen gemiddeld ernstiger zijn bij mensen met een middenrifbreuk in vergelijking met mensen die dit euvel niet hebben.
Prognose
De vooruitzichten van ene middenrifbreuk zijn over het algemeen uitstekend. De meeste mensen met een middenrifbreuk hebben weinig of geen symptomen. Eventuele symptomen worden meestal onder controle gehouden met medicijnen of een operatieve ingreep.
Preventie
Het is moeilijk om een middenrifbreuk te voorkomen. Je kunt het risico echter verminderen door een gezond gewicht te behouden en niet te roken. Om een middenrifbreuk te voorkomen die gepaard gaat met verhoogde buikdruk, moet je activiteiten vermijden die buikbelasting veroorzaken, in het bijzonder zwaar tillen. Vermijd ook om te persen bij het poepen. Raadpleeg je huisarts als je regelmatig last heb van obstipatie of verstopping. Hij kan ontlastingverzachtende middelen voorschrijven of adviezen geven om je dieet aan te passen, zoals meer vezelrijk voedsel eten. De huisarts kan bijvoorbeeld macrogol voorschrijven. Dit middel houdt water in de darm vast, waardoor je poep zachter wordt. Hierdoor kun je makkelijker naar het toilet.
Geraadpleegde literatuur
- Alrijne. Toupet fundoplicatie. https://www.alrijne.nl/aandoeningen-behandelingen/behandelingen/toupet-fundoplicatie (ingezien op21-8-2023)
- Dr. J.A.H. Eekhof, dr. A. Knuistingh Neven, dr. W. Opstelten: Kleine kwalen in de huisartspraktijk, Elsevier Gezondheidszorg, Amsterdam, vijfde geheel herziene druk, 2010.
- Dr. Jannes J.E. van Everdingen (hoofdredactie): Het medisch handboek; Kosmos-Z&K Uitgevers, Utrecht/Antwerpen, vijfde volledig herziene druk 2006.
- Prof. dr. C.J.H. van de Velde e.a. (red.). Oncologie. Bohn Stafleu van Loghum, achtste herziene druk, Houten, 2011.
- Prof. dr. R.O.B. Gans, prof. dr. P.E.Y. Van Schil, prof. dr. J.P. Vandenbroucke, prof. dr. C. van Weel (hoofdred.). Codex Medicus. Reed Business, Amsterdam, 13e geheel herziene en opnieuw bewerkte druk, 2009, tweede en derde oplage 2010 en 2012.
Reacties en ervaringen
Hieronder kun je reageren op dit artikel. Je kunt bijvoorbeeld je ervaringen delen over een middenrifbreuk, of tips geven. Wij stellen reacties zeer op prijs. Reacties worden niet automatisch (direct) gepubliceerd. Dit gebeurt nadat ze door de redactie gelezen zijn. Dit om ‘spam’ of anderszins ongewenste c.q. ongepaste reacties eruit te filteren. Daar kunnen soms enige uren overheen gaan.


Ik gebruik ruim een jaar 20mg omeprazol en heb een middenrifbreuk.
Het gaat eigenlijk goed, eet in de avond een paar uur voor het slapen gaan niet, geen zware koolsoorten, matig met kruiden, chocola, koffie en alcohol. wel moet ik in de ochtend altijd even hoesten bij het opstaan en doe mijn hoofdeinde van het bed hoger.
Ik ben al 69, maar denk toch weleens moet er nog eens naar gekeken worden of eventueel een operatie. Ik ben geboren met een kronkel in mijn rugwervel. Laura
Het is fijn om informatie te vinden over dit onderwerp.
dank u wel!
Graag gedaan!
Ik heb al jaren last van het Roemheld Syndroom. Ik heb alle specialisten geraadpleegd, cardioloog, MDL, internist, en vaatchirurg, maar ik kreeg steeds te horen: u mankeert niets, maar wel 6 medicijnen ter preventie.
Er is ook een middenrif breuk geconstateerd. Ik denk dat de middenrif breuk de grootste boosdoener is.
Wie kan mij helpen?
Vorig jaar vlak voor de kerst werd bij mij een middenrifbreuk geconstateerd na een gastroscopie dr. de MDL-arts, na eerdere omzwervingen bij de longarts. Ik herken helaas heel veel van de gerapporteerde klachten in de reviews van lotgenoten. Ik heb forse pijnklachten en het liefst wordt je volgetankt met pijnstillers die in principe rotzooi voor je lichaam zijn. Ik wil nu een second opnion inwinnen bij Prof. Broeders, een specialist op het gebied van middenrifbreuken en evt. compicaties in ziekenhuis Meander in Amersfoort.